Журнал «Медицина неотложных состояний» Том 21, №3, 2025
Вернуться к номеру
Фактори кардіометаболічного ризику та інсулінорезистентність
Авторы: O.Ye. Sklyarova, T.A. Maksymets, O.O. Kapustynskyi, I.A. Yuzych, O.S. Kapustynska, Ye.Ya. Sklyarov
Danylo Halytsky Lviv National Medical University, Lviv, Ukraine
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
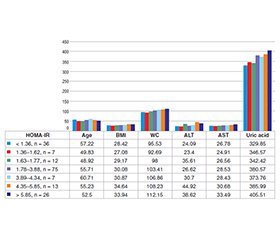
Актуальність. Упродовж останніх десятиліть були досліджені основні фактори серцево-судинного ризику, серед яких ключовими є дисліпідемія, підвищений артеріальний тиск, куріння, цукровий діабет та ожиріння. У цьому аспекті важливо проаналізувати значення індексу інсулінорезистентності (HOMA-IR) в українській популяції, за якого проявляються чинники кардіометаболічного ризику, що призводять до виникнення серцево-судинних уражень атеросклеротичного i неатеросклеротичного генезу й метаболічних ускладнень. Матеріали та методи. Обстежено 199 осіб: 152 пацієнти з артеріальною гіпертензією (АГ) I–II стадії та 47 осіб без раніше діагностованих захворювань. Усі пацієнти були розподілені на шість груп відповідно до кількості компонентів метаболічного синдрому (MetS): група 0 — відсутність компонентів MetS (12 практично здорових осіб); група 1 — наявність 1 компонента MetS; група 2 — наявність 2 компонентів MetS; група 3 — трикомпонентний MetS; група 4 — чотирикомпонентний MetS; група 5 — п’ятикомпонентний MetS. Результати. Зростання числа компонентів МetS супроводжувалося збільшенням маркера інсулінорезистентнoсті — НОМА-ІR. Зі збільшенням кількості компонентів MetS лінійно зростали показники індексу маси тіла, окружності талії (ОТ), сечової кислоти та глікемії. Частота предіабету, гіперурикемії та АГ лінійно зростала зі збільшенням компонентів MetS. АГ і абдомінальне ожиріння були ранніми проявами метаболічних змін. Статистичні відмінності кардіометаболічного ризику були більш суттєвими за HOMA-IR понад 1,78, при перевищенні порогового значення виявлено вірогідне збільшення ОТ, рівня тригліцеридів, сечової кислоти та С-реактивного білка в обстежених групах, а при HOMA-IR > 3,89 суттєво підвищується ймовірність виявлення ознак MetS. Висновки. Зі збільшенням компонентів MetS, уже на етапі його формування, відмічається зростання індексу інсулінорезистентності — HOMA-IR. Абдомінальне ожиріння й АГ є найбільш поширеними проявами на етапі формування MetS. Середнє значення HOMA-IR 3,89 узгоджується з критеріями MetS, водночас при HOMA-IR понад 1,78 помітне зростання таких факторів кардіометаболічного ризику, як ОТ, рівень тригліцеридів, сечової кислоти та С-реактивного білка.
Background. The main cardiovascular risk factors have been investigated over the past few decades. Key factors include dyslipidemia, high blood pressure, smoking, diabetes mellitus and obesity. According to research data, it is important to examine the significance of the homeostasis model of insulin resistance (HOMA-IR) in the Ukrainian population, particularly among individuals with cardio-metabolic risk factors that lead to the development of atherosclerotic, non-atherosclerotic cardiovascular diseases and metabolic complications. Materials and methods. One hundred and ninety-nine individuals were examined: 152 patients with stage I–II arterial hypertension (AH) and 47 individuals without any previously diagnosed diseases. All patients were stratified into six groups according to the number of components of metabolic syndrome (MetS): group 0 — no components of MetS (12 practically healthy individuals); group 1 — the presence of 1 component of MetS; group 2 — the presence of 2 components of MetS; group 3 — three-component MetS; group 4 — four-component MetS; group 5 — five-component MetS. Results. The involvement of a higher number of MetS components was associated with an increase in the IR marker — HOMA-IR. With an increase in the number of MetS components, the body mass index, waist circumference (WC), uric acid and glycemia indicators increased linearly. The incidence of prediabetes, hyperuricemia and AH increased linearly with an increase in the components of MetS. AH and abdominal obesity were early manifestations of metabolic changes. The statistical differences in cardiometabolic risk are more significant when the HOMA-IR exceeded 1.78. When the threshold was exceeded, a significant increase in WC, ttriglycerides, uric acid and C-reactive protein was found in the observed patient groups, and with HOMA-IR values > 3.89, the probability of detecting MetS signs significantly increases. Conclusions. With an increase in the components of MetS, even at the stage of its formation, an increase in the insulin resistance index — HOMA-IR was observed. Abdominal obesity and AH are the most common manifestations at the stage of MetS formation. The average HOMA-IR value of 3.89 aligns with the criteria of MetS, while HOMA-IR above 1.78 is associated with a significance of cardio-metabolic risk factors such as WC, triglycerides, uric acid and C-reactive protein.
фактори кардіометаболічного ризику; інсулінорезистентність
cardio-metabolic risk factors; insulin resistance
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Roth GA, Mensah GA, Johnson CO, et al. Global burden of cardiovascular diseases and risk factors, 1990–2019: update from the GBD 2019 study. J Am Coll Cardiol. 2020;76(25):2982-3021. doi: 10.1016/j.jacc.2020.11.010.
- Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021;42(34):3227-3337. doi: 10.1093/eurheartj/ehab484.
- Maksymets TA, Sklyarova HE. The relationship between insulin resistance, adipokines, lipids and low-grade inflammation in patients with cardiovascular disease treated with statins. Med Sci Ukraine. 2023;19(3):23-30. doi: 10.32345/2664-4738.3.2023.04.
- Roberts CK, Hevener AL, Barnard RJ. Metabolic syndrome and insulin resistance: underlying causes and modification by exercise training. Compr Physiol. 2013;3(1):1-58. doi: 10.1002/cphy.c110062.
- Singh B, Saxena A. Surrogate markers of insulin resistance: a review. World J Diabetes. 2010;1(2):36-47. doi: 10.4239/wjd.v1.i2.36.
- Tahapary DL, Pratisthita LB, Fitri NA, et al. Challenges in the diagnosis of insulin resistance: focusing on the role of HOMA-IR and triglyceride/glucose index. Diabetes Metab Syndr. 2022;16(8):102581. doi: 10.1016/j.dsx.2022.102581.
- Baligeh JB, Russell WR, Koroma TR, et al. Prevalence and correlates of metabolic syndrome among adults in Freetown, Sierra Leone: a comparative analysis of NCEP ATP III, IDF and harmonized ATP III criteria. Int J Cardiol Cardiovasc Risk Prev. 2024;20:200236. doi: 10.1016/j.ijcrp.2024.200236.
- Stanciu S, Rusu E, Miricescu D, et al. Links between metabolic syndrome and hypertension: the relationship with the current antidiabetic drugs. Metabolites. 2023;13(1):87. doi: 10.3390/metabo13010087.
- Jha BK, Sherpa ML, Imran M, et al. Progress in understan-ding metabolic syndrome and knowledge of its complex pathophysiology. Diabetology. 2023;4(2):134-159. doi: 10.3390/diabetology4020015.
- Rajca A, Wojciechowska A, migielski W, et al. Increase in the prevalence of metabolic syndrome in Poland: comparison of the results of the WOBASZ (2003–2005) and WOBASZ II (2013–2014) studies. Pol Arch Intern Med. 2021;131(6):520-526. doi: 10.20452/pamw.15975.