Резюме
Актуальність. Нестабільне кровопостачання, підшкірне розташування кістки і відсутність м’яко-тканинного покриття роблять відкриті переломи гомілки вразливими для розвитку незрощення та інфекції. Загальноприйнятим є застосування зовнішніх фіксаторів для лікування відкритих переломів великогомілкової кістки як первинного способу фіксації. Але можливе застосування зовнішнього фіксатора і як остаточного лікування переломів. Метою цього дослідження було поліпшення клінічних результатів лікування складних високоенергетичних відкритих переломів великогомілкової кістки з використанням удосконалених кільцевих фіксаторів (КФ) спице-стрижневого типу. Матеріали та методи. Під нашим наглядом перебувало 78 постраждалих із тяжкими відкритими переломами кісток гомілки. Критеріям включення відповідали 36 пацієнтів (31 (85,7 %) чоловік, 5 (13,9 %) жінок) із відкритими переломами кісток гомілки, які були прооперовані за запропонованою методикою та увійшли до основної групи. Група порівняння складалася з 42 постраждалих, аналіз результатів лікування яких проводився ретроспективно. Критерії відбору були аналогічними до основної групи. Лікування проводили ще з використанням традиційних методик. Аналіз розвитку ускладнень дозволив виявити основні недоліки, які були ураховані при наступному лікуванні. Використовували удосконалені КФ (стрижень «з кутом жорсткості»; спиці з перехрестям у фронтальній і сагітальній площинах кільця). Підвищені можливості КФ і фінальної пов’язки Softcast/Scotchcast дозволяли безпечно застосовувати кінцівку під час ходіння. Ми дійшли висновку, що важливими були такі фактори: енергія ураження, стан м’яких тканин, наявність уламків великогомілкової кістки без живлення. Частина м’яких тканин була у стані парабіозу, що унеможливлювало чітке визначення їх стану. Недостатня ефективність одноразової хірургічної обробки зумовлена можливою появою нових вогнищ некрозу та розвитку септичного запалення. Етапний дебрідмент відкритого перелому та використання Vacuum-Assisted Closure уможливили проведення пластики м’якотканинних дефектів у ранні терміни. У 12 хворих (25,6 %) основної групи на ранніх етапах було виконано сегментарну резекцію з подальшим дистракційним заміщенням кісткового дефекту. Це також сприяло оптимальному заміщенню м’якотканинного дефекту. Lower Extremity Functional Scale (LEFS) використовувалася для оцінки результатів лікування. Результати. КФ при відкритих переломах великогомілкової кістки у хворих основної групи (36 пацієнтів) застосовували із запропонованими нами вдосконаленнями: режими проведення і компоновка спиць під кутами в різних площинах; використання «кута жорсткості» при монтажу стрижня. У 16 випадках була проведена сегментарна резекція ураженої нежиттєздатної частини великогомілкової кістки і рання дистракційна пластика. Проведено дебрідмент вогнища перелому з використанням VAC-терапії. Здійснено фінальну фіксацію Softcast/Scotchcast. Усе це дало змогу уникнути деформації регенерату та створити оптимальні умови для його дозрівання і проведення ранньої реабілітації. Середній час перебування в КФ EFT у групі порівняння становив 997,6 ± 19,9 дня, а в основній — 901,1 ± 11,3 дня (р < 0,05). Він зменшувався і за рахунок більш раннього переходу на фіксацію індивідуальними напівтвердими пов’язками. Анатомо-функціональні результати за EFТ в основній групі з високою часткою вірогідності (> 95 %) перевершували результати в групі порівняння. Висновки. Були виявлені недоліки КФ, запропоновані та використані оптимальні конструкції відповідно до клінічних випадків. Удосконалена тактика комплексного лікування відкритих переломів гомілки містила малу травматичність, етапність, комплексність і ранню реабілітаційну спрямованість. Результати лікування в основній групі з високою часткою вірогідності (> 95 %) перевершували результати в групі порівняння.
Background. Unstable blood supply, subcutaneous bone location and lack of soft tissue coverage make open tibial fractures vulnerable to nonunion and infection. It is generally accepted that external fixators are used to treat open tibial fractures as the primary method of fixation. However, it is possible to use an external fixator as a definitive treatment of fractures. The purpose of this study was to improve the clinical treatment outcomes in complex high-energy open tibial fractures using improved ring fixators (RF) of the spoke-rod type. Materials and methods. We studied 78 patients with severe open tibial fractures. The inclusion criteria were met by 36 patients, 31 (85.7 %) men and 5 (13.9 %) women with open tibial fractures who were operated according to the proposed method and formed the main group. The comparison group consisted of 42 patients whose treatment outcomes were analyzed retrospectively. The selection criteria corresponded to those of the main group. The treatment was carried out using traditional methods. The analysis of the development of complications revealed the main shortcomings that were taken into account in the subsequent treatment. Improved RFs were used (rod with the “angle of rigidity”; spokes with a cross in the frontal and sagittal planes of the ring). The increased capabilities of the RF and the final Softcast/Scotchcast dressing allowed for safe use of the limb during walking. We came to the conclusion that the following were important: the energy of the lesion, the condition of the soft tissues, and the presence of tibial fragments without nutrition. Some of the soft tissues were in a state of parabiosis, which made it impossible to clearly determine their condition. The insufficient effectiveness of a single surgical treatment was due to the possible appearance of new foci of necrosis and the development of septic inflammation. The staged debridement of an open fracture and the use of vacuum-assisted closure made allow for early plastic surgery of soft tissue defects. In 12 patients (25.6 %) of the main group, segmental resection was performed in the early stages, followed by distraction replacement of the bone defect. This contributed to the optimal replacement of the soft tissue defect. The Lower Extremity Functional Scale was used to assess the treatment outcomes. Results. In the main group, RF for open tibial fractures was used with the improvements proposed by us: modes of conduction and arrangement of the spokes at angles in different planes; the “angle of rigidity” was used when placing the rod. In 16 cases, segmental resection of the affected non-viable part of the tibia and early distraction replacement were performed. Debridement of the fracture site was done using vacuum-assisted closure therapy. Final fixation with Softcast/Scotchcast was performed. All this made it possible to avoid deformation of the regenerate and create optimal conditions for its maturation and early rehabilitation. The average length of stay in the RF in the comparison group was 997.6 ± 19.9 days, and in the main group, 901.1 ± 11.3 days (p < 0.05). It was also reduced due to an earlier transition to fixation with individual semi-rigid bandages. Anatomical and functional results in terms of the external fixation time in the main group with a high probability (> 95 %) were superior to those in the comparison group. Conclusions. The disadvantages of RF were identified, optimal designs were proposed and used in accordance with clinical cases. The improved tactics of comprehensive treatment for open tibial fractures included low invasiveness, staged approach, comprehensiveness, and focus on early rehabilitation. Treatment outcomes in the main group with a high probability (> 95 %) were superior to those in the comparison group.
Вступ
Нестабільне кровопостачання, підшкірне розташування кістки та відсутність м’якотканинного покриття роблять відкриті переломи гомілки вразливими для розвитку незрощення та інфекції [1–3]. Загальноприйнятим є застосування зовнішніх фіксаторів для лікування відкритих переломів великогомілкової кістки як тимчасового, первинного спосібу фіксації. Але можливе застосування зовнішнього фіксатора і як остаточного лікування переломів діафізу великогомілкової кістки [4–6].
Мета. Метою цього дослідження було вивчення клінічних результатів лікування складних високоенергетичних відкритих переломів великогомілкової кістки з використанням удосконалених кільцевих фіксаторів (КФ) спице-стрижневого типу.
Завдання: 1) за даними літератури та клінічного досвіду виявити недоліки КФ, запропонувати і використати оптимальні конструкції відповідно до клінічних випадків; 2) удосконалити тактику комплексного лікування найбільш тяжких випадків; 3) за допомогою стандартних оцінних шкал встановити ефективність лікування порівняно з традиційними методами лікування.
Матеріали та методи
Під нашим наглядом перебувало 78 постраждалих із тяжкими відкритими переломами кісток гомілки. Під час огляду було задокументовано наявність перелому, його характер, ступінь судинно-нервових порушень та стан м’яких тканин. Пацієнти були проінформовані про довготривале лікування та його можливі ускладнення, що фіксувалося в інформованій згоді.
Критерієм включення постраждалих із високо-енергетичними відкритими осколковими переломами кісток гомілки був вік від 18 до 60 років. Виключали із дослідження пацієнтів із системними або будь-якими скелетними захворюваннями і травмами, що впливали на консолідацію кісток.
Критеріям включення відповідали 36 пацієнтів (31 (85,7 %) чоловік, 5 (13,9 %) жінок) із відкритими переломами кісток гомілки, які були прооперовані за запропонованою методикою (основна група).
Група порівняння складалася із 42 постраждалих, аналіз результатів лікування яких проводився ретроспективно. Критерії відбору були такими ж, як і в основній групі. Відмінність полягала в тому, що лікування проводили ще з використанням традиційних методик. Апарати були класичного ілізаровського компонування — у кільцях проводили по парі перехрещених спиць у горизонтальній площині кілець. Аналіз розвитку ускладнень у цій групі і результати літературного огляду цієї патології дозволили нам виявити основні недоліки, які були враховані при наступному лікуванні в основній групі.
Ми виділили недоліки і ускладнення, причини, які могли до них призвести, а також запропонували та застосували удосконалення, які допомогли б цих ускладнень уникнути.
1. Відкриті переломи потребують довготривалої фіксації. Перехрестя спиць у верхньому кільці вело до розвитку контрактур колінного суглоба. Багато авторів відмічає явища запалення в зоні проведення спиць, недостатність жорсткості апарату через розвиток остеопорозу, появу рухливості та кутове зміщення після демонтажу апарату. З урахуванням можливих ускладнень ми удосконалили застосування КФ. Використовували спице-стрижневі апарати (у верхній третині великогомілкової кістки замість кільця зі спицями використовували стрижень з «кутом жорсткості»). Для досягнення стабільності системи використовували спиці Ілізарова діаметром 2,0 мм, які проводили з перехрестям не тільки у фронтальній, а й у сагітальній площині кільця. Спиці мали пір’яну заточку і проводилися в режимі 200–300 обертів на хвилину. Підвищені фіксувальні можливості КФ дозволили провести значне навантаження кінцівки вже на етапі заміщення дефекту. Конструктивні особливості фінальної пов’язки Softcast/Scotchcast дозволяють не тільки безпечно застосовувати кінцівку під час ходіння, а й повноцінно відновити функцію гомілковостопного суглоба. З тією ж метою ми проводили фонофорез та місцеве застосування Фастум® гелю і Ліотон® 1000 гелю, що забезпечувало знеболювальний та протизапальний ефект. Режим апарату ультразвуку був безперервний, щільність випромінювання становила від 0,7 до 1,0 Вт/см2 на нижню третину гомілки та ділянку суглобів кореня стопи по 5–10 хвилин щодня. Курс лікування становив 10 сеансів, 1 раз на день. У разі необхідності постраждалі застосовували топічні препарати вдома, наносячи їх вже без проведення фонофорезу.
2. Травматичний дефект тканин. Підшкірне розташування кістки і відсутність м’якотканинного покриття ведуть у високому відсотку спостережень відкритих переломів гомілки до дефекту тканин, осколкового характеру перелому. Одномоментне вирішення завдань пластики в цій ситуації є досить проблематичним. Аналізуючи причини розвитку ускладнень у групі порівняння, ми дійшли висновку, що важливими причинами були енергія ураження, стан м’яких тканин, наявність уламків великогомілкової кістки без живлення. Частина м’яких тканин була у стані парабіозу, що зумовлювало неможливість чіткого визначення їх стану, і, як наслідок, спричиняло недостатню ефективність одномоментної хірургічної обробки і появу нових вогнищ некрозу та розвиток септичного запалення. Етапний дебрідмент відкритого перелому, використання VAC-терапії (Vacuum-Assisted Closure) робило можливим в ранні строки проведення пластики м’якотканинних дефектів. У 12 хворих (25,6 %) основної групи на ранніх етапах було виконано первинну ранню сегментарну резекцію з подальшим заміщенням кісткового дефекту за Ілізаровим КФ поліпшеної компоновки. Первинна сегментарна резекція великогомілкової кістки була конгруентною; конструкція КФ початково давала можливість здійснювати дистракційне заміщення кісткового дефекту без його перемонтажу. Дистракційне заміщення кісткового дефекту робило можливим оптимальне заміщення і ранового дефекту. Остеотомування великогомілкової кістки для отримання низхідного транспорту проводилось осциляційною пилкою або долотом із хірургічного доступу до 4 см із введенням «захисників» — елеваторів. Втручання супроводжували медикаментозним забезпеченням — мультимодальним знеболюванням у періопераційному періоді (перідуральна анестезія з використанням препаратів Дексалгін® ін’єкт і розчину парацетамолу). Знеболювання із внутрішньом’язовим використанням препарату Дексалгін® у дозі 50 мг проводили двічі на добу впродовж 3 діб. Введення здійснювали з періодичністю у 12 годин навіть за відсутності больового компоненту. У випадках стійкого болю переходили на таблетовані форми, знеболювання продовжувалося ще на 2–3 доби.
Lower Extremity Functional Scale (LEFS) — функціональна шкала нижньої кінцівки [7–9]. Вона запропонована для оцінки втрати або труднощів у виконанні повсякденних дій, у здійсненні яких бере участь нижня кінцівка. Ми використовували її для оцінки результатів лікування.
Результати та обговорення
Спице-стрижневі КФ при відкритих переломах великогомілкової кістки у хворих основної трупи (36 пацієнтів) застосовували із запропонованими нами вдосконаленнями: режими проведення і компоновка спиць під кутами в різних площинах, використання «кута жорсткості» при монтажу стрижня. У 16 випадках була проведена сегментарна резекція ураженої нежиттєздатної частини великогомілкової кістки і рання її дистракційна пластика. Багаторазовий дебрідмент вогнища перелому проводився з використанням VAC-терапії. Здійснена запрограмована фіксація Softcast/Scotchcast. Усе це дало змогу уникнути деформації регенерату і створити оптимальні умови для його дозрівання і проведення ранньої реабілітації. Здійснювалася рання реабілітація із застосуванням місцевих (Фастум® гель і Ліотон® 1000 гель) і системних (Дексалгін® ін’єкт і парацетамол) знеболювальних та протинабрякових препаратів (низькомолекулярних гепаринів). Оптимальне періопераційне знеболювання хворих із незрощеннями кісток гомілки ми бачимо в наступному. Найбільш повно всім вимогам відповідала спинномозкова анестезія, яка доповнювалася застосуванням Дексалгін® ін’єкт 50 мг внутрішньом’язово у вигляді премедикації і знеболювання в ранньому післяопераційному періоді. Обсяг споживання промедолу при цьому був незначним. Результати знеболювання на всіх етапах оцінювалася хворими як адекватні.
Середній час перебування в КФ EFT (the time in the external fixator) у групі порівняння становив 997,6 ± 19,9 дня, а в основній — 901,1 ± 11,3 дня (р < 0,05). Він зменшувався завдяки більш ранньому переходу на фіксацію індивідуальними напівтвердими пов’язками. На етапі фінального їх застосування постраждалі здійснювали повноцінне рухове навантаження на травмовану кінцівку з використанням лише тростини без ризику деформації регенерату та розвитку запальних явищ.
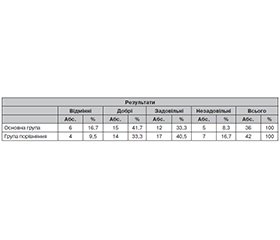
Отримано такі результати лікування постраждалих із незрощеннями кісток гомілки у разі використання КФ із запропонованими нами режимами використання за оцінною анатомо-функціональною шкалою LEFS (табл. 1).
Анатомо-функціональні результати в основній групі з високою часткою вірогідності (> 95 %) перевершували результати в групі порівняння.
Висновки
Були виявлені недоліки КФ, запропоновані і використані оптимальні конструкції відповідно до клінічних випадків.
Удосконалена тактика комплексного лікування відкритих переломів гомілки містила малу травматичність, етапність, комплексність і ранню реабілітаційну спрямованість.
Результати лікування в основній групі з високою часткою вірогідності (> 95 %) перевершували результати в групі порівняння.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 16.01.2025
Рецензовано/Revised 27.02.2025
Прийнято до друку/Accepted 03.03.2025
Список литературы
1. Cinthuja P, Wijesinghe PCI & Silva P. Use of external fixators in developing countries: a short socioeconomic analysis. Cost Eff Resour Alloc. 2022;20:14. https://doi.org/10.1186/s12962-022-00353-4
2. Swart E, Lasceski C, Latario L, Jo J, Nguyen UDT. Mo-dern treatment of tibial shaft fractures: Is there a role today for closed treatment? Injury. 2021 Jun;52(6):1522-1528. https://doi.org/10.1016/j.injury.2020.10.018.
3. Dickson DR, Moulder E, Hadland Y, Giannoudis PV, Sharma HK. Grade 3 open tibial shaft fractures treated with a circular frame, functional outcome and systematic review of li–terature. Injury. 2015;46(4);751-758. https://doi.org/10.1016/j.injury.2015.01.025.
4. Jain S, Patel P, Gupta S. External Fixator As A Definitive Treatment For Tibial Diaphyseal Fractures. ojmpc. 2020;26(1):34-39. https://ojmpc.com/index.php/ojmpc/article/view/102.
5. Naude JJ, et al. Functional Outcomes and Quality of Life Following Complex Tibial Fractures Treated with Circular External Fixation: A Comparison between Proximal, Midshaft, and Distal Tibial Fractures. Strategies in Trauma and Limb Reconstruction. 2021;16:32-40. https://doi.org/10.5005/jp-journals-10080-1506.
6. Tamburini L, Zeng F, Neumann D, Jackson C, Mancini M, Block A, Patel S, Wellington I, Stroh D. A Review of Tibial Shaft Fracture Fixation Methods. Trauma Care. 2023;3:202-211. https://doi.org/10.3390/traumacare3030019.
7. Yeung TS, Wessel J, Stratford P, Macdermid J. Reliabi–lity, validity, and responsiveness of the lower extremity functional scale for inpatients of an orthopaedic rehabilitation ward. J Orthop Sports Phys Ther. 2009 Jun;39(6):468-77. https://doi.org/10.2519/jospt.2009.2971.
8. Ratter J, Pellekooren S, Wiertsema S, et al. Content vali–dity and measurement properties of the Lower Extremity Functional Scale in patients with fractures of the lower extremities: a systematic review. J Patient Rep Outcomes. 2022;6:11-17. https://doi.org/10.1186/s41687-022-00417-2.
9. de Munter L, Polinder S, van de Ree CLP, Kruithof N, Lansink KWW, Steyerberg EW, et al. Predicting health status in the first year after trauma. Br J Surg. 2019;106(6):701-710. https://doi.org/10.1002/bjs.11132.

/15.jpg)