Международный эндокринологический журнал Том 21, №2, 2025
Вернуться к номеру
Клінічне та прогностичне значення співвідношень біомаркерів у хворих на серцеву недостатність із супутніми фібриляцією передсердь і цукровим діабетом
Авторы: Кулаєць Н.М., Кулаєць В.М.
Івано-Франківський національний медичний університет, м. Івано-Франківськ, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
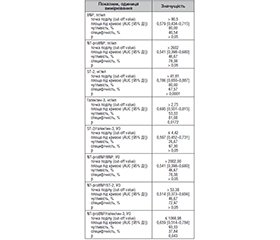
Актуальність. Серцева недостатність (СН) у поєднанні з фібриляцією передсердь (ФП) та цукровим діабетом (ЦД) значно погіршує прогноз пацієнтів, підвищуючи ризик повторних госпіталізацій і смертності. Біомаркери, як-от галектин-3, ST-2, мозковий натрійуретичний пептид (BNP) та N-термінальний фрагмент BNP (NT-proBNP), відображають процеси ремоделювання міокарда й запалення, але прогностична цінність їх співвідношень залишається недостатньо вивченою. Мета роботи: визначити прогностичну цінність рівнів BNP, NT-proBNP, ST-2, галектину-3 та їх співвідношень у пацієнтів із серцевою недостатністю залежно від наявності фібриляції передсердь та цукрового діабету щодо ризику повторних госпіталізацій і однорічної смертності. Матеріали та методи. Це дослідження охопило 398 пацієнтів (середній вік 54,3 ± 7,2 року), госпіталізованих із декомпенсацією СН. Пацієнти розподілені на групи: СН із синусовим ритмом (n = 122), СН із ФП (n = 174), СН із ЦД (n = 50) та СН із ФП і ЦД (n = 52). Рівні біомаркерів визначали методом ІФА. Первинними кінцевими точками були повторна госпіталізація та смертність протягом року. Результати. У хворих із СН і ЦД відзначено вірогідно вищі рівні галектину-3 (+ 16,7 %, p = 0,003), NT-proBNP (+ 12,5 %, p = 0,015) та ST-2 (+ 11,4 %, p = 0,002) порівняно з пацієнтами без коморбідності. Пацієнти із СН, ФП та ЦД мали ще вищий рівень NT-proBNP (+ 135,0 %, p = 0,0001) та підвищені співвідношення NT-proBNP/BNP (+ 170,1 %, p = 0,0001), NT-proBNP/ST-2 (+ 145,4 %, p = 0,0001) і NT-proBNP/галектин-3 (+ 135,2 %, p = 0,0001). Зменшення співвідношення ST-2/галектин-3 асоціювалося з несприятливим прогнозом. Найбільш значущим предиктором повторних госпіталізацій було співвідношення NT-proBNP/ST-2 (ВШ = 1,82, 95% ДІ: 1,37–2,41, p = 0,0001). Підвищення рівня ST-2 > 41,81 нг/мл (p < 0,0001) та галектину-3 > 2,75 нг/мл (p = 0,0172) асоціювалося з підвищеним ризиком однорічної смертності. Висновки. Поєднання фібриляції передсердь і цукрового діабету у хворих із серцевою недостатністю супроводжується підвищенням рівнів біомаркерів та вищим ризиком несприятливих наслідків. Співвідношення NT-proBNP/ST-2 є важливим прогностичним показником, що може допомогти у стратифікації ризику та виборі лікувальної тактики.
Background. Heart failure (HF) in combination with atrial fibrillation (AF) and diabetes mellitus (DM) significantly worsens the prognosis of patients, increasing the risk of rehospitalizations and mortality. Biomarkers such as galectin-3, ST2, brain natriuretic peptide (BNP), and N-terminal pro-brain natriuretic peptide (NT-proBNP) are associated with myocardial remodeling and inflammation. However, the prognostic significance of their ratios remains uncertain. The purpose was to evaluate the predictive value of BNP, NT-proBNP, ST2, galectin-3, and their ratios in patients with HF, depending on the presence of AF and/or DM, regarding the risk of rehospitalizations and one-year mortality. Materials and methods. This prospective observational study included 398 patients (mean age 54.3 ± 7.2 years) hospitalized for decompensated HF. They were divided into four groups: HF with sinus rhythm (n = 122), HF with AF (n = 174), HF with DM (n = 50), and HF with both AF and DM (n = 52). Biomarkers were measured using enzyme-linked immunosorbent assay. The primary endpoints were rehospitalization and one-year mortality. Results. Patients with HF and DM had significantly higher levels of galectin-3 (+ 16.7 %, p = 0.003), NT-proBNP (+ 12.5 %, p = 0.015), and ST2 (+ 11.4 %, p = 0.002) compared to those without comorbidities. Individuals with HF, AF, and DM showed even higher NT-proBNP levels (+ 135.0 %, p = 0.0001) and increased NT-proBNP/BNP (+ 170.1 %, p = 0.0001), NT-proBNP/ST2 (+ 145.4 %, p = 0.0001), and NT-proBNP/galectin-3 ratios (+ 135.2 %, p = 0.0001). A reduced ST2/galectin-3 ratio was associated with poorer prognosis. The NT-proBNP/ST2 ratio was the strongest predictor of rehospitalizations (odds ratio 1.82, 95% confidence interval: 1.37–2.41, p = 0.0001). An elevation in ST2 > 41.81 ng/mL (p < 0.0001) and galectin-3 > 2.75 ng/mL (p = 0.0172) was associated with increased one-year mortality. Conclusions. The presence of AF and DM in HF patients is associated with elevated biomarker levels and higher risks of adverse effects. The NT-proBNP/ST2 ratio has significant prognostic value and may guide risk stratification in HF management.
серцева недостатність; фібриляція передсердь; цукровий діабет; біомаркери; NT-proBNP; ST-2; галектин-3; прогноз; повторна госпіталізація; смертність
heart failure; atrial fibrillation; diabetes mellitus; biomarkers; NT-proBNP; ST2; galectin-3; prognosis; rehospitalization
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Takvorian KS, Wang D, Courchesne P, Vasan RS, Benjamin EJ, Cheng S, et al. The Association of Protein Biomarkers With Incident Heart Failure With Preserved and Reduced Ejection Fraction. Circ Heart Fail. 2023;16(1):e009446. doi: 10.1161/CIRCHEARTFAILURE.121.009446.
- Yancy CW, Jessup M, Bozkurt B, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2022;79(17):e263-e421. doi: 10.1016/j.jacc.2021.12.012.
- Merino-Merino A, Gonzalez-Bernal J, Fernandez-Zoppino D, Saez-Maleta R, Perez-Rivera JA. The Role of Galectin-3 and ST2 in Cardiology: A Short Review. Biomolecules. 2021;11(8):1167. doi: 10.3390/biom11081167.
- Sarhene M, Wang Y, Wei J, Huang Y, Li M, Li L, et al. Biomarkers in heart failure: the past, current and future. Heart Fail Rev. 2019;24(6):867-903. doi: 10.1007/s10741-019-09807-z.
- Karayannis G, Triposkiadis F, Skoularigis J, Georgoulias P, Butler J, Giamouzis G. The emerging role of Galectin-3 and ST2 in heart failure: practical considerations and pitfalls using novel biomarkers. Curr Heart Fail Rep. 2013;10(4):441-9. doi: 10.1007/s11897-013-0169-1.
- Berezin AE, Berezin AA. Biomarkers in Heart Failure: From Research to Clinical Practice. Ann Lab Med. 2023;43(3):225-36. doi: 10.3343/alm.2023.43.3.225.
- Eggers KM, Lindahl B, Venge P, Lind L. B-type natriuretic peptides and their relation to cardiovascular structure and function in a population-based sample of subjects aged 70 years. Am J Cardiol. 2009;103(7):1032-8. doi: 10.1016/j.amjcard.2008.12.014.
- Amin HZ, Amin LZ, Wijaya IP. Galectin-3: a novel biomarker for the prognosis of heart failure. Clujul Med. 2017;90(2):129-32. doi: 10.15386/cjmed-751.
- Koval SM, Yushko KO, Snihurska IO, Starchenko TG, Pankiv VI, Lytvynova OM, Mysnychenko OV. Relations of angiotensin-(1-7) with hemodynamic and cardiac structural and functional parameters in patients with hypertension and type 2 diabetes. Arterial Hypertension. 2019;23(3):183-189. doi: 10.5603/AH.a2019.0012.
- Serhiyenko VA, Serhiyenko AA. Diabetes mellitus and arterial hypertension. Int J Endocrynol. 2021;17(2): 100-113. https://doi.org/–10.22141/2224-0721.17.2.2021.230573.
- Serhiyenko VA, Sehin VB, Pankiv VI, Serhiyenko AA. Post-traumatic stress disorder, dyssomnias, and metabolic syndrome. International Journal оf Endocrinology (Ukraine). 2024;20(1):58-67. https://doi.org/10.22141/2224-0721.20.1.2024.1359.
- Heidenreich PA, Bozkurt B, Aguilar D, Allen LA, Byun JJ, Colvin MM, Deswal A, et al.; ACC/AHA Joint Committee Members. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2022 May 3;145(18):e895-e1032. doi: 10.1161/CIR.0000000000001063.
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, Burri H, et al.; ESC Scientific Document Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021 Sep 21;42(36):3599-3726. doi: 10.1093/eurheartj/ehab368.
- Schwinger RHG. Pathophysiology of heart failure. Cardiovasc Diagn Ther. 2021 Feb;11(1):263-276. doi: 10.21037/cdt-20-302. PMID: 33708498; PMCID: PMC7944197.
- Savarese G, Becher PM, Lund LH, Seferovic P, Rosano GMC, Coats AJS. Global burden of heart failure: a comprehensive and updated review of epidemiology. Cardiovasc Res. 2023 Jan 18;118(17):3272-3287. doi: 10.1093/cvr/cvac013. Erratum in: Cardiovasc Res. 2023 Jun 13;119(6):1453. doi: 10.1093/cvr/cvad026. PMID: 35150240.
- Roger VL. Epidemiology of Heart Failure: A Contemporary Perspective. Circ Res. 2021 May 14;128(10):1421-1434. doi: 10.1161/CIRCRESAHA.121.318172. Epub 2021 May 13. PMID: 33983838.