Журнал «Здоровье ребенка» Том 20, №1, 2025
Вернуться к номеру
Оцінка адаптаційного резерву дітей із саркопенією за даними показника активності регуляторних систем
Авторы: Паламарчук О.С., Петрик К.Ю., Рішко О.А., Немеш М.І., Крічфалушій О.П., Пацкун С.В., Горленко О.М.
ДВНЗ «Ужгородський національний університет», м. Ужгород, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
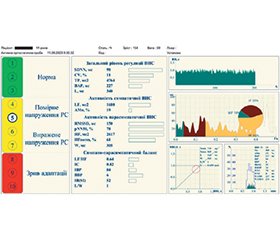
Актуальність. Саркопенія зазвичай асоціюється з віковими змінами, але нещодавні дослідження свідчать про її поширення і серед дітей. Втрата м’язової маси в дитинстві знижує функціональні можливості організму, підвищуючи ризик травм і метаболічних порушень, що може призвести до подальших ускладнень у дорослому віці. Мета: оцінити рівень адаптаційних резервів у дітей із саркопенією за допомогою показника активності регуляторних систем (ПАРС) порівняно з дітьми такого ж віку і статі без ознак саркопенії, а також встановити взаємозв’язок ПАРС із компонентним складом тіла та м’язовою силою. Матеріали та методи. Дослідження проводилося на вибірці зі 112 дітей віком 10–14 років. Оцінку м’язової маси виконували за допомогою біоелектричного імпедансного аналізу та проводили тест на силу хвату. Стан серцево-судинної системи досліджувався за допомогою аналізу варіабельності серцевого ритму для визначення рівня адаптаційних резервів. Результати. Показник м’язової сили у дітей із саркопенією був значно нижчим порівняно з контрольною групою: на 26,9 % у дівчат і 28,7 % у хлопців (p < 0,01). Середній саркопенічний індекс (SI) та відсоток вмісту жиру (BF) у дітей із саркопенією показали суттєві відмінності: SI в основній групі був нижчим, ніж у контрольній, на 27,2 % у дівчат і 28,5% у хлопців (p < 0,05). BF у дівчат основної групи був на 19,8 % вищим (p < 0,01), що не було виявлено у хлопців. Окрім цього, ПАРС у дітей із саркопенією був значно вищим: на 47,5 % для дівчат і 56,3 % для хлопців, що свідчить про зниження адаптаційного потенціалу організму (p < 0,01). Кореляційний аналіз виявив негативну кореляцію між ПАРС та індексом м’язової маси (SI) і м’язовою силою (GS) у дітей із саркопенією, а також позитивну кореляцію між ПАРС і BF у дівчат. Ці результати свідчать про зв’язок між компонентним складом тіла й адаптаційними резервами дітей, оціненими на основі варіабельності серцевого ритму. Висновки. У дітей із саркопенією ПАРС значно перевищує значення у дітей без саркопенії, що свідчить про зменшення адаптаційного резерву. Виявлено негативну кореляцію між ПАРС та компонентами м’язової маси (SI і GS), що підтверджує вплив дефіциту м’язової маси на адаптаційний резерв.
Background. Sarcopenia, commonly linked with aging, has recently been observed in children, affecting 5–40 % of the pediatric population. Loss of muscle mass in childhood limits physical performance and increases the risk of injuries and metabolic disorders, potentially leading to long-term health complications. The purpose of this study was to assess the level of adaptive reserves in children with sarcopenia using the indicator of regulatory systems activity (IRSA) compared to children of the same age and sex without signs of sarcopenia, as well as to establish the relationship of IRSA with body composition and muscle strength. Materials and methods. The study was conducted on a sample of 112 children aged 10–14 years. Muscle mass and strength were assessed via bioelectrical impedance and grip test, respectively. Heart rate variability analysis was used to evaluate cardiovascular system reserves and adaptive potential. Results. The grip strength (GS) of children with sarcopenia was significantly lower than in the control group: by 26.9 % in girls and by 28.7 % in boys (p < 0.01). Sarcopenia index (SI) and body fat (BF) percentage differed markedly, with SI in the main group being 27.2 and 28.5 % lower in girls and boys, respectively (p < 0.05), and BF being 19.8 % higher in sarcopenic girls (p < 0.01). Furthermore, IRSA values were significantly higher in children with sarcopenia: by 47.5 % in girls and by 56.3 % in boys, indicating reduced adaptive capacity (p < 0.01). Correlation analysis revealed a negative relationship between IRSA and both SI and GS among sarcopenic children, along with a positive correlation between IRSA and BF percentage in girls. These findings suggest a relationship between body composition and children’s adaptive reserves, assessed based on heart rate variability. Conclusions. In patients with sarcopenia, IRSA significantly exceeds the values observed in children without sarcopenia, indicating a decrease in adaptive reserve. A negative correlation between IRSA and muscle mass components (SI and GS) has been identified, confirming the impact of muscle mass deficiency on adaptive reserve.
склад тіла; м’язова сила; варіабельність серцевого ритму; біоімпедансний аналіз; діти; індекс маси тіла
body composition; muscle strength; heart rate variability; bioimpedance analysis; children; body mass index
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Cruz-Jentoft AJ, Bahat G, Bauer J, Boirie Y, Bruyère O, Cederholm T, Cooper C, Landi F, Rolland Y, Sayer AA, et al. Sarcopenia: Revised European consensus on definition and diagnosis. Age Ageing. 2019;48(1):16-31. Erratum in: Age Ageing. 2019;48(4):601.
- Heymsfield SB, Gonzalez MC, Lu J, Jia G, Zheng J. Skeletal muscle mass and quality: evolution of modern measurement concepts in the context of sarcopenia. Proc Nutr Soc. 2015 Nov;74(4):355-66. doi: 10.1017/S0029665115000129. PMID: 25851205.
- Bahat G, Tufan A, Tufan F, Kilic C, Akpinar TS, Kose M, Erten N, Karan MA, Cruz-Jentoft AJ. Cut-off points to identify sarcopenia according to European Working Group on Sarcopenia in Older People –(EWGSOP) definition. Clin Nutr. 2016 Dec;35(6):1557-1563. doi: 10.1016/j.clnu.2016.02.002. PMID: 26922142.
- Ooi PH, Thompson-Hodgetts S, Pritchard-Wiart L, Gilmour SM, Mager DR. Pediatric Sarcopenia: A Paradigm in the Overall Definition of Malnutrition in Children? JPEN J Parenter Enteral Nutr. 2020 Mar;44(3):407-418. doi: 10.1002/jpen.1681. Epub 2019 Jul 22. PMID: 31328301.
- Liang R, Zhu H, Cao X, Zeng Y, You Y, Guo P, Zhang Q. Insufficient muscle development level associated with serum zinc, manganese and cobalt levels in children aged 6 to 9 years in Shenzhen, China. Biol Trace Elem Res. 2024 Nov 23. doi: 10.1007/s12011-024-04458-0. PMID: 39578349.
- Ferrara IR, Sadowsky CL. Muscle mass as a biomarker for health status and function in pediatric individuals with neuromuscular disabilities: A systematic review. Children (Basel). 2024 Jul 3;11(7):815. doi: 10.3390/children11070815. PMID: 39062264; PMCID: PMC11276588.
- Gilligan LA, Towbin AJ, Dillman JR, Somasundaram E, Trout AT. Quantification of skeletal muscle mass: sarcopenia as a marker of overall health in children and adults. Pediatr Radiol. 2020;50(4):455-464. doi: 10.1007/s00247-019-04562-7.
- Li S, Zhang R, Pan G, Zheng L, Li C. Handgrip strength is associated with insulin resistance and glucose metabolism in adolescents: evidence from National Health and Nutrition Examination Survey 2011 to 2014. Pediatr Diabetes. 2018;19(3):375-380.
- Pilli NM, Kybartas TJ, Lagally KM, Laurson KR. Low muscular strength, weight status, and metabolic syndrome in adolescents: National Health and Nutrition Examination Survey 2011–2014. Pediatr Exerc Sci. 2021;33(2):90-94. doi: 10.1123/pes.2020-0108.
- Baevskyi R, Ivanov H. Varyabelnost serdechnogo ritma: teoreticheskie aspekty i vozmozhnosti klinicheskogo primeneniya. [Heart rate variability: theoretical aspects and clinical applications]. Moscow: Meditsina, 2000.
- Wulsin LR, Horn PS, Perry JL, Massaro JM, D’Agostino RB. Autonomic imbalance as a predictor of metabolic risks, cardiovascular events, and all-cause mortality. Psychosom Med. 2015;77(7):789-805.
- Baevskyi RM, Luchitskaia ES, Funtova II, Chernikova AG. [Researches of autonomic regulation of blood circulation in the condition of long-term space flight]. Fiziol Cheloveka. 2013 Sep-Oct;39(5):42-52. [Russian]. PMID: 25509871.
- McCarthy HD, Samani-Radia D, Jebb SA, Prentice AM. Ske–letal muscle mass reference curves for children and adolescents. Pediatr Obes. 2014;9(4):249-259. doi: 10.1111/j.2047-6310.2013.00168.x.
- Dodds RM, Syddall HE, Cooper R, Benzeval M, Deary IJ, Dennison EM, et al. Grip strength across the life course: normative data from twelve British studies. PLoS One. 2014;9(12):e113637. doi: 10.1371/journal.pone.0113637.
- Orsso CE, Tibaes JRB, Oliveira CLP, Rubin DA, Field CJ, Heymsfield SB, Prado CM, Haqq AM. Low muscle mass and strength in pediatric patients: Why should we care? Clin Nutr. 2019;38(4):2002-2015. doi: 10.1016/j.clnu.2019.04.012.
- Orsso CE, Tibaes JRB, Rubin DA, Field CJ, Heymsfield SB, Prado CM, Haqq AM. Metabolic implications of low muscle mass in the pediatric population: A critical review. Metabolism. 2019 Oct;99:102-112. doi: 10.1016/j.metabol.2019.153949. PMID: 31348927.
- Dorsey KB, Thornton JC, Heymsfield SB, Gallagher D. Grea–ter lean tissue and skeletal muscle mass are associated with higher bone mineral content in children. Nutr Metab (Lond). 2010;7(1):41. doi: 10.1186/1743-7075-7-41.
- Guo M, Zemel BS, Hawkes CP, Long J, Kelly A, Leonard MB, Jaramillo D, Mostoufi-Moab S. Sarcopenia and preserved bone mineral density in pediatric survivors of high-risk neuroblastoma with growth failure. J Cachexia Sarcopenia Muscle. 2021 Aug;12(4):1024-1033. doi: 10.1002/jcsm.12734. PMID: 34184837; PMCID: PMC8350210.
- Zemel BS, Wasserman H, Kelly A, Fan B, Shepherd J, Lappe J, Gilsanz V, Oberfield S, Winer KK, Kalkwarf HJ. Intermachine diffe–rences in DXA measurements vary by skeletal site, and impact the assessment of low bone density in children. Bone. 2020 Dec;141:115581. doi: 10.1016/j.bone.2020.115581. PMID: 32795677; PMCID: PMC7680379.
- Marques M, Vieira F, Teles J, Baptista F. Growth and physical development of children at apparent risk of sarcopenia. Pediatr Res. 2024 Jul 16. doi: 10.1038/s41390-024-03385-z. PMID: 39014241.
- Cameron JD, Sigal RJ, Kenny GP, Alberga AS, Prud’homme D, Phillips P, Doucette S, Goldfield G. Body composition and energy intake — skeletal muscle mass is the strongest predictor of food intake in obese adolescents: The HEARTY trial. Appl Physiol Nutr Metab. 2016 Jun;41(6):611-617. doi: 10.1139/apnm-2015-0479. PMID: 27111402.
- Cheng S, Wiklund P. The effects of muscle mass and muscle qua–lity on cardio-metabolic risk in peripubertal girls: a longitudinal study from childhood to early adulthood. Int J Obes (Lond). 2018 Apr;42(4):648-654. doi: 10.1038/ijo.2017.267. PMID: 29081501.
- Kim S, Valdez R. Metabolic risk factors in US youth with low relative muscle mass. Obes Res Clin Pract. 2015;9(2):125-132. doi: 10.1016/j.orcp.2014.05.002.
- Kang Y, Park S, Kim S, Koh H. Handgrip strength among Korean adolescents with metabolic syndrome in 2014–2015. J Clin Densitom. 2020;23(2):271-277. doi: 10.1016/j.jocd.2018.09.002.
- Jung HW, Lee J, Kim J. Handgrip strength is associated with metabolic syndrome and insulin resistance in children and adolescents: analysis of Korea National Health and Nutrition Examination Survey 2014–2018. J Obes Metab Syndr. 2022;31(4):334-44. doi: 10.7570/jomes22053. PMID: 36581591; PMCID: PMC9828701.
- Merli M. Pediatric sarcopenia: exploring a new concept in children with chronic liver disease. J Pediatr (Rio J). 2020;96(4):406-08. doi: 10.1016/j.jped.2019.08.001. PMID: 31469973.
- Razaq S, Kara M, Özçakar L. Sarcopenia in pediatrics? To be reconsidered. Liver Transpl. 2021;27(7):1071-72. doi: 10.1002/lt.26044. PMID: 33687758.
- Mehta NM. Pediatric sarcopenia: hidden in plain sight? J Pediatr Gastroenterol Nutr. 2021;72(2):181-83. doi: 10.1097/MPG.0000000000002959. PMID: 33003170.
- Park H, Choi JE, Jun S, Lee H, Kim HS, Lee HA, Park H. Me–tabolic complications of obesity in children and adolescents. Clin Exp Pediatr. 2024;67(7):347-55. doi: 10.3345/cep.2023.00892. PMID: 37986568.
- Inoue T, Wakabayashi H, Kawase F, Kokura Y, Takamasu T, Fujiwara D, Maeda K. Diagnostic criteria, prevalence, and clinical outcomes of pediatric sarcopenia: a scoping review. Clin Nutr. 2024;43(8):1825-43. doi: 10.1016/j.clnu.2024.06
- Henriksson H, Henriksson P, Tynelius P, Ortega FB. Muscular weakness in adolescence is associated with disability 30 years later: a population-based cohort study of 1.2 million men. Br J Sports Med. 2019;53(19):1221-1230. doi: 10.1136/bjsports-2017-098723.
- Ortega FB, Silventoinen K, Tynelius P, Rasmussen F. Muscular strength in male adolescents and premature death: cohort study of one million participants. BMJ. 2012;345:e7279. doi: 10.1136/bmj.e7279.