Журнал «Здоровье ребенка» Том 18, №4, 2023
Вернуться к номеру
Особливості вегетативної регуляції та рівня тривожності в школярів з первинною артеріальною гіпертензією
Авторы: Нечитайло Д.Ю. (1), Нечитайло Т.А. (2), Міхєєва Т.М. (1)
(1) — Буковинський державний медичний університет, м. Чернівці, Україна
(2) — Чернівецький національний університет імені Юрія Федьковича, м. Чернівці, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
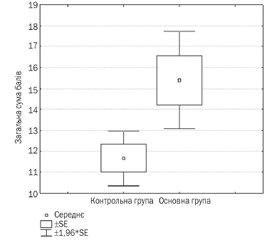
Актуальність. Дисбаланс вегетативної нервової системи, або синдром вегетативної дисфункції — це патологічний стан, який характеризується порушенням вегетативної регуляції функцій внутрішніх органів, судин та обмінних процесів. Це поліморфна патологія, при якій страждають різні органи та системи в дітей, проте домінуючу роль у клінічній картині відіграють розлади серцево-судинної системи, що проявляється підвищенням рівня артеріального тиску. Мета дослідження: оцінити стан вегетативної нервової системи та рівня тривожності в дітей з первинною артеріальною гіпертензією. Матеріали та методи. Обстежено 43 дитини старшого шкільного віку. До основної групи увійшла 21 дитина з підтвердженим діагнозом первинної артеріальної гіпертензії, до контрольної — 22 дитини з нормальним рівнем артеріального тиску. Оцінка стану вегетативної нервової системи проводилась за допомогою опитувальника А.М. Вейна. Рівень тривожності оцінювався за шкалою Спілбергера (State-Trait Anxiety Inventory, STAI). Результати. При оцінці рівня тривожності встановлено, що середнє значення реактивної тривожності в дітей основної групи за шкалою Спілбергера становило 37,3 бала, що вказувало на помірний рівень тривожності, а в дітей контрольної групи цей показник був низьким (26,6 бала). Середнє значення рівня особистісної тривожності в дітей основної групи становило 42,6 бала, що фактично вказувало на підвищення загального рівня тривожності, у контрольній групі цей показник був низьким і становив 28,7 бала (р < 0,005). Висновки. У дітей з артеріальною гіпертензією вірогідно частіше спостерігається вегетативна дисфункція з переважанням симпатикотонії, що свідчить про глибокий патогенетичний зв’язок між підвищенням рівня артеріального тиску та порушеннями функції автономної нервової системи. У дітей з артеріальною гіпертензією вірогідно вищий рівень особистісної тривожності порівняно з дітьми з нормальним артеріальним тиском, що обов’язково потрібно враховувати при лікуванні й профілактиці даної хвороби.
Background. An imbalance of the autonomic nervous system, or a syndrome of autonomic dysfunction, is a pathological condition characterized by a violation of the autonomic regulation of the functions of internal organs, blood vessels, and metabolic processes. This is a polymorphic pathology in which various organs and systems in children suffer, but the dominant role in the clinical picture is given to the cardiovascular disorders that is manifested by an increase of blood pressure. The purpose of the study: to assess the state of the autonomic nervous system and the level of anxiety in children with primary hypertension. Materials and methods. Forty-three children of high school age were examined. The main group included 21 children with a confirmed diagnosis of primary hypertension, and the control group — 22 children with a normal blood pressure level. The state of the autonomic nervous system was assessed using the Wayne A.M. questionnaire. The level of anxiety was evaluated according to the State-Trait Anxiety Inventory (STAI). Results. Evaluation of the level of anxiety revealed that the average level of reactive anxiety in children of the main group on the STAI was 37.3 points, which indicated a moderate level, while in the children of the control group it was low (26.6 points). The average level of personal anxiety in children of the main group was 42.6 points, which actually indicated an increase in the general level of anxiety, in the control group this indicator was low and amounted to 28.7 points (p < 0.005). Conclusions. In children with hypertension, autonomic dysfunction with a predominance of sympathicotonia is more likely to be observed, which indicates a deep pathogenetic connection between an increase in blood pressure and disorders of the autonomic nervous system. Children with hypertension probably have a higher level of personal anxiety compared to those with normal blood pressure, which must be taken into account in the treatment and prevention of this disease.
діти; вегетативна дисфункція; рівень тривожності
children; autonomic dysfunction; level of anxiety
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Цюпа І. Розлади вегетативної нервової системи у практиці педіатра. Педіатрія. 2019. 3(50). 45-53. https://health-ua.com/newspaper/tn_pediatriya/40267-tematichnij-nomer-pedatrya-3-50-2019-r.
- Палієнко М.В., Кочерга З.Р. Комплексна оцінка факторів ризику вегетативних дисфункцій у школярів та можливості їх корекції. Art of medicine. 2021. 2(18). 180-184. DOI: 10.21802/artm.2021.2.18.180.
- Вавілова А.С. Вплив стилів батьківського виховання на рівень тривожності молодших школярів. Педагогічна та вікова психологія. 2021. 32(2). 123-128. DOI: https://doi.org/10.32838/2709-3093/2021.2/22.
- Salles G.F., Reboldi G., Fagard R.H. et al. Prognostic effect of the nocturnal blood pressure fall in hypertensive patients: the ambulatory blood pressure collaboration in patients with hypertension (ABC-H) meta-analysis. Hypertension. 2016. 67(4). 693-700. doi: 10.1161/HYPERTENSIONAHA.115.06981.
- Yang W.-Y., Melgarejo J.D., Thijs L., Zhang Z.-Y., Boggia J., Wei F. et al. Association of Office and Ambulatory Blood Pressure With Mortality and Cardiovascular Outcomes. JAMA. 2019. 322(5). 409-420.
- Mozaffarian D., Benjamin E.J., Go A.S. et al. American Heart Association Statistics Committee; Stroke Statistics Subcommittee. Heart Disease and Stroke Statistics-2016 Update: A Report From the American Heart Association. Circulation. 2016. 133. 38-360. doi: 10.1161/CIR.0000000000000350.
- Timmis A., Townsend N., Gale C., Grobbee R., Maniadakis N., Flather M. et al. European Society of Cardiology: Cardiovascular Disease Statistics 2017. Eur. Heart J. 2018. 39(7). 508-79. doi: 10.1093/eurheartj/ehx628.
- Andrade H., Pires A., Noronha N., Amaral M.E., Lopes L., Martins P. et al. Importance of ambulatory blood pressure monitoring in the diagnosis and prognosis of pediatric hypertension. Rev. Port. Cardiol. 2018. 37(9). 783-9. doi: 10.1016/j.repc.2017.09.026.
- Bell C.S., Samuel J.P., Samuels J.A. Prevalence of Hypertension in Children. Applying the New American Academy of Pediatrics Clinical Practice Guideline. Hypertension. 2019. 73. 148-152. doi: 10.1161/HYPERTENSIONAHA.118.11673.
- Picone D.S., Schultz M.G., Otahal P., Aakhus S., Al-Jumaily A.M., Black J.A. et al. Accuracy of cuff-measured blood pressure: systematic reviews and meta-analyses. J. Am. Coll. Cardiol. 2017. 70(5). 572-86. doi: 10.1016/j.jacc.2017.05.064.
- Booth J.N. 3rd, Muntner P., Diaz K.M., Viera A.J., Bello N.A., Schwartz J.E. et al. Evaluation of criteria to detect masked hypertension. J. Clin. Hypertens. (Greenwich). 2016. 18(11). 1086-94. doi: 10.1111/jch.12830.
- Erdem F., Cakır U., Yıldırım O., Alcelik A. A new diagnostic tool for masked hypertension: impaired sleep quality. Arch. Med. Sci. 2016. 12(6). 1207-13. doi: 10.5114/aoms.2015.51177.
- Samuel J.P., Bell C.S., Hebert S.A., Varughese A., Samuels J.A., Tyson J.E. Office blood pressure measurement alone often misclassifies treatment status in children with primary hypertension. Blood Press. Monit. 2017. 22(6). 328-32. doi: 10.1097/MBP.0000000000000299.
- Flynn J.T., Kaelber D.C., Baker-Smith C.M., Blowey D., Carroll A.E., Daniels S.R. et al. Clinical Practice Guideline for Screening and Management of High Blood Pressure in Children and Adolescents. Pediatrics [Internet]. 2017. 140(3). e20171904. https://pediatrics.aappublications.org/content/140/3/e20171904. doi: 10.1542/peds.2017-1904.
- Gupta N., Maranda L., Gupta R. Differences in self-reported weekend catch up sleep between children and adolescents with and without primary hypertension. Clin. Hypertens. [Internet]. 2018. 24. 7. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5887206/pdf/40885_2018_Article_9.pdf. doi: 10.1186/s40885-018-0092-6.
- Hanevold C.D., Miyashita Y., Faino A.V., Flynn J.T. Changes in Ambulatory Blood Pressure Phenotype over Time in Children and Adolescents with Elevated Blood Pressures. J. Pediatr. 2020. 216. 37-43.e2. doi: 10.1016/j.jpeds.2019.09.070.
- Yang L., Magnussen C.G., Yang L., Bovet P., Xi B. Elevated Blood Pressure in Childhood or Adolescence and Cardiovascular Outcomes in Adulthood: A Systematic Review. Hypertension. 2020. 75(4). 948-55. doi: 10.1161/HYPERTENSIONAHA.119.14168.
- Hermida R.C., Ayala D.E., Fernández J.R., Mojón A., Smolensky M.H. Hypertension: New perspective on its definition and clinical management by bedtime therapy substantially reduces cardiovascular disease risk. Eur. J. Clin. Invest. 2018. 48(5). e12909. https://onlinelibrary.wiley.com/doi/pdf/10.1111/eci.12909. doi: 10.1111/eci.12909.
- Kollios K., Nika T., Kotsis V., Chrysaidou K., Antza C., Sta–bouli S. Arterial stiffness in children and adolescents with masked and sustained hypertension. J. Hum. Hypertens. [Internet]. 2020. https://www.nature.com/articles/s41371-020-0318-4. doi: 10.1038/s41371-020-0318-4.
- Zeniodi M.E., Ntineri A., Kollias A., Servos G., Moyssakis I., Destounis A. et al. Home and ambulatory blood pressure monitoring in children, adolescents and young adults: comparison, diagnostic agreement and association with preclinical organ damage. J. Hypertens. [Internet]. 2020. https://journals.lww.com/jhypertension/Abstract/publishahead/Home_and_ambulatory_blood_pressure_monitoring_in.97017.aspx. doi: 10.1097/HJH.0000000000002396.
- Litwin M. Why should we screen for arterial hypertension in children and adolescents? J. Pediatr. 2018. 33(1). 83-92. doi: 10.1007/s00467-017-3739-8.
- Neuhauser H., Adler C., Sarganas G. Selective Blood Pressure Screening in the Young: Quantification of Population Wide Underestimation of Elevated Blood Pressure. International Journal of Hypertension. [Internet]. 2019. 2019. 2314029. http://downloads.hindawi.com/journals/ijhy/2019/2314029.pdf. doi: org/10.1155/2019/2314029.
- Parati G., Agostoni P., Basnyat B., Bilo G., Brugger H., Coca A. et al. Clinical recommendations for high altitude exposure of individuals with pre-existing cardiovascular conditions: A joint statement by the European Society of Cardiology, the Council on Hypertension of the European Society of Cardiology, the European Society of Hypertension, the International Society of Mountain Medicine, the Italian Society of Hypertension and the Italian Society of Mountain Medicine. Eur. Heart J. 2018. 39(17). 1546-54. doi: 10.1093/eurheartj/ehx720.
- Марушко Ю.В., Гищак Т.В. Аналіз і перспективи клінічних рекомендацій ААР (2017) скринінгу і контролю високого артеріального тиску у дітей та підлітків. Сучасна педіатрія. 2018. 4(92). 27-39. DOI: https://doi.org/10.15574/SP.2018.92.27.