Вступ
Біль є одним із провідних симптомів більшості захворювань опорно-рухового апарату, у тому числі й остеоартрозу (ОА) [1, 7]. Значну частку в структурі болю при тривалому перебігу остеоартрозу становить міофасціальний больовий синдром (МФБС). Численні дані говорять про те, що МФБС за своєю поширеністю серед больових синдромів посідає друге місце, поступаючись лише головному болю.
На жаль, досить значна кількість лікарів пов’язують біль із чим завгодно, тільки не зі станом м’язової системи. Можна лише дивуватися, що фахівці, які мають справу з патологією кісткової системи, звертають недостатньо уваги на патологію м’язів. Незважаючи на те що МФБС не є летальним захворюванням, тривало існуючий біль різко погіршує працездатність та якість життя, сприяє розвитку депресивних станів [8].
МФБС — поліетіологічне захворювання, основними причинами якого є гострі та хронічні травми м’яких тканин, тривалі м’язово-тонічні реакції внаслідок вертеброгенної патології, вісцеральної патології та, особливо, комбінації вищевказаних факторів. При остеоартрозі причиною МФБС є тривалий біль, що призводить до виникнення м’язово-тонічного синдрому — синдрому болючого м’язового спазму, який характеризується локальним болем у межах спазмованого м’яза. Болісний м’язовий спазм при ОА розвивається внаслідок впливу біомеханічних (плоскостопість, варусна/вальгусна деформація осі нижньої кінцівки, асиметрія довжини ніг, порушення постави хребта, синдром гіпермобільності суглобів тощо) і запальних чинників. Болісний м’язовий спазм може бути обумовлений і психологічними чинниками, такими як тривога і стрес. Розвиток болісного м’язового спазму багато в чому пов’язаний з сенситизацією м’язових ноцицепторів. Сенситизовані ноцицептори стають джерелом посиленої аферентної ноцицептивної імпульсації, унаслідок чого підвищується збудливість ноцицептивних ней-
ронів у структурах спинного й головного мозку. Підвищення збудливості ноцицептивних нейронів у структурах центральної нервової системи викликає рефлекторну активацію мотонейронів у відповідних сегментах спинного мозку і скорочення м’язів. Надалі цей фактор стає причиною хронічного больового синдрому, оскільки м’язовий спазм призводить до стимуляції больових рецепторів самого м’яза. Припускають, що в м’язі формуються тригерні точки, які містять множинні локуси сенситизації, що складаються з одного або декількох сенситизованих нервових закінчень. Виникає так зване порочне коло: біль — м’язовий спазм — посилення болю — посилення МФБС [9].
Провідну роль у лікуванні міофасціальної патології відіграє медична реабілітація. Для відновлення працездатності та поліпшення якості життя в таких пацієнтів застосовують такі методи лікування: медикаментозну терапію, фізіотерапевтичні методи лікування, ЛФК, лікувальний масаж та мануальну терапію.
Лікувальна фізкультура при остеоартрозі має свої особливості. Вправи повинні бути спрямовані на зміцнення м’язів без збільшення навантаження на суглобові поверхні. Рухи не повинні бути надто інтенсивними, болючими, їх обсяг слід збільшувати поступово й виконувати в положенні лежачи або сидячи.
Лікувальна фізкультура покликана розв’язати такі завдання:
— зменшити больовий синдром і набряк за рахунок анталгічних поз, усунення осьових навантажень, активізації периферичного кровообігу;
— профілактувати м’язову атрофію, контрактури;
— профілактувати розвиток деформацій суглобів;
— підтримувати, по можливості, і збільшувати обсяг рухів у суглобі;
— зміцнити зв’язково-м’язовий апарат суглобів нижніх кінцівок, поперекової й сідничної ділянок;
— тренувати функцію опори;
— тренувати функцію ходьби;
— створити адекватний руховий стереотип;
— виховати вольові якості й підтримувати психоемоційний тонус.
При призначенні ЛФК слід пам’ятати, що виконання вправ через біль є неприпустимим. Також протипоказані інтенсивні тренування. Інтенсивність навантаження під час занять повинна бути нижчою від середньої або середньою (визначається індивідуально з огляду на стан пацієнта).
В окремих випадках ефективна система манжеткового витягування, лікування положенням, а також механотерапія, у тому числі роботизована [4].
Разом із лікувальною фізкультурою необхідно дотримуватися вимог ортопедичного режиму:
— зниження маси тіла;
— зміна сформованого рухового стереотипу;
— навчання спеціальних фізичних вправ із використанням самодопомоги;
— виключення рухів із підвищеним навантаженням на суглобовий хрящ;
— захист суглобів під час щоденної рухової активності. Наприклад, слід чергувати періоди рухової активності з відпочинком (наприклад, ходьба — 20 хвилин, відпочинок — 10–15 хвилин); сидіти на високому стільці, підніматися за допомогою рук; підкладати м’які подушки під колінні суглоби в положенні лежачи і сидячи);
— ортопедична корекція (спеціальні фіксатори для колінних суглобів, використання технічних засобів реабілітації — ходьба з тростиною, милицями).
Протипоказаними є носіння важких предметів, осьові навантаження на суглоб, тривала ходьба, взуття на високих підборах, фіксовані пози сидячи в низьких кріслах, навприсядки, нога на ногу.
Комплексне покрокове систематичне лікування з використанням лікувальної фізкультури та дотриманням ортопедичного режиму, індивідуальний підхід до хворих, які страждають від остеоартрозу, дозволяє уповільнити прогресування захворювання, запобігти інвалідності і зберегти якість життя [1].
Фізіотерапевтичні методи лікування дозволяють значно розширити лікувальні можливості та підвищити ефективність медикаментозної терапії. У першу чергу це можливе за рахунок впливу на всі головні ланки патогенезу МФБС: біль; накопичення недоокиснених продуктів у спазмованому м’язі; власне м’язовий спазм, обумовлений мікроциркуляторними та м’язово-тонічними порушеннями; порушення функції магній-кальцієвої помпи тощо. Ефективність застосування фізіотерапії залежить від трьох головних чинників — виду, методу та місця застосування фізичного чинника з урахуванням соматичного стану пацієнта на момент призначення лікування.
Для розслаблення спазмованих м’язів застосовують масаж, глибоке й поверхневе зігрівання (теплові аплікації, інфрачервоне випромінювання, короткохвильову або мікрохвильову діатермію). Місцева аплікація підвищує кровотік в ураженій зоні, зменшує біль і м’язовий спазм, викликає загальне розслаблення [12, 14]. Підвищення кровотоку в м’язах сприяє елімінації метаболітів (молочної кислоти, СО2 тощо) і припливу джерел енергії (О2, глюкоза тощо). Крім того, поверхневе зігрівання, впливаючи на нервові закінчення, виявляє седативну й знеболювальну дію. Ще одним механізмом розслаблення м’язів за допомогою аплікації є зменшення збудливості нервово-м’язових веретен. Призначають аплікації торф’яної грязі (температура 38–42 °С), парафіну й озокериту (температура 50–55 °С) — 10–15 процедур на уражений суглоб або на частину тіла, що включає уражені суглоби. Аплікації грязі, озокериту й парафіну показані хворим з ОА I–II стадії без синовіту або з незначними його проявами, при вираженому больовому синдромі, проліферативних явищах, рефлекторних змінах у м’язах скелета. Їх не застосовують при значних змінах у суглобах, уражених ОА, виражених явищах синовіту, а також при ішемічній хворобі серця, гіпертонічній хворобі ІІБ–ІІІ стадії, недостатності кровообігу, варикозному розширенні вен, захворюванні судин ЦНС, гострому і хронічному нефриті й нефрозі тощо [8].
З огляду на те що м’язовий спазм є одним із джерел болю і причиною обмеження функції суглобів у хворих на ОА, його усунення має велике значення в лікуванні та реабілітації хворих на ОА [3].
Тому для усунення м’язово-тонічного компонента, а отже, і контролю МФБС цілком логічним є застосування міорелаксантів як системно, так і у формі гелю, мазі, крему.
Єдиним представником цієї групи препаратів, які на сьогодні представлені на українському ринку, є Мускомед крем.
Один грам крему містить 2,5 мг тіоколхікозиду. Тіоколхікозид є напівсинтетичним міорелаксантом, що одержують із натурального глікозиду колхікозиду.
Тіоколхікозид зв’язується тільки з ГАМК та стрихнінчутливими гліциновими рецепторами та діє як антагоніст ГАМК-рецепторів. Його міорелаксуюча дія обумовлена комплексом механізмів на супра-спінальному рівні. Препарат не чинить курареподібної дії [13].
Він використовується для симптоматичного лікування болючих контрактур м’язів, головним чином у гострий період попереково-крижового радикуліту; при шийно-плечовій невралгії; спастичній кривошиї. Є також дані про ефективність препарату в контролі післятравматичного больового синдрому.
Крем наноситься на уражену ділянку тіла 2–3 рази на добу та злегка втирається в шкіру.
Протипоказань до застосування цієї лікарської речовини досить небагато. Це підвищена чутливість до діючої речовини або до інших компонентів препарату; стани, що супроводжуються гіпотонією м’язів (мляві паралічі тощо); лактація та вагіт-ність.
При тривалому застосуванні тіоколхікозиду можливий розвиток місцевих шкірних реакції за типом контактного дерматиту та реакцій сенсибілізації.
У дуже рідкісних випадках можливий розвиток сонливості, що слід враховувати при керуванні автотранспортом або іншими механізмами. Проте цей побічний ефект притаманний головним чином міорелаксантам при їх системному застосуванні (внутрішньом’язово чи per os).
Серед доступних джерел ми знайшли досить обмежену кількість публікацій, присвячених як проблемі МФБС при ОА, так і ролі міорелаксантів у лікуванні пацієнтів із цією патологією [19, 21]. МФБС добре вивчений у пацієнтів з остеохондрозом хребта, чому присвячена велика кількість зарубіжних та вітчизняних публікацій [3, 5, 10, 11, 20]. Щодо лікування МФБС при ОА ми знайшли поодинокі публікації, присвячені лише ефективності системного застосування толперизону гідрохлориду в лікуванні цієї патології [9, 18]. Досить перспективним, на нашу думку, є місцеве застосування міорелаксантів у вигляді мазей, кремів тощо з огляду на їх більшу безпечність щодо розвитку побічних ефектів. Водночас даних про ефективність застосування місцевих форм міорелаксантів украй мало і вони присвячені їх застосуванню при гострих травмах та стресових навантаженнях на кістково-м’язовий апарат у спортсменів [17]. Ми не знайшли робіт про клінічну ефективність місцевих форм тіоколхікозиду в лікуванні пацієнтів з ОА великих суглобів. Саме це й стало причиною для проведення цього дослідження.
Матеріали та методи
Оцінка ефективності та переносимості тіоколхікозиду у вигляді крему (Мускомед крем) була проведена в науково-дослідному інституті реабілітації осіб з інвалідністю (Навчально-науковий лікувальний комплекс Вінницького національного медичного університету ім. М.І. Пирогова). Двадцять пацієнток ортопедо-травматологічного відділення з вірогідним ОА колінних суглобів (ІІІ клініко-рентгенологічна стадія за Келлгреном — Лоуренсом) були рандомізовані на дві групи по 10 пацієнток — основну й контрольну. Середній вік пацієнтів становив 62 роки.
Усі хворі отримували комплексне консервативне лікування (нестероїдні протизапальні препарати (НПЗП), препарати для покращення мікроциркуляції, ЛФК, фізіотерапевтичне лікування). Пацієнтам основної групи був додатково призначений Мускомед крем місцево у складі фізіотерапевтичного лікування.
Контроль ефективності лікування здійснювався за допомогою візуально-аналогової шкали (ВАШ) та опитувальника WOMAC [2, 15]. Пацієнтів анкетували на 7-му та 14-ту добу лікування.
Як НПЗП використовувся диклофенак внутріш-ньом’язово впродовж 10 днів під прикриттям омепразолу (у пацієнтів із підвищеним ризиком виникнення гастроінтестинальних ускладнень).
Для поліпшення мікроциркуляції в уражених суглобах та параартикулярних м’яких тканинах застосовувалися антиагреганти (пентоксифілін) упродовж 10 днів у поєднанні з венотоніками (діосмін) упродовж 14 днів.
З огляду на вік та коморбідність лікування призначалося після комплексного обстеження пацієнтів та їх огляду терапевтом.
Заняття лікувальною фізкультурою починали з 5–7-ї доби, після зниження інтенсивності больового синдрому та проявів запалення.
Пацієнти виконували комплекс простих динамічних і статичних вправ, направлених на зміцнення м’язів, розробку рухів у суглобах і тренування рівноваги [16]. Тривалість занять — 30–40 хвилин. Статичні навантаження переважали над динамічними. Перед виконанням вправ контролювали артеріальний тиск.
Вправи виконувати плавно, у повільному темпі, без енергійних рухів та відчуття болю. Інтенсивність та кількість повторень нарощувалися поступово та обережно. Вправи виконували в положенні лежачи або сидячи.
Фізіотерапевтичне лікування включало поперемінне застосування магнітофорезу та ультразвуку з Мускомед кремом по 7 процедур у пацієнтів основної групи та поперемінне застосування лазеро- та магнітотерапії в пацієнтів контрольної групи (по 7 процедур через день).
Магнітотерапія справляє стимулюючий ефект на регенеративні процеси, покращує кровопостачання й загальний стан судин. Фонофорез зменшує запальний процес, завдяки чому зменшується больовий синдром. Ультразвук на локалізовані зони артрозу сприяє посиленню клітинного метаболізму. Тривалість лікування — 14 днів.
Результати та обговорення
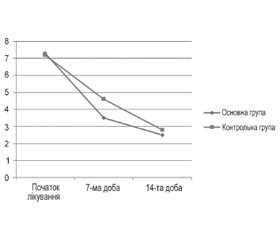
У процесі лікування вже на 7-му добу спостерігалося відчутне зниження інтенсивності больового синдрому за ВАШ (від сильного до середнього) у пацієнтів як основної, так і контрольної групи, хоча в пацієнтів основної групи ця динаміка була більш вираженою. Позитивна динаміка аналгетичного ефекту зберігалася до 14-ї доби в пацієнтів обох груп. І знову ж таки у хворих, які отримували Мускомед крем, інтенсивність болю в кінці лікування була нижчою, ніж у пацієнтів контрольної групи (рис. 1).
Надзвичайно корисним ефектом, на наш погляд, стала здатність Мускомед крему до зниження потреби в НПЗП у пацієнтів основної групи. Уже на 7-му добу лікування в 40 % хворих основної групи стало можливим знизити добову дозу диклофенаку вдвічі (1 раз на добу). У контрольній групі така можливість спостерігалася в 30 % пацієнтів. На момент завершення лікування лише в 10 % хворих зберігалася потреба в подальшому прийомі пероральних НПЗП проти 20 % у контрольній групі (рис. 2).
В основній і контрольній групах до кінця дослідження спостерігалося вірогідне зниження сумарного індексу WOMAC. Це свідчило про поліпшення функціональної активності та зменшення скутості суглобів. Так, сумарний індекс WOMAC знизився на 34 % в групі пацієнток, які отримували Мускомед крем, і на 17 % — у контрольній групі (рис. 3).
Висновки
Отримані результати дозволяють констатувати, що Мускомед крем справляє не тільки міорелаксуючий, а й аналгетичний ефект: на тлі його застосування знижуються інтенсивність больового синдрому, поліпшуються функціональна спроможність пацієнтів та якість їх життя, а також зменшується потреба в нестероїдних протизапальних засобах, що сприяє зниженню ризику розвитку шлунково-кишкових і серцево-судинних ускладнень, характерних для цієї групи препаратів. Таким чином, досить виражена клінічна ефективність та відсутність серйозних побічних реакцій дають підставу рекомендувати Мускомед крем до використання в комплексному лікуванні ОА колінних суглобів.
Конфлікт інтересів. Не заявлений.
Отримано/Received 02.04.2021
Рецензовано/Revised 16.04.2021
Прийнято до друку/Accepted 20.04.2021
Список литературы
1. Головач І.Ю. Алгоритм діагностики та покрокового лікування остеоартриту: на допомогу сімейному лікарю. Ліки України. 2017. № 5 (211). С. 16-21.
2. Доказова медицина та дизайн клінічних досліджень при остеоартрозі. https://compendium.com.ua/uk/clinical-guidelines-uk/osteoartroz-praktichna-nastanova/glava-9-dokazova-meditsina-ta-dizajn-klinichnih-doslidzhen-pri-osteoartrozi/
3. Иваничев Г.А. Миофасциальная боль. Казань: Волга-Бизнес, 2007. 389 с.
4. Садыкова Р.С., Плеханова Г.М., Тазиев Р.В. Лечебная физкультура в комплексном лечении деформирующих остеоартрозов: Методическое пособие. Казань: Фолиант, 2014. 20 с.
5. Мищенко Т.С., Мищенко В.Н., Куфтерина Н.С. Патогенетические и терапевтические аспекты применения препарата Мускомед при вертеброгенных мышечно-тонических синдромах. Международный неврологический журнал. 2016. № 5 (83). С. 65-69.
6. Остеоартроз. Практична настанова. Лікування при остеоартрозі. https://compendium.com.ua/uk/clinical-guidelines-uk/osteoartroz-praktichna-nastanova/glava-12-likuvannya-pri-osteoartrozi/
7. Рекалов Д.Г., Тер-Вартаньян С.Х. Рекомендації з лікування остеоартрозу: спільні положення та дискусійні питання. Здоров’я України. 2020. № 1. С. 26-27.
8. Субботин Ф.А. Консервативное лечение миофасциального болевого синдрома. Ялта: Визави, 2013. 220 с.
9. Таскина Е.А., Алексеева Л.И. Боль при остеоартрозе: взаимосвязь между структурными изменениями и центральными механизмами боли. Эффективная фармакотерапия. 2016. № 36. С. 14-18.
10. Хасенова Г.П., Кайшибаева Г.С., Кайшибаев С.Н. Эффективность применения миорелаксанта «Мускомед» у пациентов с мышечно-тоническим синдромом, обусловленным остеохондрозом позвоночника. National Journal Of Neurology. November 2018. DOI: 10.28942/nnj.v1i1(11).23.
11. Ayşegül Ketenci, Hande Basat, Sina Esmaeilzadeh. The efficacy of topical thiocolchicoside (muscoril®) in the treatment of acute cervical myofascial pain syndrome: a single-blind, randomized, prospective, phase iv clinical study. Ağri. 2009. № 21 (3). P. 95-103.
12. Baker K., Grainger A., Niu J. et al. Relation of synovitis to knee pain using contrast-enhanced MRIs. Ann. Rheum. Dis. 2010. Vol. 69. № 10. P. 1779-1783.
13. Aguzzi C., Rossi S., Bagnasco M. et al. Penetration and distribution of thiocolchicoside through human skin: comparison between a commercial foam (miotens®) and a drug solution. PharmSciTech. 2008 Deс. Vol. 9. № 4. P. 1185-1190.
14. Felson D.T., McLaughlin S., Goggins J. et al. Bone marrow edema and its relation to progression of knee osteoarthritis. Ann. Intern. Med. 2003. Vol. 139. № 5. Pt 1. P. 330-336.
15. Hawker G.A., Davis A.M. Chapter 176 — Assessment of the patient with osteoarthritis and measurement of outcomes. In: Rheumatology. 5th ed. Hochberg, Silman, Smolen, Weinblatt, Weisman (eds.). Roseville: Mosby Elsevier, 2010.
16. https://artroz.kiev.ua/uk/our-services/lfk-pri-artrozi-kolinnogo-sugloba/
17. Gervasi M., Sisti D., Benelli P., Pena E.F. et al. The effect of topical thiocolchicoside in preventing and redusing the increase of muscle tone, stiffness, and soreness. A real-life study of top-level road cyclists during stage competition. Medicine. 2017. № 96 (30). P. 1-9.
18. Quasthoff S., Möckel C., Zieglgänsberger W., Schreibmayer W. Tolperisone: A Typical Representative of a Class of Centrally Acting Muscle Relaxants with Less Sedative Side Effects. CNS Neurosci Ther. 2008 Summer. № 14 (2). P. 107-119.
19. Rosemann T., Laux G., Szecsenyi J. et al. Pain and osteoarthritis in primary care: factors associated with pain perception in a sample of 1,021 patients. Pain Med. 2008. Vol. 9. № 7. P. 903-910.
20. Sanjeev Kumar, Seema Rani, Ramchander Siwach, Prem Verma. To compare the efficacy and safety of fixed dose combination of thiocolchicoside and aceclofenac versus chlorzoxazone, aceclofenac and paracetamol in patients with acute lower backache associated with muscle spasm. Int. J. Appl. Basic Med. Res. 2014 Jul-Dec. № 4 (2). Р. 101-105.
21. Wenham C.Y., Conagham P.G. Imaging the painful osteoarthritic knee joint: what have we learned? Nat. Clin. Pract. Rheum. 2009. Vol. 5. № 3. P. 149-158.
/42_2.jpg)

/42.jpg)