Газета «Новости медицины и фармации» №4 (686), 2019
Вернуться к номеру
Роль лактата в клинической практике
Авторы: Мельник А.А., к.б.н.
Разделы: Справочник специалиста
Версия для печати
Лактат, или молочная кислота (2-гидроксипропановая кислота), является нормальным продуктом метаболизма и образуется из пировиноградной кислоты в анаэробных условиях в тканях скелетных мышц (25 %), мозге (20 %), коже (25 %), эритроцитах (20 %), лейкоцитах, слизистой оболочке тонкой кишки и мозговом веществе почек. Преимущественно лактат метаболизируется в печени (60 %), почках (30 %), и лишь небольшое его количество утилизируется в других тканях (10 %). Определение уровня лактата в крови предоставляет ценную информацию для дифференциальной диагностики и менеджмента гиперлактатемии при таких состояниях, как шок (септический, кардиогенный, гиповолемический, дистрибьютивный), осложнения системных заболеваний (сахарный диабет, алкоголизм, панкреатит, рак, инфекции), заболевания сердца, гипоксемия, тяжелая анемия, инфаркт кишечника, интерференция лекарственных препаратов, асфиксия новорожденных, физические нагрузки, редкие врожденные нарушения обмена веществ.
Эволюция представлений о лактате
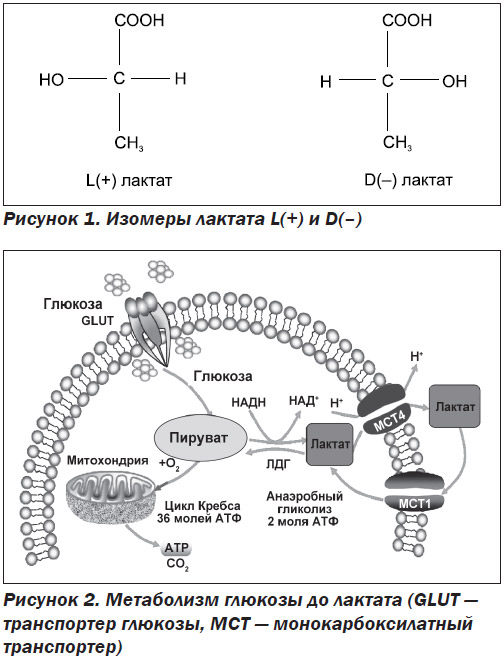
Первое описание лактата относится к 1780 г., когда шведский аптекарь и химик Carl Wilhelm Scheele обнаружил лактат в кислом молоке [1]. Новая кислота была названа Mjölksyra, что означает «молочная кислота». Период между открытием лактата в 1780 году и исследованием мышц W. Fletcher и F. Hopkins в 1907 году назван эрой премолочной кислоты [2]. В этот период наиболее важным для физиологии был результат, полученный в 1807 году J. Berzelius, который обнаружил повышение лактата в мышцах только что убитых оленей [3]. Ученый сделал вывод о том, что молочная кислота в мышцах пропорциональна количеству нагрузки, которую выполняли мышцы [4]. J. Berzelius и др. полагали, что лактат, найденный в мышцах, был таким же, как и лактат в кислом молоке, обнаруженный С. Scheele в 1780 г. [5]. Однако в 1848 году Н. Engelhardt [6], а затем, в 1873 году, J. Wislicenus [7] сообщили о различных свойствах молочной кислоты в мышцах и кислом молоке. Сейчас известно, что ткани человека и животных продуцируют почти исключительно L(+) лактат, в то время как микроорганизмы могут производить D(–) лактат или, иногда, комбинацию D(–) и L(+), что может привести к рацемическим смесям, например в ферментированном молоке [8] (рис. 1).
Присутствие лактата в крови человека при патологических состояниях после смерти впервые отметил Johann Joseph Scherer в 1843 году. Он обнаружил повышенный уровень молочной кислоты в крови у двух женщин, умирающих от родильной горячки (послеродовый септический шок) [9]. Через несколько лет аналогичные данные были получены у пациентов с различными заболеваниями [1]). В 1847 году немецкий химик von Liebig, основатель мировой щколы химии, отметил присутствие лактата в мышечной ткани у мертвых организмов. Вскоре после этого W. Fletcher и F. Hopkins [11] обнаружили, что повышение лактата приводит к увеличению кислотности в мышцах, и фактически связали это с данными, полученными ранее J. Berzelius. Лактат-ацидоз как клинический синдром был впервые описан W. Huckabee [12] в 1958 году. Это повышение уровня лактата в крови вследствие его гиперпродукции или снижения элиминации, или сочетания этих факторов. После проведения ряда важных физиологических экспериментов были определены различные уровни лактата в крови и отношение лактат/пируват при различных кислорододефицитных состояниях, а также при экстремальных упражнениях, дыхании с низким содержанием кислорода и нарушением сердечного выброса. R. Cohen и H. Woods [13] в 1976 году выделили четыре типа лактацидоза: А, В1, В2, В3.
Метаболизм лактата
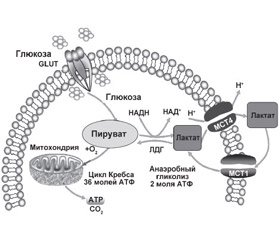
Лактат является продуктом метаболического пути — гликолиза, состоящего из 10 стадий, катализируемых ферментами, находящимися в цитозоле клеток человека, где происходит окисление глюкозы без потреб-ления кислорода, то есть в анаэробных условиях. На последнем этапе гликолиза пируват восстанавливается до лактата с помощью фермента лактатдегидрогеназы (ЛДГ), а кофермент НАДН (никотинадениндинуклеотид) окисляется до НАД+. При этом происходит выделение 2 молей АТФ (аденозинтрифосфорная кислота), являющейся основным источником энергии и используемой клетками как топливо. В аэробных условиях пируват диффундирует в митохондрии клетки и через цикл Кребса продуцирует дополнительно 36 молей АТФ (рис. 2).
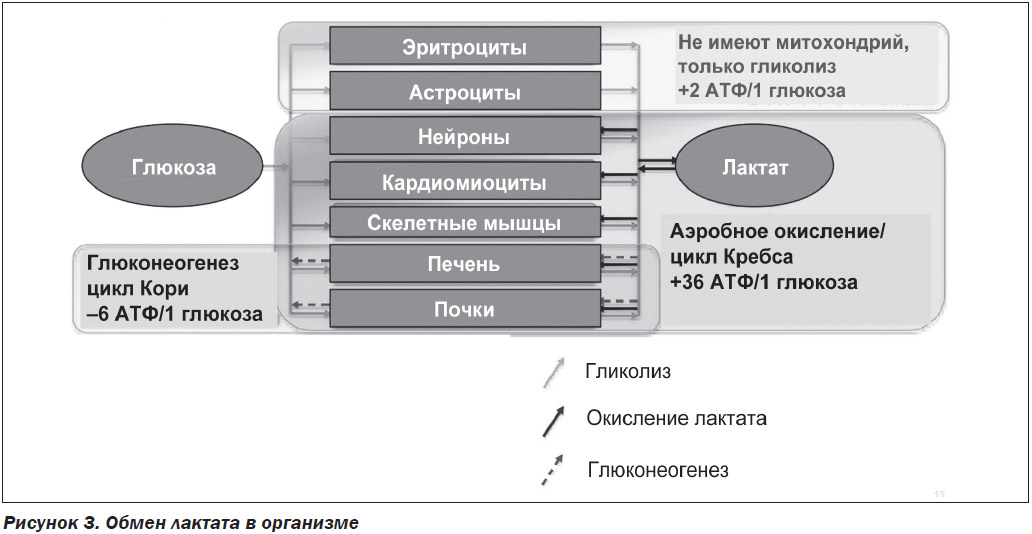
В клетках, которые не содержат митохондрий, таких как эритроциты, пируват под действием ЛДГ превращается в лактат, который перемещается из клеток и транспортируется в другие ткани для производства энергии. В почках, сердце и печени лактат превращается обратно в пируват, а затем транспортируется в митохондрии для производства АТФ. Около половины образовавшегося лактата конвертируется в глюкозу (глюконеогенез), а половина окисляется до пирувата и далее метаболизируется по пути аэробного гликолиза. Обмен лактата и глюкозы между мышцами и печенью известен как цикл Кори, или глюкозо-лактатный цикл. Избыточные количества лактата выделяются клетками в межклеточное вещество и поступают в кровь. Движение молочной кислоты между клетками и межклеточным веществом происходит благодаря существованию механизма межклеточного лактатного шунта (Cell-Cell Lactate Shuttle) [14] (рис. 3).
В современной клинической практике обычно измерение лактата осуществляется у пациентов с целью выявления гипоксии тканей. Однако, учитывая метаболизм лактата и влияние различных заболеваний на метаболизм глюкозы, повышенные уровни лактата могут отражать значительно больший спектр патологических состояний пациента.
Клиническое использование лактата
1. Сепсис и септический шок
Измерение уровня лактата в крови особенно важно в случаях тяжелого сепсиса и септического шока [15]. В этом контексте лактат обычно используется для оценки тяжести заболевания, анализа ответа на лечение и дальнейшего прогноза [16]. В недавнем руководстве Sepsis-3 лактат, содержащийся в сыворотке более чем 2 ммоль/л, должен быть включен в качестве нового критерия при клиническом определении септического шока [17]. Эта рекомендация основана на том, что уровень лактата сильно и положительно коррелирует с тяжестью заболевания и смертностью при сепсисе [18, 19]. Так, в исследовании N. Shapiro и др. [20] было обнаружено, что уровень лактата может правильно стратифицировать пациентов в соответствии со смертностью. Повышение уровней лактата при значениях 0–2,4; 2,5–3,9 и ≥ 4 ммоль/л соответственно ассоциировано с уровнем смертности 4,9; 9,0 и 28,4 %. Недавно опубликованные научные работы показывают, что высокие концентрации лактата могут быть предиктором смертности, в то время как снижение свидетельствует о благоприятном исходе [21–25]. В связи с этим некоторые авторы предпочитают использовать термин «кинетика лактата», который больше отражает его продуцирование, чем клиренс [26].
2. Травма
Среди пациентов с травмой отмечается гипоперфузия, которая чаще всего связана с кровопотерей [27]. Повышенные уровни лактата могут идентифицировать пациентов, у которых изначально нормальные показатели жизнедеятельности маскируются гипоперфузией ткани. Было обнаружено, что начальные уровни лактата значительно выше среди невыживших пациентов по сравнению с выжившими после травмы [28–32]. Уровень повышения лактата и его скорость выведения сильно коррелируют с риском полиорганной дисфункции и выживания после травмы [33].
3. Кардиогенный, обструктивный и геморрагический шок
У пациентов с дисфункцией миокарда, которая вызвала шок после операции на сердце, значительно повышен уровень лактата. Это связано в первую очередь с увеличением продуцирования лактата в тканях без снижения клиренса. У пациентов с кардиогенным шоком, которым требуется экстракорпоральная мембранная оксигенация, лактат является полезным параметром для прогнозирования смертности [34]. Пациенты после инфаркта миокарда с кардиогенным шоком с подъемом сегмента ST имели неэффективный клиренс лактата (< 10 %) и более низкую выживаемость [35]. Повышение уровней лактата также можно наблюдать при легочной эмболии. S. Vanni и др. [36] показали, что увеличение лактата (> 2 моль/л) связано с повышенной смертностью независимо от гемодинамического статуса и дисфункции правого желудочка. Геморрагический шок является еще одной причиной повышения уровня лактата. S. Akkose и др. [37] измеряли уровни лактата у 60 пациентов, поступивших в отделение неотложной помощи, и обнаружили, что уровни лактата были значительно повышены при травматическом и нетравматическом геморрагическом шоке по сравнению с контрольной группой.
4. Остановка сердца
Была изучена роль лактата при остановке сердца. Вероятной причиной повышения лактата при остановке сердца является ишемия из-за нарушения кровотока, а также воспаления в результате ишемически-реперфузионного повреждения. Этиология персистентного повышения лактата в период после остановки сердца включает системный воспалительный ответ и продолжающуюся гипоксию тканей, что вызывает кардиогенный шок, а также дисфункцию микроциркуляции [38, 39]. Смертность у пациентов после остановки сердца при исходном лактате меньше 5 ммоль/л составила 39 %, тогда как смертность при начальном лактате больше 10 ммоль/л составила 92 %.
5. Судорожный припадок
Судороги (в зависимости от вида) могут привести к значительному повышению уровня лактата. Однако, что важно для клиницистов, это явление временное. Как только судороги прекращаются, содержание лактата возвращается к норме. Постоянно повышенный уровень лактата после судорог свидетельствует о другой, сопутствующей причине заболевания и требует дальнейшего рассмотрения [40, 41].
6. Чрезмерная мышечная активность
Уровни лактата увеличиваются при тяжелых физических нагрузках, главным образом из-за анаэробного метаболизма глюкозы. А. Siegel и др. [42] обнаружили, что уровень лактата был повышен у 95 % участников марафона от 1,1 до 11,2 ммоль/л. Повышенный уровень лактата при острой тяжелой астме может быть вызван (по крайней мере частично) интенсивной работой мышц [43]. А. Rabbat и др. [44] обнаружили, что повышенный уровень лактата часто встречается при тяжелой астме с увеличением в первые 6 часов после поступления пациента в медицинское учреждение. Однако они не нашли связь со смертностью или прогрессированием дыхательной недостаточности. Бета-агонисты, используемые для лечения астмы, могут играть роль в адренергической стимуляции. Тем не менее для установления этой связи необходимы дальнейшие исследования.
7. Спирты
Связь между увеличением уровня лактата и этанолом остается спорной, так как исследования показывают различные результаты. Хотя этанол может повышать уровень лактата в экспериментальных условиях, значимое повышение лактата редко встречается у пациентов без каких-либо других жалоб или сопутствующих заболеваний [45, 46]. Другие спирты, такие как пропиленгликоль, этиленгликоль и метанол, способствуют повышению лактата [47–49].
8. Дефицит тиамина
Тиамин служит кофактором для многих клеточных ферментов, включая пируватдегидрогеназу и α-кетоглутаратдегидрогеназу, — компонентов, необходимых для цикла трикарбоновых кислот и метаболизма углеводов в аэробных условиях. При отсутствии тиамина преобладает анаэробный метаболизм и увеличивается продуцирование лактата. Факторами риска недостаточности тиамина являются дефицит питательных веществ, алкоголизм, хронические заболевания печени, нервная анорексия, шунтирование желудка [50–52]. Повышенный уровень лактата из-за дефицита тиамина часто упускается из виду, однако его необходимо учитывать в случае необъяснимого повышения данного показателя.
9. Дисфункция печени
Печень является главным органом, ответственным за клиренс лактата. Поэтому при дисфункции печени может быть нарушен его клиренс [53, 54]. Кроме того, непосредственно сама печень при остром повреждении служит источником лактата [55–58]. Клиницистам необходимо обращать внимание на то, что высокий уровень лактата может быть не связан только с заболеванием печени, и рассматривать другие причины повышения данного показателя [59].
10. Диабет
У пациентов с сахарным диабетом (СД) как первого (СД1), так и второго (СД2) типа уровень лактата повышен в плазме натощак. Диабетические пациенты с ожирением имеют более высокий уровень лактата по сравнению с лицами с ожирением, но без диабета [60, 61]. А. Barnett и др. [62] предположили, что связанная с диабетом гиперлактатемия может быть ранним признаком начала заболевания. Аналогичные данные предыдущих исследований сообщают о повышенных концентрациях лактата на ранних стадиях диабета, преддиабета и гиперинсулинемии. Кроме того, М. Brouwers и др. [63] обнаружили увеличение лактата у пациентов с плохо контролируемым СД1 и гликогенной гепатопатией. Они сделали заключение, что увеличение лактата является частью клинического спектра этого заболевания. Поэтому лактат может выступать как показатель раннего возникновения диабета. Механизмы, лежащие в основе диабет-ассоци-ированной гиперлактатемии, включают существенные изменения метаболизма внутриклеточной глюкозы в чувствительных к инсулину тканях (например, снижение синтеза гликогена, нарушение метаболизма окисления глюкозы и повышение скорости неокислительного гликолиза). Инсулинорезистентность играет важную роль в патогенезе СД2 и может быть использована в качестве раннего маркера для диагностики заболевания [64]. Под инсулинорезистентным состоянием понимается высокий уровень инсулина, способствующий гликолизу через активацию двух ферментов, ограничивающих скорость, а именно фосфофруктокиназы и пируватдегидрогеназы [65]. Таким образом, у пациентов с инсулинорезистентностью/диабетом проявляется повышенная активность гликолиза, что приводит к образованию НАДН, пирувата и снижению уровня НАД+. Происходит превращение пирувата в лактат с помощью ЛДГ путем генерации НАД+ из НАДН в окислительно-восстановительной реакции. Эта реакция усиливается инсулинорезистентностью, так как гиперинсулинемия вызывает усиленный гликолиз.
11. Рак
Общей чертой первичного и метастатического рака является повышение скорости гликолиза, что приводит к увеличению усвоения глюкозы и образованию лактата даже при условиях нормального содержания кислорода. Этот процесс известен как аэробный гликолиз, или эффект Варбурга, описанный в 1920-х годах Варбургом [66]. В дальнейшем экспериментальные исследования показали повышение гликолиза при раке даже в нормоксических условиях [67]. При пролиферации раковых клеток происходит переключение гликолиза на повышенное потребление глюкозы и накопление лактата [68].
Например, уровни лактата, измеренные при раке шейки матки, могут варьировать от 4 до 40 ммоль/л, в то время как физиологические уровни лактата составляют до 2 ммоль/л [69, 70]. Молекулярные механизмы, лежащие в основе активизации гликолиза при раке, до конца не ясны. Предполагается, что это является результатом нарушения клеточного дыхания, изменения онкогенов и избыточного метаболизма транспортеров и гликолитических ферментов, например транспортеров глюкозы и гексокиназ, которые являются решающими регуляторными молекулами для гликолиза [71].
12. Асфиксия новорожденных
Важной причиной неонатальной смертности и последующих неврологических нарушений у выживших новорожденных является перинатальная асфиксия, в результате чего наблюдаются долговременные неврологические нарушения, которые начинаются в первые дни жизни [72]. В этот период очень важно идентифицировать высокий риск гипоксически-ишемической энцефалопатии для назначения нейропротективной терапии. Вследствие затрудненной диагностики этого состояния большинство новорожденных с перинатальной асфиксией такую терапию не получают. Недавно было показано, что высокие уровни лактата в крови являются надежным инструментом для оценки тяжести асфиксии плода [73]. Увеличение концентрации лактата после рождения является лучшим предиктором тяжелой гипокси-ишемической энцефалопатии [74].
13. Лекарственные препараты и токсические вещества
Ряд лекарственных препаратов и токсических агентов связан с повышением уровня лактата в крови. К ним относятся метформин, ацетаминофен, линезолид, бета-2-агонисты, пропофол, эпинефрин, теофиллин, этанол, кокаин, угарный газ, цианиды [75–78]. Клиницистам особое внимание следует обратить на метформин и алкоголь из-за их частого использования.
Методы измерения лактата
Нормальные величины лактата в крови у взрослых составляют 0,5–2,2 ммоль/л [79]. Клиническое значение имеет лишь повышение концентрации в крови. Например, при значительной физической нагрузке содержание лактата достигает уровня 10–15 ммоль/л, а у пациентов в критическом состоянии — 4,0–6,0–8,0 ммоль/л.
Уровни лактата в крови могут быть измерены с помощью различных приборов (биохимические анализаторы в центральной лаборатории, анализаторы газов крови, портативные приборы или Point of Care). На преаналитическом этапе следует обращать внимание на повышенный лейкоцитоз и гематокрит (эритроциты не имеют митохондрий). Поэтому такие образцы необходимо исследовать в течение 15 мин или хранить в так называемой ледяной бане, то есть охлажденными до 1–4 °С, что позволяет в несколько раз снизить уровень метаболизма. Рекомендуется для определения лактата использовать пробирки с фторидом, который является сильным ингибиторм гликолиза. Кроме того, полученные конечные результаты при использовании различных типов крови (артериальная, венозная, капиллярная) не сильно отличаются друг от друга [80].
Впервые возможность определения лактата в крови млекопитающих продемонстрировал G. Gag-lio [81] в 1866 году. Он определял содержание молочной кислоты в крови собак и кроликов после вскрытия у них вен. Позднее М. Berlinerblau [82] в 1877 году подтвердил эти наблюдения у млекопитающих и впервые определил концентрацию лактата в венозной крови человека. Тогда для анализа требовалось почти 200 мл крови (сейчас — несколько микролитров). В 1941 году S. Barker и W. Summerson [83] предложили колориметрическое определение лактата в биологических пробах. В присутствии серной, фосфорной кислот и солей меди из лактата образуется уксусный альдегид, который реагирует с параоксидифенилом с образованием окрашенного в фиолетовый цвет соединения. Интенсивность окраски пропорциональна концентрации лактата в пробе, что регистрируют спектрофотометрически при длине волны 340 нм. Данный метод долгое время применялся в лабораторной практике, однако требовал длительной пробоподготовки и сложного аппаратного обеспечения.
На современном этапе для определения лактата используют коммерчески доступные наборы с колориметрическим ферментативным методом определения и биосенсорные методы.
Ферментативный колориметрический метод
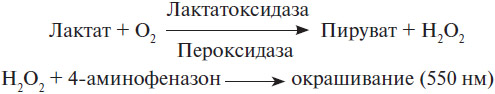
Ферментативные методы определения лактата основаны на каталитическом действии ферментов лактат-оксидазы и пероксидазы. Они просты в применении и обеспечивают высокую специфичность, точность и воспроизводимость.
Лактатоксидаза катализирует окисление молочной кислоты до пирувата и перекиси водорода. Затем пероксидаза катализирует реакцию перекиси водорода с донором водорода в присутствии 4-аминофеназона с образованием красителя. Интенсивность цвета, измеренная при 550 нм, пропорциональна концентрации лактата в образце.
Биосенсоры лактата
Методы для определения лактата с помощью био-сенсоров являются сравнительно простыми, чувствительными, быстрыми и экономичными. Биосенсор представляет собой аналитическое устройство с элементом биологического распознавания, имеющего прямой пространственный контакт с преобразовательным элементом. Биосенсоры лактата разделяют на 5 основных классов: электрохимические, электрохемилюминисцентные, флуоресцентные, микрополосные, безреагентные [84].
Электрохимические биосенсоры в дальнейшем были классифицированы на потенциометрические и амперометрические. Потенциометрические лактатные биосенсоры измеряют накопление потенциала заряда на рабочем электроде по сравнению с электродом сравнения. Эти биосенсоры имеют определенные недостатки, которые заключаются в том, что на их работу влияют эндогенные ионы аммония крови или мочи. Они имеют низкий предел обнаружения и плохую стабильность ферментативного электрода. Амперометрические биосенсоры измеряют ток, пропорциональный концентрации молочной кислоты. Эти биосенсоры обладают высокой чувствительностью, быстротой работы, низкой стоимостью.
Электрохемилюминесцентные лактатные биосенсоры основаны на образовании Н2О2 из лактата с помощью ЛДГ и пируватоксидазы с использованием люминола для усиления сигнала. Работа этих биосенсоров зависит от рН и температуры. Они не обладают достаточной специфичностью и селективностью.
Флуоресцентные биосенсоры очень чувствительны и специфичны, но имеют недостатки. При использовании органического флуоресцентного красителя происходит потеря химического сопряжения при конъюгировании с лактатом.
Микрополосные лактатные биосенсоры на основе углеродных микрополосных электродов изготавливаются из чернил на водной основе, которые легко обнаруживают Н2О2. Такие чернила с добавлением лактат-оксидазы используются для создания мирополосных биосенсоров для определения лактата.
Безреагентные лактатные биосенсоры основаны на использовании электрополимеризированной сополимерной пленки (5-гидрокси-1,4-нафтохинон-со-5-гидрокси-3-уксусная кислота-1,4-нафтохинон). Хининовая группа этого полимера электроактивна и действует как иммобилизованный медиатор для рециркуляции ферментов. Эти биосенсоры не требуют каких-либо реагентов, однако имеют определенные погрешности в работе из-за влияния молекулярного кислорода.
Различные типы анализаторов для определения лактата представлены на рис. 4.
Заключение
Повышенный уровень лактата встречается при многих клинических патологиях, что подвергает пациентов значительному риску развития болезни и служит предиктором смертности. Определение уровня лактата не только обеспечивает диагностику, но и имеет важную прогностическую информацию при назначении дальнейшего лечения, для чего необходим быстрый, вдумчивый и системный подход к данному вопросу. Измерение уровня лактата (кроме отделений реанимации и неотложной терапии) рекомендуется при рутинных лабораторных исследованиях, так как данный лабораторный тест может помочь в дифференцировке диагноза больного.
1. Benninga H. A history of lactic acid making: a chapter in the history of biotechnology. — Boston, Kluwer Acade-mic Publishers, 1990. — Vol. 11.
2. Von Muralt A. The development of muscle-chemistry, a lesson in neurophysiology // Biochim. Biophys. Acta. — 1950. — 4. — Р. 126-129.
3. Berzelius J.J. Jahres-bericht über die fortschritte der chemie und mineralogie. — Tübingen, Laupp’ sche Buchhandlung, 1848. — Vol. 3.
4. Needham D.M. Machina carnis: the biochemistry of muscular contraction in its historical development. — Cambridge, Cambridge University Press, 1971.
5. Brin M. The synthesis and metabolism of lactic acid isomers // Ann. N. Y. Acad. Sci. — 1965. — 119(1). — Р. 942-956.
6. Engelhardt H. Ueber die Verschiedenheit der durch Gährung aus dem Zucker erzeugten und der in der Fleischfl ssigkeit enthaltenen Milchsäure // Eur. J. Org. Chem. — 1848. — 65(3). — Р. 359-367.
7. Wislicenus J. Ueber die optisch-active Milchsäure der Fleischfl eit, die Paramilchsäure // Justus Liebigs Ann. Chem. — 1873. — 167. — Р. 302-346.
8. Caplice E., Fitzgerald G.F. Food fermentations: role of microorganisms in food production and preservation // Int. J. Food Microbiol. — 1999. — 50(1). — Р. 131-149.
9. Kompanje E., Jansen T., van der Hoven B., Bakker J. The first demonstration of lactic acid in human blood in shock by Johann Joseph Scherer (1814–1869) in January 1843 // Intensive Care Med. — 2007. — 33(11). — Р. 1967-1971.
10. Folwarczny C. Handbuch der physiologischen Chemie mit Rücksicht auf pathologische Chemie und analytische Methoden: Mit vier Tabellen. Exemplar anf holland. — Vienna, Papier. Sallmayr and Comp, 1863.
11. Fletcher W.M., Hopkins F.G. Lactic acid in amphi-bian muscle // J. Physiol. — 1907. — 35(4). — Р. 247-309.
12. Huckabee W.E., Judson W.E. The role of anaerobic metabolism in the performance of mild muscular work.
I. Relationship to oxygen consumption and cardiac output, and the effect of congestive heart failure // J. Clin. Invest. — 1958. — 37(11). — Р. 1577-1592.
13. Cohen R.D., Woons H.F. Clinical and Biochemical Aspects of Lactic Acidosis. — Oxford: Blackwcll Scientific Publications, 1976.
14. Leverve X.M. Energy metabolism in critically ill patients: lactate is a major oxidizable substrate // Curr. Opin. Clin. Nutr. Metab. Care. — 1999. — 2(2). — Р. 165-169.
15. Nguyen H.B., Rivers E.P., Knoblich B.P., Jacobsen G., Muzzin A., Ressler J.A., Tomlanovich M.C. Early lactate clearance is associated with improved outcome in severe sepsis and septic shock // Crit. Care Med. — 2004. — 32. — Р. 1637-1642.
16. Suetrong B., Walley K.R. Lactic acidosis in sepsis: it’s not all anaerobic — implications for diagnosis and management // Chest. — 2016. — 149. — Р. 252-261.
17. Singer M., Deutschman C.S., Seymour C.W., Shankar-Hari M., Annane D., Bauer M., Bellomo R., Bernard G.R., Chiche J.D., Coopersmith C.M. et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3) // JAMA. — 2016. — 315. — Р. 801-810.
18. Rishu A.H., Khan R., Al-Dorzi H.M., Tamim H.M., Al-Qahtani S., Al-Ghamdi G., Arabi Y.M. Even mild hyperlactatemia is associated with increased mortality in critically ill patients // Crit. Care. — 2013. — 17. — R197.
19. Nichol A.D., Egi M., Pettila V., Bellomo R., French C., Hart G., Davies A., Stachowski E., Reade M.C., Bailey M. et al. Relative hyperlactatemia and hospital mortality in critically ill patients: a retrospective multi-centre study // Crit. Care. — 2010. — 14. — R25.
20. Shapiro N.I., Howell M.D., Talmor D. et al. Serum lactate as a predictor of mortality in emergency department patients with infection // Annals of emergency medicine. — May; 2005. — 45(5). — Р. 524-528.
21. Puskarich M.A., Trzeciak S., Shapiro N.I., Albers A.B., Heffner A.C., Kline J.A., Jones A.E. Whole blood lactate kinetics in patients undergoing quantitative resuscitation for severe sepsis and septic shock // Chest. — 2013. — 143. — Р. 1548-1553.
22. Nguyen H.B., Kuan W.S., Batech M., Shrikhande P., Mahadevan M., Li C.H., Ray S., Dengel A. Outcome effectiveness of the severe sepsis resuscitation bundle with addition of lactate clearance as a bundle item: a multi-national evaluation // Crit. Care. — 2011. — 15. — R229.
23. Nguyen H.B., Loomba M., Yang J.J., Jacobsen G., Shah K., Otero R.M., Suarez A., Parekh H., Jaehne A., Rivers E.P. Early lactate clearance is associated with biomar-kers of inflammation, coagulation, apoptosis, organ dysfunction and mortality in severe sepsis and septic shock // J. Inflamm. (Lond.). — 2010. — 7. — 6.
24. Chertoff J., Chisum M., Garcia B., Lascano J. Lactate kinetics in sepsis and septic shock: a review of the literature and rationale for further research // J. Intensive Care. — 2015. — 3. — 39.
25. Bolvardi E., Malmir J., Reihani H., Hashe-
mian A.M., Bahramian M., Khademhosseini P., Ahmadi K. The role of lactate clearance as a predictor of organ dysfunction and mortality in patients with severe sepsis // Mater Sociomed. — 2016. — 28. — Р. 57-60.
26. Vincent J.L., Quintairos E., Silva A., Couto L. Jr, Taccone F.S. The value of blood lactate kinetics in critically ill patients: a systematic review // Crit. Care. — 2016. — 20. — 257.
27. Kaplan L.J., Kellum J.A. Initial pH, base deficit, lactate, anion gap, strong ion difference, and strong ion gap predict outcome from major vascular injury // Crit. Care Med. — May; 2004. — 32(5). — Р. 1120-1124.
28. Tisherman S.A., Barie P., Bokhari F. et al. Clinical practice guideline: endpoints of resuscitation // The Journal of trauma. — Oct; 2004. — 57(4). — Р. 898-912.
29. Martin M., Murray J., Berne T., Demetriades D., Belzberg H. Diagnosis of acid-base derangements and mortality prediction in the trauma intensive care unit: the physiochemical approach // The Journal of trauma. — Feb; 2005. — 58(2). — Р. 238-243.
30. Cerovic O., Golubovic V., Spec-Marn A., Kremzar B., Vidmar G. Relationship between injury severity and lactate levels in severely injured patients // Intensive Care Med. — Aug; 2003. — 29(8). — Р. 1300-1305.
31. Durham R.M., Moran J.J., Mazuski J.E., Shapiro M.J., Baue A.E., Flint L.M. Multiple organ failure in trauma patients // The Journal of trauma. — Oct; 2003. — 55(4). — Р. 608-616.
32. Aslar A.K., Kuzu M.A., Elhan A.H., Tanik A., Hengirmen S. Admission lactate level and the APACHE II score are the most useful predictors of prognosis following torso trauma // Injury. — Aug; 2004. — 35(8). — Р. 746-752.
33. Odom S.R., Howell M.D., Silva G.S. et al. Lactate clearance as a predictor of mortality in trauma patients // The journal of trauma and acute care surgery. — Apr; 2013. — 74(4). — Р. 999-1004.
34. Formica F., Avalli L. Colagrande L. et al. Extracorporeal membrane oxygenation to support adult patients with cardiac failure: predictive factors of 30-day mortality // Interactive cardiovascular and thoracic surgery. — May; 2010. — 10(5). — Р. 721-726.
35. Attana P., Lazzeri C., Chiostri M., Picariello C., Gensini G.F., Valente S. Lactate clearance in cardiogenic shock following ST elevation myocardial infarction: a pilot study // Acute cardiac care. — Mar; 2012. — 14(1). — Р. 20-26.
36. Vanni S., Viviani G., Baioni M. et al. Prognostic value of plasma lactate levels among patients with acute pulmonary embolism: the thrombo-embolism lactate outcome study // Annals of emergency medicine. — Mar; 2013. — 61(3). — Р. 330-338.
37. Akkose S., Ozgurer A., Bulut M., Koksal O., Ozdemir F., Ozguc H. Relationships between markers of inflammation, severity of injury, and clinical outcomes in hemorrhagic shock // Advances in therapy. — Sep-Oct; 2007. — 24(5). — Р. 955-962.
38. Cocchi M.N., Miller J., Hunziker S. et al. The association of lactate and vasopressor need for mortality prediction in survivors of cardiac arrest // Minerva Anestesiol. — May 2011.
39. Donnino M.W., Miller J., Goyal N. et al. Effective lactate clearance is associated with improved outcome in post-cardiac arrest patients // Resuscitation. — Nov; 2007. — 75(2). — Р. 229-234.
40. Lipka K., Bulow H.H. Lactic acidosis following convulsions // Acta anaesthesiologica Scandinavica. — May; 2003. — 47(5). — Р. 616-618.
41. Orringer C.E., Eustace J.C., Wunsch C.D., Gardner L.B. Natural history of lactic acidosis after grandmal seizures. A model for the study of an anion-gap acidosis not associated with hyperkalemia // N. Engl. J. Med. — Oct 13; 1977. — 297(15). — Р. 796-799.
42. Siegel A.J., Januzzi J., Sluss P. et al. Cardiac biomar-kers, electrolytes, and other analytes in collapsed marathon runners: implications for the evaluation of runners following competition // American journal of clinical pathology. — Jun; 2008. — 129(6). — Р. 948-951.
43. Appel D., Rubenstein R., Schrager K., Willi-ams M.H. Jr. Lactic acidosis in severe asthma // The American journal of medicine. — Oct; 1983. — 75(4). — Р. 580-584.
44. Rabbat A., Laaban J.P., Boussairi A., Rochemaure J. Hyperlactatemia during acute severe asthma // Intensive Care Med. — Apr; 1998. — 24(4). — Р. 304-312.
45. MacDonald L., Kruse J.A., Levy D.B., Marulendra S., Sweeny P.J. Lactic acidosis and acute ethanol intoxication // The American journal of emergency medicine. — Jan; 1994. — 12(1). — Р. 32-35.
46. Zehtabchi S., Sinert R., Baron B.J., Paladino L., Yadav K. Does ethanol explain the acidosis commonly seen in ethanol-intoxicated patients? // Clin. Toxicol. (Phila.). — 2005. — 43(3). — Р. 161-166.
47. Sandberg Y., Rood P.P., Russcher H., Zwaans J.J., Weige J.D., van Daele P.L. Falsely elevated lactate in severe ethylene glycol intoxication // The Netherlands journal of medicine. — Aug; 2010. — 68(1). — Р. 320-323.
48. Zosel A., Egelhoff E., Heard K. Severe lactic acidosis after an iatrogenic propylene glycol overdose // Pharmacotherapy. — Feb; 2010. — 30(2). — 219.
49. Kruse J.A. Methanol poisoning // Intensive Care Med. — 1992. — 18(7). — Р. 391-397.
50. Rossouw J.E., Labadarios D., Krasner N., Davis M., Williams R. Red blood cell transketolase activity and the effect of thiamine supplementation in patients with chronic liver disease // Scandinavian journal of gastroenterology. — 1978. — 13(2). — Р. 133-138.
51. Toth C., Voll C. Wernicke’s encephalopathy following gastroplasty for morbid obesity. The Canadian journal of neurological sciences // Le journal canadien des sciences neurologiques. — Feb; 2001. — 28(1). — Р. 89-92.
52. Saad L., Silva L.F., Banzato C.E., Dantas C.R., Garcia C. Jr. Anorexia nervosa and Wernicke-Korsakoff syndrome: a case report // Journal of medical case reports. — 2010. — 4. — 217.
53. Record C.O., Chase R.A., Williams R., Appleton D. Disturbances of lactate metabolism in patients with liver damage due to paracetamol overdose // Metabolism. — Jul; 1981. — 30(7). — Р. 638-643.
54. Almenoff P.L., Leavy J., Weil M.H., Goldberg N.B., Vega D., Rackow E.C. Prolongation of the half-life of lactate after maximal exercise in patients with hepatic dysfunction // Crit. Care Med. — Sep; 1989. — 17(9). — Р. 870-873.
55. Clemmesen J.O., Hoy C.E., Kondrup J., Ott P. Splanchnic metabolism of fuel substrates in acute liver failure // J. Hepatol. — Dec; 2000. — 33(6). — Р. 941-948.
56. Pastor C.M., Billiar T.R., Losser M.R., Payen D.M. Liver injury during sepsis // Journal of critical care. — Dec; 1995. — 10(4). — Р. 183-197.
57. Mizock B.A. The hepatosplanchnic area and hyperlactatemia: A tale of two lactates // Crit. Care Med. — Feb; 2001. — 29(2). — Р. 447-449.
58. Murphy N.D., Kodakat S.K., Wendon J.A. et al. Li-ver and intestinal lactate metabolism in patients with acute hepatic failure undergoing liver transplantation // Crit. Care Med. — Nov; 2001. — 29(11). — Р. 2111-2118.
59. Kruse J.A., Zaidi S.A., Carlson R.W. Significance of blood lactate levels in critically ill patients with liver di-sease // The American journal of medicine. — Jul; 1987. — 83(1). — Р. 77-82.
60. Metz L., Sirvent P., Py G. et al. Relationship between blood lactate concentration and substrate utilization during exercise in type 2 diabetic postmenopausal women // Metabolism: Clinical and Experimental. — 2005. — Vol. 54, № 8. — Р. 1102-1107.
61. Zawadzki J.K., Wolfe R.R., Mott D.M., Lillioja S., Howard B.V., Bogardus C. Increased rate of Cori cycle in obese subjects with NIDDM and effect of weight reduction // Diabetes. — 1988. — Vol. 37, № 2. — Р. 154-159.
62. Barnett A.H., Spiliopoulos A.J., Pyke D.A., Stubbs W.A., Burrin J., Alberti K.G. Metabolic studies in unaffected co-twins of non-insulin-dependent diabetics // British Medical. Journal. — 1981. — Vol. 282, № 6277. — Р. 1656-1658.
63. Brouwers M.C., Ham J.C., Wisse E. et al. Elevated lactate levels in patients with poorly regulated type 1 diabetes and glycogenic hepatopathy: a new feature of mauriac syndrome // Diabetes Care. — 2015. — Vol. 38, № 2. — Р. e11-e12.
64. Berhane F., Fite A., Daboul N. et al. Plasma lactate levels increase during hyperinsulinemic euglycemic clamp and oral glucose tolerance test // Journal of Diabetes Research. — 2015. — Vol. 2015. — Article ID 102054. — 7 p.
65. DeFronzo R.A. Insulin resistance, lipotoxicity, type 2 diabetes and atherosclerosis: the missing links // The Claude Bernard Lecture. — 2009, Diabetologia. — Vol. 53, № 7. — Р. 1270-1287.
66. Hirschhaeuser F., Sattler U.G.A., Mueller-Klieser W. Lactate: a metabolic key player in cancer // Cancer Research. — 2011. — Vol. 71, № 22. — Р. 6921-6925.
67. Semenza G.L., Artemov D., Bedi A. et al. The metabolism of tumours’: 70 years later // Novartis Foundation Symposium. — 2001. — Vol. 240. — Р. 251-264.
68. Dhup S., Dadhich R.K., Porporato P.E., Sonveaux P. Multiple biological activities of lactic acid in cancer: influences on tumor growth, angiogenesis and metastasis // Current Pharmaceutical Design. — 2012. — Vol. 18, № 10. — Р. 1319-1330.
69. Brizel D.M., Schroeder T., Scher R.L. et al. Elevated tumor lactate concentrations predict for an increased risk of metastases in head-and-neck cancer // International Journal of Radiation Oncology, Biology, Physics. — 2001. — Vol. 51, № 2. — Р. 349-353.
70 Walenta S., Salameh A., Lyng H. et al. Correlation of high lactate levels in head and neck tumors with incidence of metastasis // American Journal of Pathology. — 1997. — Vol. 150, № 2. — Р. 409-415.
71. DeBerardinis R.J. Is cancer a disease of abnormal cellular metabolism? New angles on an old idea // Genetics in Medicine. — 2008. — Vol. 10, № 11. — Р. 767-777.
72. Beken S., Aydin B., Dilli D., Erol S., Zenciroğlu A., Okumuş N. Can biochemical markers predict the severity of hypoxic-ischemic encephalopathy? // Turk. J. Pediatr. — 2014. — 56. — Р. 62-68.
73. Lv H., Wang Q., Wu S., Yang L., Ren P., Yang Y., Gao J., Li L. Neonatal hypoxic is chemic encephalopathy-related biomarkers in serum and cerebrospinal fluid // Clin. Chim. Acta. — 2015. — 450. — Р. 282-297.
74. Varkilova L., Slancheva B., Emilova Z., Nikolov A., Metodieva V., Hitrova S., Doicheva E. Blood lactate measurments as a diagnostic and prognostic tool after birth asphyxia in newborn infants with gestational age > or = 34 gestational weeks // Akush. Ginekol. — 2013. — 52(3). — Р. 36-43.
75. Lalau J.D. Lactic acidosis induced by metformin: incidence, management and prevention // Drug safety: an international journal of medical toxicology and drug experience. — Sep 1; 2010. — 33(9). — Р. 727-740.
76. Wiener M., Guo Y., Patel G., Fries B.C. Lactic acidosis after treatment with linezolid // Infection. — Jun; 2007. — 35(4). — Р. 278-281.
77. Kam P.C., Cardone D. Propofol infusion syndrome // Anaesthesia. — Jul; 2007. — 62(7). — Р. 690-701.
78. Totaro R.J., Raper R.F. Epinephrine-induced lactic acidosis following cardiopulmonary bypass // Crit. Care Med. — Oct; 1997. — 25(10). — Р. 1693-1699.
79. Goodwin M.L., Harris J.E., Hernández A., Gladden L.B. Blood lactate measurements and analysis during exercise: a guide for clinicians // J. Diab. Sci Technol. — 2007. — 1(4). — Р. 558-569.
80. Weil M.H., Michaels S., Rackow E.C. Comparison of blood lactate concentrations in central venous, pulmonary artery, and arterial blood // Crit. Care Med. — 1987. — 15(5). — Р. 489-490.
81. Gaglio G. Die Milchsäure des Blutes und ihre Ursprungsstatten // Arch. Physiol. — 1866. — 10. — Р. 400-414.
82. Berlinerblau M. Über das Vorkommen der Milchsäure im Blute und ihre Entstehung im Organismus // Naunyn-Schmiedeberg’s Arch. Pharmacol. — 1887. — 23(5). — Р. 333-346.
83. Barker S.B., Summerson W.H. The colorimetric determination of lactic acid in biological material // J. Biol. Chem. — 1941. — 138(2). — Р. 535-554.
84. Chandra Shekhar Pundir and Vinay Narwal A. Bird’s Eye View of Lactate Biosensors // Journal of Intensive and Critical Care. — 2017. — Vol. 3, № 3(30). — Р. 1-2.