Резюме
Мета дослідження: порівняти результати оперативного лікування хворих із частковими ушкодженнями сухожилка надостьового та підлопаткового м’язів. Матеріали та методи. Виконані обстеження та лікування 40 хворих із частковими ушкодженнями сухожилків надостьового та підлопаткового м’язів, які мали повний або практично повний обсяг рухів у плечовому суглобі. Всі хворі були розподілені на дві групи: група А — виконані артроскопічний шов часткового ушкодження сухожилка надостьового м’яза (ушкодженням сухожилка підлопаткового м’яза знехтували), дебридмент суглоба, субакроміальна декомпресія, тенодез сухожилка довгої головки біцепса на рівні проксимальної третини міжгорбкової борозни плечової кістки (артроскопічно) або тенодез на рівні дистальної третини міжгорбкової борозни плечової кістки (субпекторальний тенодез); група Б — виконані артроскопічний шов часткових ушкоджень сухожилків надостьового та підлопаткового м’язів, дебридмент суглоба, субакроміальна декомпресія, тенодез сухожилка довгої головки біцепса на рівні проксимальної третини міжгорбкової борозни плечової кістки (артроскопічно) або тенодез на рівні дистальної третини міжгорбкової борозни плечової кістки (субпекторальний тенодез). Результати. Частка відмінних результатів через 6 міс. після оперативного втручання за шкалою Constant Shoulder Score в групі, де виконувався шов частково ушкодженого сухожилка підлопаткового м’яза разом із швом частково ушкодженого сухожилка надостьового м’яза (група Б), та у хворих, у яких не застосовувався шов сухожилка підлопаткового м’яза, а виконувався лише шов частково ушкодженого сухожилка надостьового м’яза (група А), була однаковою — по 25 %. Однак у групі А частка задовільних результатів становила 10 %, тоді як у групі Б спостерігали лише відмінні та добрі результати. Через 12 міс. після оперативного втручання в цих же групах відмінних результатів було найбільше в тих хворих, яким виконувався шов сухожилка підлопаткового м’яза (група Б), — 27,5 %, у групі, де не використовувався шов сухожилка підлопаткового м’яза, а виконувався лише шов частково ушкодженого сухожилка надостьового м’яза (група А), зросла частка задовільних результатів — 12,5 %. Через 6 міс. після оперативного втручання за візуально-аналоговою шкалою середній рівень болю у хворих групи, де виконувався шов часткового ушкодження сухожилка підлопаткового м’яза разом із швом часткового ушкодження сухожилка надостьового м’яза (група Б), став меншим на 0,4 бала, ніж у групі, де виконувався лише шов часткового ушкодження сухожилка надостьового м’яза (група А), а через 12 міс. виявився меншим на 0,6 бала. Висновки. Ушкодження сухожилка підлопаткового м’яза другого типу (за Fox and Romeo) потребує його хірургічного відновлення, що покращує результати лікування (р < 0,05).
Цель исследования: сравнить результаты оперативного лечения больных с частичными повреждениями сухожилия надостной и подлопаточной мышц. Материалы и методы. Выполнены обследование и лечение 40 больных с частичными повреждениями сухожилий надостной и подлопаточной мышц, которые имели полный или практически полный объем движений в плечевом суставе. Все больные были разделены на две группы: группа А — выполнены артроскопический шов частичного повреждения сухожилия надостной мышцы (повреждением сухожилия подлопаточной мышцы пренебрегли), дебридмент сустава, субакромиальная декомпрессия, тенодез сухожилия длинной головки бицепса на уровне проксимальной трети межбугорковой борозды плечевой кости (артроскопический) или тенодез на уровне дистальной трети межбугорковой борозды плечевой кости (субпекторальный тенодез); группа Б — выполнены артроскопической шов частичных повреждений сухожилий надостной и подлопаточной мышц, дебридмент сустава, субакромиальная декомпрессия, тенодез сухожилия длинной головки бицепса на уровне проксимальной трети межбугорковой борозды плечевой кости (артроскопический) или тенодез на уровне дистальной трети межбугорковой борозды плечевой кости (субпекторальный тенодез). Результаты. Доля отличных результатов через 6 мес. после оперативного вмешательства по шкале Constant Shoulder Score в группе, где выполнялся шов частично поврежденного сухожилия подлопаточной мышцы вместе со швом частично поврежденного сухожилия надостной мышцы (группа Б), и у больных, у которых не применялся шов сухожилия подлопаточной мышцы, а выполнялся только шов частично поврежденного сухожилия над-остной мышцы (группа А), была одинаковой — по 25 %. Однако в группе А доля удовлетворительных результатов составила 10 %, тогда как в группе Б наблюдали только отличные и хорошие результаты. Через 12 мес. после оперативного вмешательства в этих же группах отличных результатов было больше у тех больных, которым выполнялся шов сухожилия подлопаточной мышцы (группа Б), — 27,5 %, в группе, где не применялся шов сухожилия подлопаточной мышцы, а выполнялся только шов частично поврежденного сухожилия надостной мышцы (группа А), возросла доля удовлетворительных результатов — 12,5 %. Через 6 мес. после оперативного вмешательства по визуально-аналоговой шкале средний уровень боли у больных группы, где выполнялся шов частичного повреждения сухожилия подлопаточной мышцы вместе со швом частичного повреждения сухожилия надостной мышцы (группа Б), стал меньше на 0,4 балла, чем в группе, где выполнялся только шов частичного повреждения сухожилия надостной мышцы (группа А), а через 12 мес. оказался меньше на 0,6 балла. Выводы. Повреждение сухожилия подлопаточной мышцы второго типа (по Fox and Romeo) требует его хирургического восстановления, что улучшает результаты лечения (р < 0,05).
Background. The purpose of the study is to compare the results of surgical treatment of patients with partial tears of the supraspinatus and subscapularis muscles of the shoulder. Materials and methods. The examination and treatment were performed for 40 patients with partial tears of the supraspinatus and subscapularis muscles of the shoulder, who had a full or almost complete volume of movements in the shoulder joint. All patients were divided into two groups: group A — arthroscopic suture for partial tears of the supraspinatus tendon (injuries оf the subscapularis tendon were neglected), debridement of the joint, subacromial decompression, tenodesis of the long head of the biceps tendon, arthroscopic or subpectoral tenodesis; group B — arthroscopic suture for partial tears of the supraspinatus and subscapularis muscles of the shoulder, debridement of the joint, subacromial decompression, tenodesis of the long head of the biceps tendon, arthroscopic or subpectoral tenodesis. Results. Excellent results on the Constant Shoulder Score 6 months after the operative intervention were was the same (25 %) both in patients with the arthroscopic suture for partial tears of the supraspinatus and subscapularis muscles of the shoulder (group B) and in persons, in whom we didn’t use the suture of the subscapularis tendon, but only the arthroscopic suture for partial tears of the supraspinatus tendon (group A). However, in group A, the number of satisfactory results was 10 %, while in group B only excellent and good results were observed. Twelve months after surgery, the best results were in group B — 27.5 %, in the group A, the number of satisfactory results has increased to 12.5 %. Six months after the surgical intervention, the average pain level on the visual analogue scale in the group B reduced by 0.4 points as compared to the group A, and after 12 months, it was 0.6 points lower. Conclusions. The second type of subscapularis tendon injury (according to Fox and Romeo) requires surgical repair, which improves the results of treatment (p < 0.05).
Вступ
Патологічна анатомія ушкоджень сухожилка підлопаткового м’яза є унікальною, і тому даний тип ушкоджень ротаторної манжети плеча часто лишається непоміченим і нелікованим [1, 2, 7]. Дуже часто зустрічаються часткові або повношарові ушкодження верхньої порції сухожилка підлопаткового м’яза. Частота таких ушкоджень досягає 27 % всіх травм плечового суглоба [3, 7]. Багато часткових ушкоджень сухожилка підлопаткового м’яза поєднується з ушкодженнями сухожилка надостьового м’яза. Ушкодження зв’язок, що утримують сухожилок довгої головки біцепса (Pulley lesion), є причиною ушкодження як сухожилка надостьового м’яза, так і ушкодження сухожилка підлопаткового м’яза. При цьому хворі заперечують механізм травми, характерний для ушкодження сухожилка підлопаткового м’яза (форсована зовнішня ротація або гіперекстензія), а больовий синдром та клінічна картина вказують на ушкодження сухожилка надостьового м’яза. З огляду на той факт, що площа фіксації сухожилка підлопаткового м’яза до плечової кістки значна, а клінічна картина проявляється лише при ушкодженні більше 50 % площі фіксації сухожилка, більшість ортопедів не звертають уваги на даний тип ушкоджень навіть під час артроскопічних втручань.
Аналізуючи протоколи оперативних втручань, виконаних із приводу ушкодження ротаторної манжети плеча за останні 10 років на базі ДУ «Інститут травматології та ортопедії НАМН України», лише в кількох випадках ми виявили операції, в яких виконується відновлення часткових ушкоджень сухожилка підлопаткового м’яза.
Важливим є той факт, що сухожилок підлопаткового м’яза виконує функцію динамічного стабілізатора плечового суглоба, і його відновлення необхідне для підтримки балансу сил зовнішніх та внутрішніх ротаторів і забезпечення стабільної осі ротації й елевації в плечовому суглобі [6, 7].
Мета дослідження: порівняти результати оперативного лікування хворих із частковими ушкодженнями сухожилка надостьового та підлопаткового м’язів.
Матеріали та методи
На базі відділу реконструктивно-відновної хірургії верхньої кінцівки державної установи «Інститут травматології та ортопедії НАМН України» за період із січня 2015 по січень 2018 року виконані обстеження та лікування 40 хворих із частковими ушкодженнями сухожилків надостьового та підлопаткового м’язів, які мали повний або практично повний обсяг рухів у плечовому суглобі. Вік пацієнтів становив від 20 до 60 років (середній вік — 37,6 ± 19,1 року), чоловіків було 25 (62,5 %), жінок — 15 (37,5 %). Середній термін від появи суб’єктивних ознак ушкодження сухожилків надостьового та підлопаткового м’язів до початку лікування — 81,0 ± 35,1 доби. Усі хворі були розподілені на дві групи: група А — виконані артроскопічний шов часткового ушкодження сухожилка надостьового м’яза (ушкодженням сухожилка підлопаткового м’яза знехтували), дебридмент суглоба, субакроміальна декомпресія, тенодез сухожилка довгої головки біцепса на рівні проксимальної третини міжгорбкової борозни плечової кістки (артроскопічно) або тенодез на рівні дистальної третини міжгорбкової борозни плечової кістки (субпекторальний тенодез); група Б — виконані артроскопічний шов часткових ушкоджень сухожилків надостьового та підлопаткового м’язів, дебридмент суглоба, субакроміальна декомпресія, тенодез сухожилка довгої головки біцепса на рівні проксимальної третини міжгорбкової борозни плечової кістки (артроскопічно) або тенодез на рівні дистальної третини міжгорбкової борозни плечової кістки (субпекторальний тенодез).
Ми навмисно виключили з дослідження хворих, які мали інші ушкодження плечового суглоба (ушкодження суглобової губи, деформуючий артроз плечового суглоба тощо), що дозволило створити статистично однорідні групи.
Усім хворим проводили стандартне клінічне, рентгенологічне та МРТ-дослідження. Клінічне обстеження здійснювалося в стандартний спосіб із проведенням спеціальних тестів: O’Brian slap, Neer, Hawkins, Jobe, Наполеона [7].
Рентгенологічне обстеження проводилось у задній, аксилярній, боковій проекціях та з виведенням акроміального виростка лопатки. Стандартна магнітно-резонансна томографія виконувалась на апаратах із силою магнітного поля 1,5 Тесла в сагітальній, коронарній та фронтальній проекціях. Дослідження анатомічних структур плечового суглоба виконували в Т1, Т2, Pd та Pdfatsat режимах.
Інтраопераційна діагностика проводилась за допомогою артроскопу діаметром 4,5 мм із нахилом оптики 30º. Огляд суглоба виконувався за допомогою стандартної техніки 21 точки [7].
Оцінку функції плечового суглоба здійснювали за Constant Shoulder Score та ВАШ (візуальна аналогова шкала болю) через 6 та 12 міс. після операції. Constant Shoulder Score має 8 пунктів. Максимальна кількість балів — 100, мінімальна — 8. Порівнювали хвору та здорову верхні кінцівки. Різницю більше 30 балів вважали незадовільним результатом, 21–30 балів — задовільним, 11–20 балів — добрим і менше 11 балів — відмінним [4]. ВАШ — це найпростіший спосіб кількісної оцінки сприйняття болю, що становить собою відрізок прямої лінії довжиною 10 см, початкова крапка якої відповідає відсутності болю, а кінцева — нестерпним больовим відчуттям.
У всіх хворих застосовували стандартну програму реабілітації, що розроблена на базі нашої клініки.
Матеріали оброблювались за допомогою статистичної програми Statistica 6.0 for Windows Stat Soft. Inc. та Mickrosoft Excel 2007. Статистична обробка проводилась за допомогою параметричних критеріїв (середнє та середньоквадратичне відхилення, помилка середнього) та непараметричних критеріїв (χ2, Спірмена, Фрідмана, кореляційного аналізу).
Результати та обговорення
Усіх хворих розподілили на дві групи майже порівну. У групі А (ушкодження сухожилка підлопаткового м’яза не відновлювали) були 23 хворі (53,5 %), у групі Б (ушкодження сухожилка підлопаткового м’яза відновлювали) — 17 (42,5 %) хворих.
В табл. 1 показаний розподіл хворих за типом ушкодження сухожилка підлопаткового м’яза (за Fox and Romeo) [4].
Як бачимо з табл. 1, хворі з другим типом ушкодження (ушкодження до 25 % верхньої частини зони фіксації сухожилка підлопаткового м’яза) у групах А та Б становили по 35 %. Хворих із четвертим типом ушкодження (тотальний відрив сухожилка підлопаткового м’яза) було найменше — лише 2,5 %. Хворі з першим типом ушкодження (розволокнення сухожилка підлопаткового м’яза) становили 22,5 %, що, можливо, стало причиною того, що даний тип ушкодження не відновлювали.
У структурі ушкоджень сухожилка надостьового м’яза переважна кількість (до 90 % ушкоджень) були типу А3 та А4 за класифікацією Snyder. Це так звані ушкодження типу PASTA (partial articular supraspinatus tendon avulsion), тобто ушкодження суглобової поверхні сухожилка надостьового м’яза на протязі менше 3 см або лоскутний розрив суглобової поверхні сухожилка надостьового м’яза з переходом на суглобову поверхню іншого сухожилка ротаторної манжети [5].
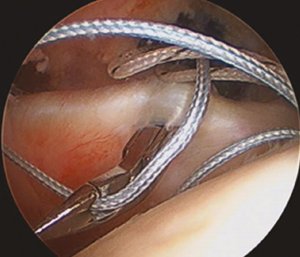
На рис. 1 показано часткові ушкодження сухожилків надостьового та підлопаткового м’язів, які виявлено під час артроскопії.
У групі А виконані артроскопічний шов часткового ушкодження сухожилка надостьового м’яза, дебридмент суглоба, субакроміальна декомпресія (рис. 2).
У групі Б до оперативного втручання, що виконували в групі А, додавали виконання шва сухожилка підлопаткового м’яза (рис. 3). Це дещо збільшувало тривалість операції, однак отримані результати нас надихали.
В табл. 2 наведено результати лікування хворих груп А та Б за Constant Shoulder Score через 6 та 12 міс. після оперативного лікування.
Як бачимо з табл. 2, через 6 міс. після оперативного втручання за Constant Shoulder Score частка відмінних результатів в обох групах була однаковою — по 25 %, однак у групі А частка задовільних результатів становила 10 %, тоді як у групі Б задовільних результатів не було. Через 12 міс. після оперативного втручання найбільше відмінних результатів було в групі Б — 27,5 %, у групі А зросла частка задовільних результатів — 12,5 %. Аналізуючи протоколи операцій хворих, які отримали задовільні результати, в групі А, ми виявили, що у всіх пацієнтів було ушкодження сухожилка підлопаткового м’яза другого типу (за Fox and Romeo). Таким чином, ушкодження сухожилка підлопаткового м’яза другого типу (за Fox and Romeo) потребують його хірургічного відновлення, що покращує результати лікування (р < 0,05).
На рис. 4 показано середні показники хворих обох груп за ВАШ до оперативного втручання, через 6 та 12 міс. після оперативного втручання.
Як бачимо з рис. 4, у хворих групи Б середній рівень больового синдрому був дещо вищий, ніж у хворих групи А, що пов’язано з кількома хворими зі значними ушкодженнями сухожилка підлопаткового м’яза. Через 6 міс. після оперативного втручання за ВАШ середній рівень болю у хворих групи Б став меншим на 0,4 бала, ніж у групі А, а через 12 міс. — на 0,6 бала.
Висновки
1. Частка відмінних результатів через 6 міс. після оперативного втручання за Constant Shoulder Score у групі, де виконувався шов частково ушкодженого сухожилка підлопаткового м’яза разом із швом частково ушкодженого сухожилка надостьового м’яза (група Б), та у хворих, у яких не застосовувався шов сухожилка підлопаткового м’яза, а виконувався лише шов частково ушкодженого сухожилка надостьового м’яза (група А), була однаковою — по 25 %. Однак у групі А частка задовільних результатів становила 10 %, тоді як у групі Б спостерігали лише відмінні та добрі результати.
2. Через 12 міс. після оперативного втручання в цих же групах найбільше відмінних результатів було у тих хворих, яким виконувався шов сухожилка підлопаткового м’яза (група Б), — 27,5 %, у групі, де не застосовувався шов сухожилка підлопаткового м’яза, а виконувався лише шов частково ушкодженого сухожилка надостьового м’яза (група А), збільшилась частка задовільних результатів — 12,5 %.
3. Ушкодження сухожилка підлопаткового м’яза другого типу (за Fox and Romeo) потребують його хірургічного відновлення, що покращує результати лікування (р < 0,05).
4. Через 6 міс. після оперативного втручання за ВАШ середній рівень болю у хворих групи, де виконувався шов часткового ушкодження сухожилка підлопаткового м’яза разом із швом часткового ушкодження сухожилка надостьового м’яза (група Б), став меншим на 0,4 бала, ніж у групі, де виконувався лише шов часткового ушкодження сухожилка надостьового м’яза (група А), а через 12 міс. став меншим на 0,6 бала.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/97-1.jpg)
/98-1.jpg)
/98-2.jpg)
/99-1.jpg)
/97-2.jpg)
/99-2.jpg)