Статтю опубліковано на с. 128-131
Вступ
Актуальність вітряної віспи визначається значним поширенням цього висококонтагіозного інфекційного захворювання. Незважаючи на те що вітряна віспа є насамперед інфекцією дитячого віку, останніми роками спостерігається зростання захворюваності в усіх вікових групах, з найбільш високими показниками серед жителів міст [2, 15]. Щорічно у світі реєструється 80–90 мільйонів, а в Україні — 120–150 тисяч випадків захворювання на вітряну віспу [1, 2].
Найчастіше на вітряну віспу хворіють діти віком від 1 до 9 років [13]. Відомо, що вітряна віспа в дорослих на відміну від дітей характеризується більш тяжким перебігом: вираженим синдромом інтоксикації, рясною поліморфною висипкою, ранньою пустулізацією та розвитком тяжких різноманітних ускладнень [3, 7, 9]. Незважаючи на відносно невисокий рівень захворюваності на вітряну віспу серед дорослих, ризик розвитку в них тяжких ускладнень та летального кінця в 10–20 раз вищий, ніж у дітей, а смертність від пневмонії при вітряній віспі сягає 10 % [6, 12].
З урахуванням невисокої частоти формування генералізованої форми вітряної віспи в імунокомпетентних осіб наводимо власне клінічне спостереження.
Клінічне спостереження. Хворий К., 35 років (карта стаціонарного хворого № 2586), перебував на стаціонарному лікуванні в Запорізькій обласній інфекційній клінічній лікарні (ЗОІКЛ) з 28.03.2013 р. по 19.04.2013 р. з діагнозом: вітряна віспа, генералізована форма, тяжкий перебіг. Ускладнення: негоспітальна двобічна пневмонія, гостра дихальна недостатність 2-го ступеня, набряк легень, гепатит, нефрит, міокардит, ДВЗ-синдром, токсико-гіпоксична енцефалопатія.
Хворий був госпіталізований на 5-й день захворювання. З анамнезу хвороби відомо, що захворів гостро з підвищення температури тіла до 38,4 °C, появи поодиноких везикул на тулубі, у наступні два дні температура тіла підвищилася до 39,4–40 °C, рясний висип поширився по всьому тілу. На 3-й день на тлі гіпертермії з’явилися свіжі елементи поліморфної висипки, місцями зливного характеру з геморагічним вмістом, сухий кашель, біль у горлі, задишка при незначному фізичному навантаженні. За медичною допомогою в цей період хворий не звертався, самостійно приймав жарознижувальні препарати. На 5-й день стан хворого погіршився: на тлі гіпертермії наросла слабкість, з’явилася задишка в спокої, посилився кашель із виділенням слизуватого мокротиння в мізерній кількості. У цей період хворий вперше звернувся за медичною допомогою та машиною швидкої допомоги був доставлений у відділення реанімації та інтенсивної терапії ЗОІКЛ. В епідеміологічному анамнезі: мав контакт із сином, хворим на вітряну віспу.
При огляді на момент госпіталізації: температура тіла 38,1 °С, тахікардія 115/хв, гіпотонія 95/65 мм рт.ст., частота дихання 36/хв, положення ортопное, сатурація кисню 90 %. Стан хворого тяжкий, обумовлений значним ендотоксикозом, дихальною недостатністю. Хворий у свідомості, дуже млявий, орієнтований у місці й часі. Вогнищева неврологічна симптоматика й менінгеальні симптоми були відсутні. Шкіряний покрив сухий, блідий із ціанотичним відтінком, обличчя пастозне. По всьому шкіряному покриву (спина, сідниці, вушні раковини), на волосистій частині голови елементи поліморфної висипки (папули, везикули, скоринки, поодинокі пустули) з геморагічним вмістом, зливного характеру на грудях і спині. Явища склериту, кон’юнктивіту. Підщелепні, шийні, пахвові лімфовузли до 1–1,5 см у діаметрі, рухливі, чутливі при пальпації; на слизовій оболонці ротоглотки, щік рясний везикульозний висип, афти. Язик сухий, густо обкладений білим нальотом. Дихання спонтанне, поверхневе, жорстке при аускультації, ослаблене з обох сторін, справа — крепітація. Тони серця приглушені, ритмічні, тахікардія. Границі серця не розширені. Печінка збільшена до +1,5 см, пальпується край селезінки. Діурез збережений.
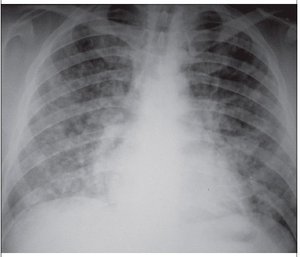
За результатами проведених досліджень на момент госпіталізації (28.03.2013 р.) отримані такі дані. Рентгенографія органів грудної клітки: з обох сторін у всіх полях і зонах вогнища інфільтрації легеневої тканини середньої інтенсивності без чітких контурів, що зливаються між собою. Виражений інтерстиціальний набряк. Корені розширені. Синуси вільні. Талія серця згладжена. Висновок: двостороння зливна пневмонія. Синдром набряку (рис. 1А).
/129-1.jpg)
У гемограмі лейкопенія — 2,9 • 109/л, тромбоцитопенія — 94 • 109/л, зсув лейкоцитарної формули вліво — паличкоядерних лейкоцитів 20 %, метамієлоцитів — 1 %. У біохімічних показниках гіпопротеїнемія — 65,2 г/л, підвищення креатиніну крові до 218 мкмоль/л, активності АлАТ у сироватці крові — до 3,59 ммоль/год • л, у показниках коагулограми зниження протромбінового індексу до 71 %, фібриноген В+++. Результат дослідження крові на антитіла до ВІЛ та маркери вірусних гепатитів — негативний. У загальному аналізі сечі протеїнурія — 0,132 г/л, еритроцити свіжі — 2–4 у полі зору, лейкоцити — 4–6 у полі зору, клітини ниркового епітелію — 0–1 у полі зору.
За результатами проведених досліджень був виставлений клінічний діагноз: «Вітряна віспа, генералізована форма, тяжкий перебіг. Негоспітальна двостороння зливна пневмонія IV категорії. Поліорганна недостатність: ДВЗ-синдром, токсична нефропатія, токсичний гепатит». Було призначено лікування: зовіракс із розрахунку 10 мг/кг маси тіла кожні 8 годин в/в краплинно, зостевір 4,5 мл в/м через день п’ятиразово, імуноглобулін біовен моно по 100 мл дворазово, меропенем по 2,0 г 3 рази на добу, свіжозаморожена плазма, інфузійна терапія та симптоматичні засоби. Через 5 годин від початку лікування у зв’язку з наростанням дихальної недостатності, зниженням сатурації кисню до 87 % хворому почали проводити штучну вентиляцію легень.
На фоні зазначеного вище лікування протягом 8 діб стан хворого залишався стабільно вкрай тяжким, проводилася штучна вентиляція легень. Періодично відзначалися підйоми температури тіла до 39 °C, поява нових елементів висипу тривала 6 днів, геморагічні елементи мали зворотний розвиток. При проведенні фіброгастроскопії візуалізувалися ерозії з геморагічним вмістом, у просвіті — слизово-геморагічне мокротиння. При мікроскопічному дослідженні мокротиння червоного кольору, еритроцитів — 25–30 у полі зору, лейкоцитів — 3–4 у полі зору, альвеолярних макрофагів — 0–1 у полі зору, епітелій бронхів — 1–2 у полі зору, атипові клітини та мікобактерії туберкульозу не були виявлені.
На 5-ту добу лікування (01.04.2013 р.) при рент–генографічному дослідженні органів грудної клітки зафіксовано негативну динаміку: зберігалася виражена інфільтрація легеневої тканини з обох сторін. Вогнища інфільтрації легеневої тканини стали більш вираженими за інтенсивністю, зливалися між собою, збільшився інтерстиціальний набряк. Легеневі корені розширені. Границі серця зміщені вліво на 2 см, талія серця згладжена. Висновок: вогнищева зливна пневмонія. Інтерстіціальний набряк. Міокардит? (рис. 1Б). Хворий був консультований кардіологом (01.04.2013 р.): при електрокардіографічному дослі–дженні тахікардія 97/хв, ритм синусовий, скорочення інтервалу PQ, зубці Т негативні у відведеннях ІІІ й AVF та двофазні у відведенні V6, діагноз: міокардит.
На 9-ту добу лікування (05.04.2013 р.) відзначена чітка позитивна динаміка: температура тіла субфебрильна, показники гемодинаміки стабільні (артеріальний тиск 120/80 мм рт.ст., пульс 92/хв), сатурація кисню 100 %, самостійне дихання ефективне, проведена екстубація, масочним способом постійно подається зволожений кисень. Значна астенізація хворого, шкіра бліда, на шкірі скоринки, геморагії в стадії зворотного розвитку, на слизовій оболонці ротової порожнини згасаючі елементи геморагічного висипу.
За результатами проведеного рентгенологічного дослідження органів грудної клітки (05.04.2013 р.) відзначено зменшення інтенсивності інфільтрації легеневої тканини та ознак інтерстиціального набряку. Зберігалося розширення границь серця вправо на 2,5–3 см, згладженість талії серця (рис. 1В).
У гемограмі (05.04.2013 р.) на тлі нормального вмісту лейкоцитів (4,2 • 109/л), зберігався паличкоядерний зсув (11 %) до метамієлоцитів (1 %), підвищення швидкості осідання еритроцитів (46 мм/год), розвинулася анемія (еритроцити — 3,5 • 1012/л, гемоглобін — 106 г/л), зменшилася тромбоцитопенія (140 • 109/л). У біохімічних показниках погіршилися ознаки гіпопротеїнемії — 45,2 г/л, відзначено зниження креатиніну крові до 112,8 мкмоль/л, активності АлАТ у сироватці крові — до 1,59 ммоль/год • л, зафіксовано відновлення показників гемограми У зв’язку з появою анізорефлексії у хворого був запідозрений менінгоенцефаліт, за результатами спинномозкової пункції в лікворі — без патології. При огляді окулістом патології не було виявлено.
З урахуванням певної позитивної динаміки проведено корекцію антибактеріальної терапії, а саме зміну меропенему на авелокс у дозі 400 мг на добу, продовжено лікування зовіраксом, додатково введено зостевір 4,5 мл внутрішньом’язово, продовжена симптоматична терапія.
Протягом подальшого тижня лікування у відділенні реанімації та інтенсивної терапії відзначено стійку нормалізацію температури тіла, повний регрес геморагічних проявів, проте мали місце виражені ознаки астеновегетативних розладів: виражена слабкість, значна стомлюваність, запаморочення при зміні положення. При огляді виявлявся пост–уральний тремор вік, легка атаксія в позі Ромберга, стійко негативні менінгеальні знаки. Зберігався нечастий малопродуктивний кашель.
На 15-ту добу (11.04.2013 р.) для подальшого лікування хворий був переведений до відділення нейроінфекцій ЗОІКЛ. Зберігалися виражені ознаки астеновегетативного синдрому. Аускультативно дихання жорстке, хрипів не було. У гемограмі відбулося відновлення кількості лейкоцитів та лейкоформули, зберігалися незначно виражена анемія (еритроцити — 3,9 • 1012/л, гемоглобін — 122 г/л) та збільшена швидкість осідання еритроцитів (48 мм/год). У біохімічних параметрах зберігалося підвищення активності АлАТ до 1,86 ммоль/год • л, відбулася стійка нормалізація вмісту креатиніну.
Загальна тривалість проведення противірусного лікування зовіраксом становила 16 діб, антибактеріальної терапії — 18 діб. У відділенні нейроінфекцій хворий отримував також предуктал, вентолін інгаляційно, лацидофіл, гепатопротектори, нейровітан.
У відділенні нейроінфекцій тривалість лікування становила два тижні, на фоні зазначеної вище терапії відбулося покращення загального стану хворого, і на момент виписки зберігалися помірно виражені ознаки вегетативної дисфункції у вигляді пост–урального тремору повік та верхніх кінцівок та цереброастенічного синдрому, що проявилося у вигляді горизонтального установленого ністагму, незначної девіації язика вліво.
У сучасній літературі є невелика кількість робіт, присвячених вивченню генералізованої форми вітряної віспи. Існує думка, що генералізовані форми вітряної віспи можуть розвинутися лише в осіб з імунодефіцитними станами, при яких є високий ризик дисемінації вірусу з ураженням внутрішніх органів [5, 10, 14]. У нашому попередньому дослідженні [4] нами було продемонстровано розвиток генералізованої форми вітряної віспи у хворого з хронічним гепатитом С з фіброзом печінки 4-ї стадії, що завершилася летально. Однак клінічне спостереження, наведене в цій статті, продемонструвало розвиток генералізованої форми вітряної віспи в імунокомпетентного пацієнта. Подібні дані наводять й інші автори, які продемонстрували, що 70 % летальних результатів вітряної віспи реєструється за відсутності супутньої патології, яка є характерною для груп високого ризику [8, 11].
При генералізованій формі вітряної віспи найчастіше має місце ураження легень. Вірус реплікується переважно в бронхоцитах і альвеоцитах. Частина епітеліальних клітин гіпертрофується, іноді формуються гігантські багатоядерні клітини. У легенях виникає вогнищева пневмонія з серозно-макрофагальним ексудатом, зоною розладів кровообігу по периферії. У центрі таких вогнищ виявляються некрози. Вогнища некрозів з геморагічним компонентом можуть спостерігатися також у нирках, підшлунковій залозі, селезінці та інших органах [4, 11].
Висновки
Отже, наведене клінічне спостереження дозволило продемонструвати розвиток вкрай тяжкої генералізованої форми вітряної віспи з ураженням легень, печінки, нирок, міокарда в імунокомпетентної людини. Застосування в комплексному лікуванні не лише ацикловіру в максимальних дозах, а й специфічного імуноглобуліну дозволило досягти успішного результату лікування.
Список литературы
1. Volobuyeva OV, Lyadova TI, Shustval` MF. [Clinical characteristics of acute myocarditis in patients with chickenpox]. In: [IX Congress of Ukraine infectious disease: "Infectious disease: progress and problems in diagnosis, therapy and prevention; 2015; Ternopil`, Ukrainе]. Ternopil`; 2015. р.149-150. Ukrainian.
2. Zublenko OV. [Chickenpox in Ukraine and modern approach to its prevention]. Simejna medy`cy`na. 2006; 2: 90-92. Ukrainian.
3. Kuzmina TYu, Tihonova YuS, Tihonova EP. [The features of course of the chicken pox in adults]. Sibirskoe meditsinskoe obozrenie. 2013; 2(80): 72-76. Russian.
4. Lityaeva LA, Kovaleva OV. [Features of chicken-pox for children with the onkohematology diseases]. Aktualnaya infektologiya. 2015; 4 (9): 107-108.
5. Ryabokon EV, Gostischeva OI, Ushenina NS. [Modern features of the course of chicken pox in adults]. PatologIya. 2010; 7(1): 96-99.Ukrainian.
6. Sergeeva IV, Lipnyagova SV, Bekert AI. [Modern features of the course of chicken pox]. Sovremennyie problemyi nauki i obrazovaniya. 2015; 5.Russian.
7. Chepinogo EI, Pateyuk AV, Koxan ST. [The features of course and treatment of the chicken pox in conscripts in Baikal]. Byul. VSNTs SO RAMN. 2011; 79(3): 132-134. Russian.
8. Abro AH., Ustadi AM, Das K. Chickenpox: presentation and complications in adults. J. Pak. Med. Assoc. 2009; 59 (12): 828-831.
9. Boelle PY, HanslikT. Varicella in non-immune persons: incidence, hospitalization and mortality rates. J. Epidemiol. Infect. 2002; 129: 599-606.
10. Chiner E, Ballester I, Betlloch I. Varicella-zoster virus pneumonia in an adult population: has mortality decreased? Scand. J. Infect. Dis. 2010; 42 (3): 215-221.
11. Heininger U, Seward JF. Varicella. J. Lancet. 2001; 368: 1365-1376.
12. Meyer PA, Seward JF, Jumaan AO. Varicella mortality: trends before vaccine licensure in the United States, 1970-1994. J. Infect. Dis. 2000: 383-390.
13. Mohsen AH, McKendrick M. Varicella pneumonia in adults. J. Sur. Respir. 2003; 21(№ 5): 886-891.
14. Ross AM, Fleming DM. Chickenpox increasingly affects preschool children. J. Commun. Dis. Public. Health. 2000; 3: 213-215.
15. Saitou M. NiitsumaK, Kasukawa R. Two cases of severe adult varicella pneumonia. J. Nihon-Kokyuki-Cakkai-Zasshi. 1998; 36 (3): 251-255.
16. Seward JF, Zhang JX, Maupin TJ. Contagiousness of varicеlla in vaccinated cases, a household contact study. J. JAMA. 2004; 292: 704-708.

/129-1.jpg)