Статья опубликована на с. 27 (Укр.)
В 1982 г. впервые были описаны клинические и электрокардиографические (ЭКГ) критерии у пациентов с ишемией миокарда, которые позже стали известны как синдром Велленса [1]. Распознавание этих электрокардиографических признаков позволяет выявить больных с критическим стенотическим поражением в проксимальном отделе передней межжелудочковой артерии (ПМЖА), что, в свою очередь, связано с высоким риском развития распространенного инфаркта миокарда передней стенки и смерти [1]. Таким образом, синдром Велленса можно расценивать как предынфарктное состояние. Иначе говоря, речь идет о нестабильной стенокардии крайне высокого риска. Изменения на ЭКГ при синдроме Велленса легко распознать, но многие врачи не осведомлены о его значимости. В настоящей работе коллектив авторов попытался продемонстрировать клинические случаи из своего практического опыта работы с больными при синдроме Велленса.
За 2011 г. в ГКБ № 12 было диагностировано 25 случаев синдрома Велленса, что составило 18 % от общего числа больных, госпитализированных с диагнозом «нестабильная стенокардия». У всех пациентов после верификации синдрома была выполнена диагностическая коронарная ангиография с последующим стентированием пораженного сегмента коронарной артерии. Все пациенты выписаны из клиники с улучшением состояния.
Приводим собственные наблюдения
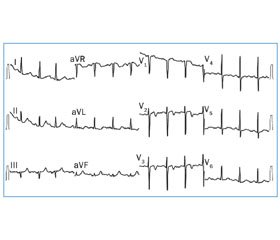
1. Больная К., 58 лет, поступила в клинику с жалобами на интенсивную боль за грудиной давящего характера, не купирующуюся в покое, без эффекта от нитратов. Из анамнеза известно, что в течение длительного времени страдала гипертонической болезнью с максимальным артериальным давлением 180/100 мм рт.ст., сахарным диабетом 2-го типа. В течение последних трех лет отмечала приступы стенокардии при физической нагрузке, толерантность к которой постепенно снижалась. До последнего времени приступы купировались самостоятельно после прекращения физической нагрузки. Инфаркты миокарда, острое нарушение мозгового кровообращения в анамнезе отрицала. Госпитализирована по линии скорой медицинской помощи. Кардиоспецифические ферменты: КФКобщ — 79 Ед/л, КФК-МВ — 34 Ед/л, тропонин — 0,01 мкг/л. На ЭКГ вне болевого приступа выявлены глубокие отрицательные зубцы Т в отведениях V3–V6 (рис. 1). Заподозрен синдром Велленса. В срочном порядке выполнена коронарная ангиография, при которой выявлен субтотальный стеноз в проксимальном отделе ПМЖА; огибающая артерия и правая коронарная артерия без гемодинамически значимых стенозов. Выполнена баллонная ангиопластика со стентированием ПМЖА с положительным ангиографическим результатом. После вмешательства болевой синдром не рецидивировал, и пациентка была выписана из стационара с улучшением состояния.
2. Больной Р., 48 лет, доставлен в клинику бригадой скорой помощи в связи с впервые возникшей болью за грудиной сжимающего характера при ходьбе длительностью до 15 мин, сопровождавшейся обильным потоотделением. Из анамнеза: приступы стенокардии, инфаркты миокарда, острое нарушение мозгового кровообращения, артериальную гипертензию и сахарный диабет отрицает. Кардиоспецифические ферменты: КФКобщ — 135 Ед/л, КФК-МВ — 24,5 Ед/л, тропонин — 0,96 мкг/л. На ЭКГ вне болевого приступа выявлены двухфазные зубцы Т в грудных отведениях V2 и V3 (рис. 2). Заподозрен синдром Велленса. В срочном порядке выполнена коронарная ангиография, при которой выявлен субтотальный стеноз в проксимальном отделе; огибающая артерия и правая коронарная артерия без гемодинамически значимого поражения. Выполнена баллонная ангиопластика со стентированием ПМЖА с положительным ангиографическим результатом. После вмешательства болевой синдром не рецидивировал, и пациент был выписан из стационара с улучшением состояния.
/27_u.jpg)
Синдром Велленса характеризуется симметричной инверсией зубца Т или двухфазным зубцом Т в грудных отведениях, что является типичным признаком критического стеноза в проксимальном отделе ПМЖА [1]. Часто эти характерные электрокардиографические признаки регистрируются у пациентов вне болевого синдрома; во время болевого приступа изменения сегмента SТ и зубца Т обычно нормализуются или переходят в элевацию сегмента SТ. Указанные особенности ЭКГ были описаны как неблагоприятные и связаны с высокой частотой возобновления симптоматики и развития инфаркта миокарда [1, 3].
В исследовании [1] у 26 (18 %) из 145 больных с нестабильной стенокардией определялись указанные электрокардиографические признаки. В более позднем проспективном исследовании [2] у 180 (14 %) из 1260 госпитализированных больных выявлены данные изменения на ЭКГ. Более того, у всех больных отмечено значимое поражение в проксимальном отделе ПМЖА. В исследовании [1] у 12 (75 %) из 16 больных с наличием характерных изменений на ЭКГ, у которых не выполнялась коронарная реваскуляризация, развивался распространенный инфаркт миокарда передней стенки через несколько недель после выявления синдрома Велленса. В исследовании [2] у всех 180 больных была выполнена неотложная коронарная ангиография, и во всех случаях выявлены стенотические изменения в ПМЖА, из них у 50 % — полная окклюзия.
Биохимические маркеры некроза миокарда при синдроме Велленса обычно в пределах нормы или минимально повышены.
В проспективном исследовании только у 21 (12 %) из 180 пациентов с характерными изменениями на ЭКГ наблюдалось повышение уровня кардиоспецифических ферментов (менее чем в 2 раза относительно верхней границы нормы). Также в этом исследовании продемонстрировано, что у 60 % больных характерные для синдрома Велленса электрокардиографические признаки обнаруживались сразу при поступлении в клинику. У 56 (31 %) больных они обнаруживались через 24 ч после поступления в стационар, у 10 (5 %) — через 2 сут., у 5 (2,8 %) и у 1 (0,6 %) — через 3 и 5 сут. соответственно [2].
Клинические и электрокардиографические критерии синдрома Велленса:
- двухфазные или глубоко инвертированные зубцы Т в отведениях V2 и V3 и иногда в отведениях V1, V4, V5 и V6;
- нет повышения или минимальное повышение уровня кардиоспецифических ферментов;
- нет элевации или минимальная (менее 1 мм) элевация сегмента ST;
- нет снижения амплитуды зубца R;
- нет патологического зубца Q;
- анамнез болевого синдрома.
Заключение
Больные с синдромом Велленса относятся к группе крайне высокого риска. Несмотря на то, что медикаментозная терапия вначале может обеспечивать симптоматическое улучшение, естественным продолжением указанного синдрома является распространенный инфаркт передней стенки, результатом которого может быть значимая дисфункция левого желудочка и/или смерть. Выполнение нагрузочных проб этим пациентам противопоказано. Таким образом, больные нуждаются в незамедлительном выполнении коронарной ангиографии с последующим определением стратегии реваскуляризации (аортокоронарное шунтирование или стентирование).

/27_u.jpg)