Журнал «Травма» Том 17, №3, 2016
Вернуться к номеру
Ідентифікація нейропатичного компонента болю в пацієнтів з остеоартрозом колінних суглобів
Авторы: Поворознюк В.В., Приймич У.І. - ДУ «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України», м. Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
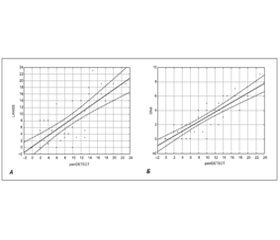
Біль при остеоартрозі є результатом стимуляції ноцицепторів і виникає внаслідок тканинного пошкодження та локального запалення. Останні дані вказують на наявність симптомів нейропатичного болю в пацієнтів з остеоартрозом. Мета дослідження: з’ясувати структуру больового синдрому та виявити наявність нейропатичного компонента болю. Матеріали і методи. Було обстежено 37 пацієнтів з остеоартрозом колінних суглобів ІІ–ІІІ стадії за Kallgren — Lawrence. Для виявлення нейропатичного компонента болю використовували скринінгові шкали нейропатичного болю — painDETECT, LANSS, DN4. Додатково пацієнтів опитували за візуальною аналоговою шкалою, WOMAC та EuroQol-5D. Результати. Згідно з опитувальником painDETECT нейропатичний компонент болю в пацієнтів з остеоартрозом колінних суглобів виявлено у 5,4 % обстежених, за LANSS — у 29,7 % та за DN4 — у 35,1 %. Встановлено вірогідні помірні кореляційні зв’язки з інтенсивністю больового синдрому та результатами анкетування за скринінговими шкалами (painDETECT, LANSS, DN4) (p < 0,05). Також виявлено, що вищі результати анкетування за painDETECT та DN4 позитивно корелювали з порушенням щоденної активності, оціненої за допомогою WOMAC (p < 0,05). Дані рainDETECT мали позитивний зв’язок з опитувальником EuroQol-5D (p < 0,01).
Боль при остеоартрозе является результатом стимуляции ноцицепторов и возникает вследствие тканевого повреждения и локального воспаления. Последние данные указывают на наличие симптомов нейропатической боли у пациентов с остеоартрозом. Цель исследования: выяснить структуру болевого синдрома, а также установить частоту нейропатического компонента боли. Материалы и методы. Было обследовано 37 пациентов с остеоартрозом коленных суставов II–III стадии по Kallgren — Lawrence. Для выявления нейропатического компонента боли использовали скрининговые шкалы нейропатической боли — painDETECT, LANSS, DN4. Дополнительно пациенты заполняли визуальную аналоговую шкалу боли, опросники WOMAC и EuroQol-5D. Результаты. Согласно опроснику painDETECT, нейропатический компонент боли у пациентов с остеоартрозом коленных суставов выявлен у 5,4 % обследованных, по опроснику LANSS — у 29,7 % и по DN4 — у 35,1 %. Установлены вероятные умеренные корреляционные связи с интенсивностью болевого синдрома и результатами анкетирования по скрининговым шкалам (painDETECT, LANSS, DN4) (p < 0,05). Также выявлено, что более высокие результаты анкетирования по painDETECT и DN4 положительно коррелировали с нарушением ежедневной активности, оцененной с помощью WOMAC (p < 0,05). Данные рainDETECT имели положительную связь с опросником EuroQol-5D (p < 0,01).
Osteoarthritis-induced pain іs a result of nociceptor stimulation, associated with local tissue damage and inflammation. Resent data suggest the presence of neuropathic pain symptoms in patients with osteoarthritis. The aim study was to estimate the structure of pain syndrome, reveal the presence of neuropathic component of pain. Material and methods. We’ve examined 37 patients with knee osteoarthritis of the II–III stages by Kallgren — Lawrence scale. We used screening scales painDETECT, LANSS, DN4 questionnaires and visual analogue scale, WOMAC, EuroQol-5D questionnaire were applied. Results. 5.4 % of patients with knee osteoarthritis examined by painDETECT were likely to have the neuropathic component; 29.7 % patients had neuropathic component by LANSS scale and 35.1 % persons had neuropathic component by DN4 scale. Moderate to significant correlations were found between intensity of pain and Neuropathic Pain Scales (painDETECT, LANSS, DN4) data (p < 0.05). It was established than higher results of screening by painDETECT and DN4 positively correlate with a disturbance of physical function tested by WOMAC (p < 0.05). PainDETECT data have moderate to significant correlations with EuroQol-5D questionnaire (p < 0.01).
остеоартроз колінних суглобів, нейропатичний компонент болю, скринінгові опитувальники, вербальні дескриптори.
остеоартроз коленных суставов, нейропатический компонент боли, скрининговые опросники, вербальные дескрипторы.
knee osteoarthrosis, neuropathic component of pain, screening questionnaires, verbal descriptions.
Статтю опубліковано на с. 114-119
Вступ
Матеріали і методи
/115.jpg)
Результати
Обговорення
Висновки
1. Поворознюк В.В. Остеоартроз: современные принципы лечения // Новости медицины и фармации. — 2004. — № 4(144). — С. 10-13.
2. Поворознюк В.В., Шинкаренко Т.Є., Приймич У.І. Нейропатичний компонент болю при захворюваннях кістково-м’язової системи: огляд літератури за результатами власних досліджень // Боль. Суставы. Позвоночник. — 2014. — № 4(16). — P. 5-13.
3. Arendt-Nielsen L., Fernandez-de-las-Penas C., Graven-Nielsen T. Basic aspects of musculoskeletal pain: from acute to chronic pain // J. Man. Manip. Ther. — 2011. — № 19(4). — P. 186-193.
4. Hochman J.R., French M.R. The Nerve of Osteoarthritis Pain // Arthritis Care & Research. — 2010. — № 62(7). — P. 1019-1023.
5. Hochman J.R., Gagliese A.M., Davis A.M. Neuropathic pain symptoms in a community knee OA cohort // Osteoarthritis and Cartilage. — 2011. — № 19. — P. 647-654.
6. Hochman J.R., Davis A.M. Neuropathic pain symptoms on the modified painDETECT correlate with signs of central sensitization in knee osteoarthritis // Osteoarthritis and Cartilage. — 2013. — № 21. — Р. 1236-1242.
7. Hoper J. The (un)doubtful neuropathic pain component in nonneuropathic pain disorders // Divisio on Neurological Pain Research and Therapy. — Department of Neurology, Kiel, Germany, Nice, 15 may 2015.
8. Moreton B.J., Tew V. Pain Phenotype in Patients With Knee Osteoarthritis: Classification and Measurement Properties of painDETECT and Self-Report Leeds Assessment of Neuropathic Symptoms and Signs Scale in a Cross-Sectional Study // Arthritis Care Res. (Hoboken). — 2015. — № 67(4). — P. 519-528.
9. Neogi T. The epidemiology and impact of pain in osteoarthritis // Osteoarthritis Cartilage. — 2013. — № 21(9). — P. 1145-1153.
10. Ochiai N., Ohtori S., Sasho T. Efficacy of Combination of Meloxicam and Pregabalin for Pain in Knee Osteoarthritis // Yonsei Med. J. — 2013. — № 54(5). — P. 1253-1258.
11. Ohtori S., Orita S., Existance of a Neuropathic Pain Component in Patients with Osteoarthritis of the Knee // Yonsei Med. J. — 2012. — № 53(4). — P. 801-805.
12. Oteo-Álvaro Á1., Ruiz-Ibán M.A. High Prevalence of Neuropathic Pain Features in Patients with Knee Osteoarthritis: A Cross-Sectional Stud // Pain Pract. — 2015. — № 15(7). — P. 618-626.
13. Povoroznyuk V.V., Pryimych U.I. Neuropathic pain component in patients of various age with knee osteoarthritis // 9th Congress of the European Pain Federation EFIC, 2015, Vienna. — P. 396-397.
14. Roubille C., Raynauld J.P. The presence of meniscal lesions is a strong predictor of neuropathic pain in symptomatic knee osteoarthritis: a cross-sectional pilot study // Arthritis Res. Ther. — 2014. — № 16(6). — Р. 507.
15. Soni A., Batra R.N. Neuropathic Features of Joint Pain: a Community-Based Study // Published in final edited form as: Arthritis Rheum. — 2013. — № 65(7). — P. 1942-1949.
16. Wylde V., Hewlett S., Learmonth I.D., Dieppe P. Persistent pain after joint replacement: prevalence, sensory qualities, and postoperative determinants // Pain. — 2011. — № 152(3). — P. 1016.

/116.jpg)
/116_2.jpg)
/117.jpg)