Журнал «Актуальная инфектология» 1 (10) 2016
Особенности течения острых инфекционных заболеваний верхних дыхательных путей в детском возрасте (обзор литературы)
Резюме
Описано особливості етіології та клінічного перебігу гострих респіраторних інфекційних захворювань верхніх дихальних шляхів у дітей порівняно з дорослими, оцінено особливості їх клінічних проявів, диференціальної діагностики, тактики ведення та ускладнень у дитячому віці.
Описаны особенности этиологии и клинического течения острых респираторных инфекционных заболеваний верхних дыхательных путей у детей по сравнению со взрослыми, оценены особенности их клинических проявлений, дифференциальной диагностики, тактики ведения и осложнений в детском возрасте.
The article describes the features of the etiology and clinical course of acute infectious diseases of the upper respiratory tract in children compared with adults, evaluates the peculiarities of their clinical manifestations, differential diagnosis, management and complications in childhood.
Ключевые слова
гострі інфекційні захворювання верхніх дихальних шляхів, діти, етіологія, клінічні прояви.
острые инфекционные заболевания верхних дыхательных путей, дети, этиология, клинические проявления.
acute infectious diseases of the upper respiratory tract, children, etiology, clinical manifestations.
Статтю опубліковано на с. 113-117
Респіраторні інфекції щорічно зумовлюють більше половини всіх випадків гострих захворювань серед дітей [20]. Найчастіше серед цих захворювань — звичайна застуда — гостре респіраторне захворювання (ГРЗ) верхніх дихальних шляхів, переважно вірусної етіології. Будь-які респіраторні мікроорганізми можуть викликати захворювання верхніх дихальних шляхів, що майже не різняться за клінічною симптоматикою (закладеність носа, риніт, відсутність вираженого фарингіту та невисока або відсутня лихоманка) [17]. Діти особливо сприйнятливі до цих захворювань внаслідок обмеженості набутого імунітету проти багатьох збудників, недостатніх гігієнічних навичок та частого тісного контакту з оточенням — хворими або носіями інфекційних збудників [22].
Риновіруси, коронавіруси, респіраторно-синцитіальний вірус (РСВ), віруси грипу, парагрипу, людський метапневмовірус, аденовіруси, ентеровіруси — загалом більше ніж 200 вірусів можуть викликати подібні симптоми. Зрідка (менше ніж у 10 % випадків) ГРЗ спричиняють бактерії, мікоплазми, грибки, найпростіші, може відбутися коінфікування. У дітей ГРЗ трапляються частіше у зв’язку з нетривалістю імунітету після перенесеного захворювання та великою кількістю різних серотипів вірусів [19]. Незважаючи на невелику кількість різних серотипів, повторне інфікування часто спричиняється зараженням РСВ, вірусами парагрипу, людським метапневмовірусом та коронавірусами, проти яких імунітет нетривкий [16]. Велика кількість серотипів вірусів грипу, рино-, адено- та ентеровірусів також є причиною реінфікувань, хоча серотипспецифічний імунітет проти цих збудників здебільшого є тривким (табл. 1). Взаємодія коронавірусів та організму не досліджена глибоко, але багато з них викликають принаймні нетривалий імунний захист. Респіраторні віруси виробляють різні механізми уникнення імунного захисту організму. Віруси грипу змінюють поверхневі антигени та уподібнюються різним серотипам.
/114.jpg)
Загалом риновіруси відповідальні принаймні за 50 % усіх застудних захворювань у дітей і дорослих, насамперед коронавіруси, РСВ, віруси грипу, парагрипу, людський метапневмовірус, аденовіруси, ЕСНО-віруси, віруси Коксакі. На відміну від дорослих в етіологічному спектрі ГРЗ у дитячому віці істотно частіше спостерігаються бокавіруси та Moraxella catarrhalis, а також коінфікування різними вірусами [8].
Деякі віруси зумовлюють характерні клінічні ознаки. Зокрема, РСВ переважно викликає бронхіоліт у дітей до 2 років, вірус грипу — респіраторне захворювання з високою лихоманкою, аденовіруси — фарингокон’юнктивальну лихоманку, віруси парагрипу — круп у дітей раннього віку, ентеровіруси — різні захворювання, зокрема й асептичний менінгіт та герпангіну [13, 20].
ГРЗ спостерігаються цілорічно, але частіше в осінньо-весняний період. У дітей молодшого віку за рік зазвичай констатують 6–7 епізодів ГРЗ, однак у 10–15 % дітей — щонайменше 12 інфекційних захворювань на рік [17]. З кожним роком дорослішання частота захворювань зменшується на 2–3 епізоди [18]. У дитячих виховних закладах у перший рік відвідування діти хворіють удвічі частіше порівняно з тими, які виховуються лише вдома, але з часом ці показники вирівнюються [15].
Перший пік захворюваності в дітей відбувається у віці 6–12 міс., значно зростає захворюваність після початку відвідування дошкільних закладів. Порівняно з дорослими в секретах інфікованих дітей міститься більше вірусів та в дитинстві притаманне триваліше вірусоносійство [21].
Eпідемія ГРЗ зазвичай починається восени, у вересні, з різкого зростання захворюваності на нежить (риновіруси), у жовтні та листопаді домінує вірус парагрипу. Взимку починаються інфекційні спалахи, зумовлені РСВ та коронавірусами. Наприкінці зими домінує грип. Навесні знову починають переважати риновірусні інфекції, аденовірус впродовж усього цього періоду приблизно з однаковою частотою спричиняє респіраторні захворювання, як і людський метапневмовірус (однак існують піки в грудні та лютому). Ентеровірусні ГРЗ здебільшого відмічаються влітку та на початку осені [13].
Приблизну причину захворювання можна встановити, оцінюючи такі чинники, як вік, сезон, попередні захворювання. Наприклад, у віці до 3 років найчастішими та найтяжчими за перебігом є вірусні інфекції, викликані РСВ, вірусом парагрипу. З віком захворювання перебігають із менш вираженими ознаками. Фактори, що підвищують сприйнятливість до ГРЗ: пасивне паління, публічний транспорт, імуносупресія різного генезу, хронічний стрес, муковісцидоз, алергійне запалення, назальний поліпоз, циліарна дискінезія, носійство стрептокока групи А, інтраверсія тощо [10].
Віруси, що викликають ГРЗ, можуть поширюватися дрібними часточками (< 5 мкм у діаметрі), що потрапляють у дихальні шляхи інгаляційним шляхом, великими аерозольними часточками (краплями > 10 мкм в діаметрі), що затримуються на слизових (носа, кон’юнктиви), а також при контакті. Потрапляння РСВ або риновірусів на слизову рота не призводить до інфікування. Небезпечними щодо поширення інфекції є чхання, видування носа, потискання рук, контактне перенесення інфекції з рук на слизову носа та очей. Основні механізми зараження риновірусами та РСВ — контактний (з рук на слизову носа чи кон’юнктиви) або крапельний (через великі аерозольні часточки). Вірус грипу, коронавіруси найлегше поширюються дрібними аерозольними часточками. При ураженні слизової носа віруси грипу та аденовіруси руйнують епітелій, тоді як коронавірус 229Е, риновіруси та РСВ не викликають подібних змін [13, 20].
Риновіруси належать до родини пікорнавірусів, що включає й ентеровіруси. Це РНК-віруси діаметром 15–50 нм. Інактивуються впродовж 3–4 год у середовищі при рівні pH 3. Переважно риновіруси знаходять у назальному секреті. Дуже специфічні вимоги до виділення вірусів обмежують їх ізоляцію. Так, окремі серотипи ростуть лише на культурі людського назального чи трахеального епітелію. Швидких тестів на виявлення антигену риновірусу не існує.
Риновірус інокулюється в слизову носа або кон’юнктиву. У процесі інокуляції віруси долають фізичний, механічний бар’єри, множинні захисні механізми місцевого назофарингеального гуморального та клітинного імунітету, субоптимальний рівень якого, як і хронічне запалення (наприклад, алергійне), спричиняють підвищену сприйнятливість дітей та триваліший перебіг епізодів ГРЗ у них. Реплікація вірусу впродовж 2 днів ушкоджує епітелій та призводить до зростання назальної секреції із підвищеним вмістом білка. Мукоціліарна дисфункція триває впродовж гострої фази хвороби, хоча може відмічатись і впродовж тижнів після одужання. Віремія трапляється рідко. Максимальний синтез інтерферонів спостерігають на 3–5-й день хвороби, специфічні нейтралізуючі антитіла синтезуються максимально на 14–21-й день, секреторні — через 1–2 тижні після них. Вірусне ушкодження назального епітелію асоціюється із гострою запальною відповіддю організму — вивільнюється велика кількість запальних цитокінів (ІЛ-8, -1-бета, -6, брадикінін) та відбувається накопичення запальних клітин у слизовій оболонці. Симптоми хвороби значною мірою визначаються саме цими механізмами [7, 16]. Інфільтрація слизової носа нейтрофілами призводить до зміни кольору носових виділень: збільшення кількості нейтрофілів зумовлює зміну кольору виділень від білого до жовтого, збільшення активності мієлопероксидази та інших ферментів — зелені виділення. Часто у неускладнених випадках у запальний процес залучається слизова навколоносових пазух, однак швидко відбувається і зворотний процес. Транзиторні зміни параназальних синусів констатують комп’ютерною томографією у 80 % пацієнтів із неускладненими ГРЗ [2, 7].
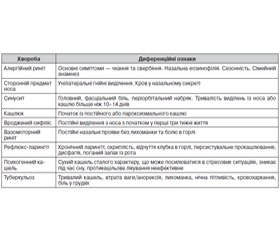
Здебільшого ГРЗ супроводжуються основними клінічними симптомами — виділеннями з носа та назальною обструкцією, водночас прояви системного ушкодження (лихоманка, міалгії) відсутні або незначні. Клінічні симптоми з’являються в середньому через 1–3 дні після інфікування. Перші ознаки — біль або дертя в горлі, після чого приєднуються закладеність носа та ринорея. Зазвичай біль у горлі швидко минає, на 2–3-й день домінуючими є назальні прояви [4]. Утруднене носове дихання зумовлює порушення сну, почуття втоми та дратівливість. Кашель спостерігається при 30 % ГРЗ і з’являється після появи риніту [3]. Віруси грипу, РСВ, аденовіруси частіше за рино- та коронавіруси викликають загальну симптоматику — підвищення температури тощо. У дітей зазвичай застуда триває близько 1 тижня, у 10 % випадків — до 2 тижнів. Фізикальні зміни стосуються лише верхніх дихальних шляхів. Збільшення назальних виділень, зміни кольору та консистенції назального секрету — типові прояви перебігу хвороби, що здебільшого не свідчать про синусит або бактеріальну суперінфекцію. Обстеження порожнини носа виявляє набряклі, еритематозні носові раковини, діагностичне значення такої знахідки низьке [4]. Клінічні прояви ГРЗ верхніх дихальних шляхів у дітей характеризуються особливостями в зіставленні із застудою в дорослих (табл. 2).
Найголовнішим завданням діагностики ГРЗ є диференціальна діагностика із більш серйозними за банальну застуду захворюваннями [12] (табл. 3).
/115.jpg)
Звичайні лабораторні дослідження не є корисними в діагностиці застуди. Мазок з носа на еозинофіли діагностично значущий щодо алергійного риніту. Переважання поліморфноядерних лейкоцитів у секреті з носа — ознака вірусного риніту, що не вказує на бактеріальну суперінфекцію. Вірусні збудники можна визначити вірусологічними методами на культурі клітин (РСВ, віруси грипу, парагрипу, аденовіруси, риновіруси), виявленням антигену (РСВ, віруси грипу, парагрипу, аденовіруси), полімеразною ланцюговою реакцією (рино-, коронавіруси, бокавіруси, людський метапневмовірус) або серологічно (коронавіруси, людський метапневмовірус) [20]. Однак застосування цих методів не рекомендується у випадку звичайного ГРЗ, оскільки етіологічний діагноз необхідний лише за потреби вибору специфічного противірусного лікування. Назофарингеальні бактеріологічні дослідження необхідні, якщо є підозра на групу A Streptococcus, Bordetella pertussis або назальну дифтерію. Виділення інших бактерій здебільшого не свідчить про бактерійну назальну інфекцію, виділені збудники не обов’язково є етіологічним чинником синуситу [14].
Серед ймовірних ускладнень ГРЗ зневоднення відмічається переважно в дітей. У 5–30 % дітей найчастішим ускладненням ГРЗ є середній отит, особливо за умови відвідування дошкільних закладів, тоді як у дорослих це ускладнення спостерігається з частотою до 2 % випадків. Симптоматичне лікування не запобігає розвитку середнього отиту. Залучення слизової приносових пазух до запалення при застуді — один із патогенетичних етапів розвитку хвороби, однак в 0,5–2 % дорослих, хворих на ГРЗ верхніх дихальних шляхів, та в 5–13 % дітей все ж можливим ускладненням є гострий бактерійний синусит [1]. Якщо виділення з носа та кашель тривають довше 10–14 днів або приєднуються інші прояви — лихоманка, лицевий біль або набряк, необхідно запідозрити синусит. Загострення бронхіальної астми нечасте, але потенційно небезпечне ускладнення застуди. Бактерійна пневмонія — рідкісне ускладнення, частіше спостерігаються носова кровотеча, евстахіїт, кон’юнктивіт, фарингіт. Часте необгрунтоване призначення антибіотиків при ГРЗ призводить до зростання антибіотикорезистентності серед патогенних респіраторних бактерій. Антибіотикотерапія показана лише при вторинній бактеріальній інфекції — синуситі або гострому середньому отиті [5]. Здебільшого гострі риносинусити, навіть легкі та середньотяжкі бактерійні, минають без лікування антибіотиками [1, 6]. Персистування проявів риносинуситу без поліпшення впродовж 10 днів і більше, виражені прояви або їх погіршання впродовж 3–4 днів і більше — ймовірне показання до антибіотикотерапії (курсом 5–7 днів для дорослих та 10–14 днів для дітей препаратом першої лінії, наприклад амоксициліном/клавуланатом, дієвим проти найімовірніших патогенів: Streptococcus pneumoniae, H.influenzaе та Moraxella catarrhalis) [1, 2]. Після перенесеного ГРЗ спостерігається суперінфекція нижніх дихальних шляхів Streptococcus pneumoniae, Staphylococcus aureus, H.influenzaе або Streptococcus pyogenes, а менінгококова суперінфекція частіше ускладнює перенесений грип [9]. Кашель після перенесеного ГРЗ може персистувати впродовж 3–8 тижнів, іноді його причиною є синдром «постназальної краплі». За гіпертрофії мигдаликів ГРЗ у дітей може ускладнюватися синдромом сонних апное. Зрідка ГРЗ може ускладнюватись енцефалітом, менінгітом або внутрішньочерепним крововиливом, нечасто відмічаються лімфаденіт, міозит, перикардит, синдром Гієна — Барре, у дитячому віці за умови застосування аспірину може виникати синдром Рейя [13].
Застосування хіміо- або специфічної імунопрофілактики при вірусних ГРЗ, окрім грипу, є рідкісним. Щеплення або хіміопрофілактика грипу ефективні, однак грип спричиняє незначну частку всіх ГРЗ. Застуді найефективніше можна запобігти, розірвавши ланцюг передачі вірусу різними шляхами (носіння захисних масок, часте миття рук, віроцидні засоби для рук тощо) [11].
Список литературы
1. Anon J.B. Antimicrobial treatment guidelines for acute bacterial rhinosinusitis / J.B. Anon, M.R. Jacobs, M.D. Poole et al. // Otolaryngol. Head Neck Surg. — 2004. — Vol. 130, № 6. — P. 794-796.
2. Chow A.W. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults / A.W. Chow, M.S. Benninger, I. Brook et al. // Clin. Infect. Dis. — 2012. — Vol. 54, № 8. — P. 72-112. — doi: 10.1093/cid/cir1043.
3. Irwin R.S. Diagnosis and management of cough executive summary: ACCP evidence-based clinical practice guidelines / R.S. Irwin, M.H. Baumann, D.C. Bolser et al. // Chest. — 2006. — Vol. 129 (1 Suppl.). — P. 1-23. — doi: 10.1378/chest.129.1_suppl.1S.
4. Knight A. The differential diagnosis of rhinorrhea / A. Knight // J. Allergy Clin. Immunol. — 1995. — Vol. 95. — P. 1080-1083.
5. Kenealy Т. Antibiotics for the common cold and acute purulent rhinitis / T. Kenealy, B. Arroll // Cochrane Database Syst. Rev. — 2013. — Vol. 4, 6. — doi:10.1002/14651858.CD000247.pub3.
6. Little P. Delayed antibiotic prescribing strategies for respiratory tract infections in primary care: pragmatic, factorial, randomised controlled trial / P. Little, M. Moore, J. Kelly et al. // BMJ. — 2014. — Vol. 348. — P. 1606. — doi: http://dx.doi.org/10.1136/bmj.g1606.
7. Meltzer E.O. Rhinosinusitis: developing guidance for clinical trials / E.O. Meltzer, D.L. Hamilos, J.A. Hadley et al. // Otolaryngol. Head Neck Surg. — 2006. — Vol. 135. — P. 31-80.
8. Meriluoto M. Association of human bocavirus 1 infection with respiratory disease in childhood follow-up study, Finland / M. Meriluoto, L. Hedman, L. Tanner et al. // Emerg. Infect. Dis. — 2012. — Vol. 18, № 2. — P. 264-271. — doi: 10.3201/eid1802.111293.
9. Murphy T.F. Microbial interactions in the respiratory tract / T.F. Murphy, L.O. Bakaletz, P.R. Smeesters // Pediatr. Infect. Dis. J. — 2009. — Vol. 28 (10 Suppl.). — P. 121-126. — doi: 10.1097/INF.0b013e3181b6d7ec.
10. Pettigrew M.M. Microbial interactions during upper respiratory tract infections / M.M. Pettigrew, J.F. Gent, K. Revai et al. // Emerg. Infect. Dis. — 2008. — Vol. 14, № 10. — P. 1584-1591. — doi: 10.3201/eid1410.080119.
11. Sandora T.J. A randomized, controlled trial of a multifaceted intervention including alcohol-based hand sanitizer and hand-hygiene education to reduce illness transmission in the home / T.J. Sandora, E.M. Taveras, M. Shih et al. // Pediatrics. — 2005. — Vol. 116. — P. 587-594.
12. Schwartz S.R. Clinical practice guideline: hoarseness (dysphonia) / S.R. Schwartz, S.M. Cohen, S.H. Dailey et al. // Otolaryngol. Head Neck Surg. — 2009. — Vol. 141 (3 Suppl 2). — P. 1-31. — doi: 10.1016/j.otohns.2009.06.744.
13. Snellman L. Diagnosis and treatment of respiratory illness in children and adults / L. Snellman, W. Adams, G. Anderson et al. — Bloomington (MN): Institute for Clinical Systems Improvement (ICSI), 2013. — 86 p.
14. Wald E.R. Clinical practice guideline for the diagnosis and management of acute bacterial sinusitis in children aged 1 to 18 years / E.R. Wald, K.E. Applegate, C. Bordley et al. // Pediatrics. — 2013. — Vol. 132, № 1. — P. 262-280.
15. Wald E.R. Upper respiratory tract infections in young children: duration of and frequency of complications / E.R. Wald, N. Guerra, C.Byers // Pediatrics. — 1991. — Vol. 87, № 2. — P. 129-133.
16. Wallace D.V. The diagnosis and management of rhinitis: an updated practice parameter / D.V. Wallace, M.S. Dykewicz, D.I. Bernstein et al. // J. Allergy Clin. Immunol. — 2008. — Vol. 122. — P. 1-84. — doi: 10.1016/j.jaci.2008.06.003.
17. Адаптована клінічна настанова, заснована на доказах. Грип та гострі респіраторні інфекції // Актуальна інфектологія. — 2014. — № 3(4). — С. 123-191.
18. Альбицкий В.Ю. Часто болеющие дети / В.Ю. Альбицкий, И.А. Камаев, М.Л. Огнева. — Нижний Новгород: Изд-во Нижегородской государственной медицинской академии, 2003. — 180 с.
19. Воробьева В.А. Новые подходы в профилактике и лечении острых респираторных вирусных заболеваний у детей / В.А. Воробьева, Е.А. Азова. — Ремедиум Приволжье, 2010. — № 5. — С. 28-29.
20. Острые респираторные заболевания у детей: лечение и профилактика / Научно-практическая программа. Союз педиатров России. — М., 2004. — 73 c.
21. Реабилитация часто болеющих детей: Учеб-метод. пособие / И.В. Василевский. — Минск: БелМАПО, 2006. — 44 с.
22. Романцов М.Г. Часто болеющие дети: современная фармакотерапия: Руководство для врачей / М.Г. Романцов, Ф.И. Ершов. — М.: ГЭОТАР-Медиа, 2006. — 191 c.
1. Anon JB, Jacobs MR, Poole MD. Antimicrobial treatment guidelines for acute bacterial rhinosinusitis. Otolaryngol. Head Neck Surg. 2004.130 (6):794-796.
2. Chow AW, Benninger MS, Brook I. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults.Clin. Infect. Dis. 2012. 54(8):72-112.
3. Irwin RS, Baumann MH, Bolser DC. Diagnosis and management of cough executive summary: ACCP evidence-based clinical practice guidelines. Chest. 2006. 129 (1): 1-23.
4. Knight A. The differential diagnosis of rhinorrhea. Allergy Clin. Immunol. 1995.95:1080-1083.
5. Kenealy Т, Arroll B. Antibiotics for the common cold and acute purulent rhinitis. Cochrane Database Syst. Rev. 2013.4(6):pub3.
6. Little P, Moore M, Kelly J. Delayed antibiotic prescribing strategies for respiratory tract infections in primary care: pragmatic, factorial, randomised controlled trial. BMJ. 2014.348:1606.
7. Meltzer EO, Hamilos DL, Hadley JA. Rhinosinusitis: developing guidance for clinical trials. Otolaryngol. Head Neck Surg. 2006.135:31–80.
8. Meriluoto M, Hedman L, Tanner L. Association of human bocavirus 1 infection with respiratory disease in childhood follow-up study, Finland. Emerg. Infect. Dis. 2012.18(2):264-271.
9. Murphy TF, Bakaletz LO, Smeesters PR. Microbial interactions in the respiratory tract. Pediatr. Infect. Dis. J.2009.28(10):121-126.
10. Pettigrew MM, Gent JF, Revai K. Microbial interactions during upper respiratory tract infections. Emerg. Infect. Dis. 2008.14(10):1584-1591.
11. Sandora TJ, Taveras EM, Shih M. A randomized, controlled trial of a multifaceted intervention including alcohol-based hand sanitizer and hand-hygiene education to reduce illness transmission in the home. Pediatrics. 2005.116:587-594.
12. Schwartz SR, Cohen SM, Dailey SH. Clinical practice guideline: hoarseness (dysphonia). Otolaryngol. Head Neck Surg. 2009.141(3):1-31.
13. Snellman L, Adams W, Anderson G. Diagnosis and treatment of respiratory illness in children and adults. Bloomington (MN) Institute for Clinical Systems Improvement (ICSI). 2013:86.
14. Wald ER, Applegate KE, Bordley C. Clinical practice guideline for the diagnosis and management of acute bacterial sinusitis in children aged 1 to 18 years. Pediatrics. 2013. 132(1): 262-280.
15. Wald ER, Guerra N, Byers C. Upper respiratory tract infections in young children: duration of and frequency of complications. Pediatrics. – 1991.87(2):129-133.
16. Wallace DV, Dykewicz MS, Bernstein DI. The diagnosis and management of rhinitis: an updated practice parameter. J. Allergy Clin. Immunol. 2008. 122.(1):84.
17. [Adapted clinical guidelines, based on evidence based medicine. Influenza and acute respiratory infections]. Aktual`na infektologiya. 2014:3(4).123-191. Ukrainian.
18. Albitskiy VYu, Kamaev IA, Ogneva ML. Chasto boleyuschie deti [Children with frequent inllnesses]. Nizhniy Novgorod: Nizhegorodskoy gosudarstvennoy meditsinskoy akademii; 2003. 180 р. Russian.
19. VorobevaVA, Azova EA. [New approaches to prevention and treatment of the acute respiratory viral diseases in children]. Remedium Privolzhe. 2010:5.28-29. Russian.
20. Ostryie respiratornyie zabolevaniya u detey: lechenie i profilaktika / Nauchno-prakticheskaya programma. Soyuz pediatrov Rossii [Acute respiratory diseases in children: treatment and prevetion. Scientific-practical programme. Union of pediatricians of Russia]. M; 2004. 73 р. Russian.
21. Vasilevskiy IV. Reabilitatsiya chasto boleyuschih detey [Rehabilitation of the frequently ill children]. Minsk: ucheb-metod posobie BelMAPO; 2006. 44 р. Byelorussia.
22. Romantsov MG, Ershov FI. Chasto boleyuschie deti: sovremennaya farmakoterapiya. Rukovodstvo dlya vrachej [Children with frequent inllnesses: modern pharmacotherapy. Guide for doctors ]. Moskva: Izdatelskaya gruppa GEOTAR-Media; 2006. 191 р. Russian.

/114.jpg)
/115.jpg)