Журнал «Актуальная инфектология» 4 (9) 2015
Вернуться к номеру
Сравнительная оценка эффективности и переносимости химиотерапии у больных химиорезистентным туберкулезом легких с применением в комплексном лечении териза и циклосерина
Авторы: Разнатовская Е.Н. - Запорожский государственный медицинский университет; Худяков Г.В. - Софиевская исправительная колония управления Государственной пенитенциарной службы Украины
в Запорожской области (№ 55); Макарович А.Г. - Запорожский областной противотуберкулезный
клинический диспансер
Рубрики: Инфекционные заболевания
Разделы: Клинические исследования
Версия для печати
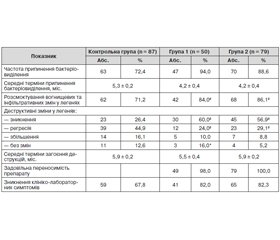
Актуальність. Підвищення ефективності лікування хворих на хіміорезистентний туберкульоз легень. Мета дослідження — порівняти ефективність і переносимість хіміотерапії у хворих на хіміорезистентний туберкульоз легень із застосуванням у комплексному лікуванні теризу та циклосерину в інтенсивну фазу лікування. Матеріали та методи. Хворі на хіміорезистентний туберкульоз легень були розподілені на 3 групи. Групу 1 становили 50 хворих, яким застосовували циклосерин. До групи 2 увійшли 79 хворих, яким застосовували териз. У контрольній групі було 87 хворих, яким застосовували такі ж режими хіміотерапії без циклосерину та теризу. Результати. Вірогідної різниці в ефективності лікування хворих на хіміорезистентний туберкульоз легень між режимами хіміотерапії з включенням у комплексне лікування протитуберкульозних препаратів циклосерину та теризу не встановлено. Застосування у комплексному лікуванні протитуберкульозних препаратів циклосеріну та теризу в інтенсивну фазу дозволило підвищити ефективність лікування на 21,6 і 16,2 % відповідно. Висновок. Протитуберкульозні препарати циклосерин і териз у комплексному лікуванні хворих на хіміорезистентний туберкульоз легень є клінічно ефективними та задовільно переносимими препаратами, що вказує на обґрунтованість їх включення у режими хіміотерапії.
Актуальность. Повышение эффективности лечения больных химиорезистентным туберкулезом легких. Цель исследования — сравнить эффективность и переносимость химиотерапии у больных химиорезистентным туберкулезом легких с применением в комплексном лечении териза и циклосерина в интенсивную фазу лечения. Материалы и методы. Больные химиорезистентным туберкулезом легких были разделены на 3 группы. Группу 1 составили 50 больных, которым применяли циклосерин. В группу 2 вошли 79 больных, которым применяли териз. В контрольной группе были 87 больных, которым применяли такие же режимы химиотерапии без циклосерина и териза. Результаты. Достоверной разницы в эффективности лечения больных химиорезистентным туберкулезом легких между режимами химиотерапии с включением в комплексное лечение противотуберкулезных препаратов циклосерина и териза не установлено. Применение в комплексном лечении противотуберкулезных препаратов циклосерина и териза в интенсивную фазу позволило повысить эффективность лечения на 21,6 и 16,2 % соответственно. Вывод. Противотуберкулезные препараты циклосерин и териз в комплексном лечении больных химиорезистентным туберкулезом легких являются клинически эффективными и удовлетворительно переносимыми препаратами, что указывает на обоснованность их включения в режимы химиотерапии.
Introduction. Improving the efficiency of treatment of patients with drug-resistant pulmonary tuberculosis. Objective — to compare the efficacy and tolerability of chemotherapy in patients with drug-resistant pulmonary tuberculosis using terizidone and cycloserine in the intensive phase of comprehensive treatment. Materials and methods. Patients with drug-resistant pulmonary tuberculosis were divided into 3 groups. The first group consisted of 50 patients who received cycloserine. The second group included 79 patients who were treated with terizidone. The control group consisted of 87 patients in whom we applied the same chemotherapy regimens without the use of cycloserine and terizidone. Results. There was no significant difference in the effectiveness of treatment of patients with drug-resistant pulmonary tuberculosis between the chemotherapy regimens with inclusion in the combined treatment of tuberculosis drugs cycloserine and terizidone. Application of tuberculosis drugs cycloserine and terizidone in the intensive phase of comprehensive treatment increased the efficiency by 21.6 and 16.2 %, respectively. Conclusion. Tuberculosis drugs cycloserine and terizidone in the combination therapy of patients with drug-resistant pulmonary tuberculosis are clinically effective and well-tolerable, indicating the validity of their inclusion in chemotherapy regimens.
хіміорезистентний туберкульоз легень, комплексне лікування, териз, циклосерин.
химиорезистентный туберкулез легких, комплексное лечение, териз, циклосерин.
drug-resistant pulmonary tuberculosis, comprehensive treatment, terizidone, cycloserine.
Статтю опубліковано на с. 66-69
Вступ
Матеріали та методи
Результати
Обговорення
Висновки
1. Бялик Й.Б. Резерви покращання результатів поліхіміо–терапії у хворих з раніш неефективно лікованим і хронічним мультирезистентним туберкульозом легень / Й.Б. Бялик, С.О. Черенько, В.М. Петренко [та ін.] // Український пульмонологічний журнал. — 2010. — № 1. — С. 43-46.
2. Фещенко Ю.І. Організація контролю за хіміорезистентним туберкульозом. Виробниче видання / Ю.І. Фещенко, В.М. Мельник. — К.: Здоров’я, 2013. — 704 с.
3. Черенько C.О. Проблема хіміорезистентного туберкульозу / С.О. Черенько. — Режим доступу: http://www.ifp.kiev.ua/doc/people/tubrezist.htm
4. Мишин В.Ю. Особенности течения процесса и эффективность лечения больных туберкулезом легких, выделяющих микобактерии туберкулеза с обширной лекарственной устойчивостью к противотуберкулезным препаратам / В.Ю. Мишин, О.Г. Комисарова, В.И. Чуканов, А.С. Кононец // Проблемы туберкулеза. — 2009. — № 2. — С. 50-52.
5. Україна. МОЗ. Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги дорослим «Туберкульоз». Наказ МОЗ України від 04.09.2014 р. № 620. — 139 с.
6. Скакун М.Н. Фармакологія: підручник / М.Н. Скакун, К.А. Посохова. — Тернопіль: Укрмедкнига, 2003. — 740 с.
1. Byaly`k J, Cheren`ko S, Petrenko V, Cy`gankova L, Ly`tvy`nenko N, Pogrebna M, Davy`denko V. Provisions to improve the results of chemotherapy in patients with prior treatment failure and chronic pulmonary MDR TB. Ukrayins`ky`j pul`monologichny`j zhurnal 2010;1:43–46.
2. Feshhenko Yu, Mel`ny`k V. Organization of control of drug-resistant tuberculosis. Рroduction edition. K Zdorov'ya 2013: 704.
3. Cheren`ko S. The problem of resistant tuberculosis. Rezhy`m dostupa: http://www.ifp.kiev.ua/doc/people/tubrezist.htm.
4. My`shy`n V, Komy`sarova O, Chukanov V, Kononecz A. Features techenyya process and еfficiency of treatment of patients pulmonary tuberculosis, mycobacterium tuberculosis with extensive drug resistance to anti-TB drugs. Problemы tuberkuleza 2009;2:50–52.
5. Ukrayina. MOZ. Standardized clinical protocol of primary, secondary (specialized) and tertiary (highly specialized) medical care for adults "Tuberculosis". Nakaz MOZ Ukrayiny` vid 04.09.2014;620:139.
6. Skakun M, Posoxova K. Farmakology: textbook. Ukrmedkny`ga: Ternopol` 2003:740.

/67.jpg)