Журнал «Травма» Том 14, №1, 2013
Вернуться к номеру
Лікування остеопорозу у контексті профілактики переломів: впровадження даних доказової медицини в клінічну практику. У ракурсі — ібандронова кислота
Авторы: ГОЛОВАЧ І.Ю., доктор медичних наук, професор, Клінічна лікарня «Феофанія» ДУС, м. Київ
Рубрики: Ревматология, Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
У статті наведені узагальнюючі дані про ефективність бісфосфонатів у лікуванні остеопорозу. Натепер бісфосфонати зараховуються до найбільш потужних модуляторів кісткового метаболізму і є золотим стандартом у лікуванні й профілактиці остеопорозу. Доказова медицина висуває чимало вимог до препаратів для лікування остеопорозу. Насамперед вони повинні вірогідно попереджати виникнення вертебральних і невертебральних переломів кісток. Ці препарати повинні позитивно впливати на кістковий метаболізм і збільшувати приріст мінеральної щільності кістки. Важливою є тривалість дослідження прийому бісфосфонатів. Доказову силу мають дослідження, тривалість яких перевищувала 3–5 років. У статті проаналізовані результати рандомізованих клінічних досліджень ібандронової кислоти з позиції попередження вертебральних і невертебральних переломів кісток. Так, у рандомізованому клінічному дослідженні BONE продемонстрована здатність ібандронату знижувати ризик виникнення переломів хребта на 62 %. Ібандронат у численних клінічних дослідженнях виявив високу ефективність у попередженні переломів кісток, підвищенні мінеральної щільності кісток поперекового відділу хребта й стегнової кістки. Препарат має гарний профіль безпеки, а також високу прихильність пацієнтів до тривалого лікування завдяки таблетованій формі 150 мг, яку необхідно приймати 1 раз на місяць.
В статье приведены обобщающие данные об эффективности бисфосфонатов в лечении остеопороза. В данное время бисфосфонаты относятся к наиболее мощным модуляторам костного метаболизма и являются золотым стандартом в лечении и профилактике остеопороза. Доказательная медицина выдвигает много требований к препаратам для лечения остеопороза. Прежде всего они должны достоверно предупреждать возникновение вертебральных и невертебральных переломов костей. Эти препараты также должны положительно влиять на костный метаболизм и увеличивать прирост минеральной плотности кости. Важной является длительность исследования приема бисфосфонатов. Доказательную силу имеют исследования, длительность которых превышала 3–5 лет. В статье проанализированы результаты рандомизированных клинических исследований ибандроновой кислоты с позиции предупреждения вертебральных и невертебральных переломов костей. Так, в рандомизированном клиническом испытании BONE продемонстрирована способность ибандроната снижать риск возникновения переломов позвоночника на 62 %. Ибандронат во многочисленных клинических исследованиях показал высокую эффективность в предупреждении переломов костей, повышении минеральной плотности костей поясничного отдела позвоночника и бедренной кости. Препарат имеет хороший профиль безопасности, а также высокую приверженность пациентов к длительному лечению благодаря таблетированной форме 150 мг, которую необходимо принимать 1 раз в месяц.
The article presents the aggregate data about the effectiveness of bisphosphonates in the treatment of osteoporosis. At present, bisphosphonates are most potent modulators of bone metabolism and is the gold standard in treating and preventing osteoporosis. Evidence-based medicine puts a lot of requirements for drugs to treat osteoporosis. First of all, they must reliably prevent the occurrence of vertebral and non-vertebral fractures. These drugs also have a positive influence on bone metabolism and increase the growth of bone mineral density. Duration of the study on bisphosphonates intake is important. Studies duration of which exceeds 3–5 years have probative value. The article analyzed the results of randomized clinical studies of ibandronic acid from the standpoint of vertebral and non-vertebral fractures prevention. So, in BONE randomized clinical trial demonstrated ability of ibandronate in reducing the risk of vertebral fractures by 62 %. Ibandronate in numerous clinical studies have shown high efficacy in preventing bone fractures, increasing bone mineral density of lumbar spine and femur. The drug has a good safety profile, patients has high compliance to long-term treatment due to tablet form of 150 mg to be taken 1 time per month.
остеопороз, переломи кісток, мінеральна щільність кістки, доказова медицина, ібандронат.
остеопороз, переломы костей, минеральная плотность кости, доказательная медицина, ибандронат.
osteoporosis, bone fractures, bone mineral density, evidence-based medicine, ibandronate.
Остеопороз називають епідемією XXI століття, що зумовлено його високою поширеністю, яка неухильно зростає [2, 6]. Епідеміологічні дослідження, проведені в Європі, продемонстрували, що серед осіб віком понад 50 років остеопороз виявляється у кожної третьої жінки і кожного п’ятого чоловіка. Немає жодної раси, нації, етнічної групи або країни, в якій би не зустрічався остеопороз [24]. За результатами дослідження В.В. Поворознюка, в Україні остеопороз в осіб віком 50–59 років виявляється у 13 % жінок, 60–69 років — у 25 %, 70–79 років — у 50 %, старше 80 років — у 53 % [6]. На сьогодні актуальність проблеми остеопорозу не викликає сумнівів у зв’язку з високою поширеністю, тяжкими медичними і соціальноекономічними наслідками, зумовленими виникненням переломів кісток [2, 25]. Лікування остеопорозу є складним завданням. З одного боку, це зумовлено багатофакторністю його патогенезу та прогресуючим перебігом, з іншого — прихованим початком та розгортанням повної клінічної картини лише за появи ускладнень — деформацій скелета, постійного больового синдрому, переломів. Найважливіші цілі при лікуванні остеопорозу:
— профілактика переломів кісток;
— стабілізація чи збільшення кісткової маси;
— зменшення вираженості деформацій скелета і переломів кісток;
— максимальне покращення фізикальних функцій організму і якості життя.
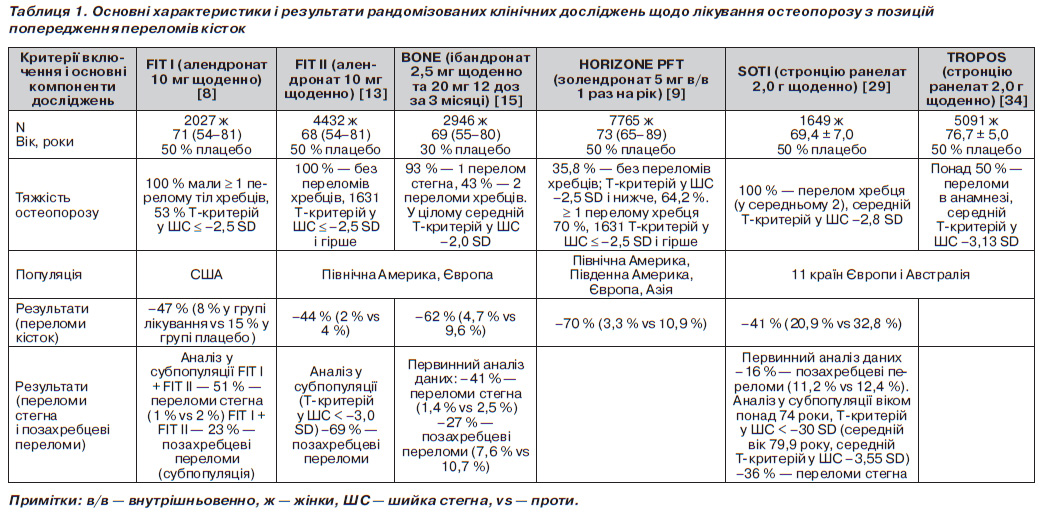
Внаслідок актуальності проблеми остеопорозу за останні роки створено багато нових препаратів і лікарських форм, що дозволяють ефективно загальмувати прогресуючу втрату кісткової маси, відновити рівновагу процесів ремоделювання кістки, а також, що є найважливішим, попередити розвиток переломів кісток. Водночас до нових протиостеопоротичних препаратів висуваються жорсткі вимоги, необхідні для їх реєстрації у контролюючих організаціях (FDA, СРМР). Поперше, препарат повинен продемонструвати свою ефективність щодо вертебральних і позавертебральних переломів у багатоцентрових подвійних сліпих плацебоконтрольованих дослідженнях. Для позахребцевих переломів має бути проведена оцінка як переломів проксимального відділу стегнової кістки, так і переломів інших великих кісток (дистального відділу передпліччя, проксимального відділу плечової кістки, кісток таза, ребер, великої гомілкової кістки тощо). Подруге, досліджувана популяція повинна складатися із жінок у постменопаузальному періоді з високим ризиком остеопоротичних переломів, що ґрунтується на відомих чинниках ризику: вік понад 65 років, низька мінеральна щільність кістки (МЩК), попередні переломи кісток, високий кістковий метаболізм, родинна історія переломів стегна, низький індекс маси тіла, тютюнопаління, зловживання алкоголем. Подібна комбінація факторів може призводити до підвищення 10річної вірогідності переломів кісток у жінок незалежно від тривалості періоду постменопаузи [26]. Потретє, стартова тривалість досліджень має бути не менше 3 років, а тривалість для доведення безпечності препарату і кісткової безпечності — сягати мінімум 5 років. Окрім цього, використання даних щодо зростання МЩК і нормалізації маркерів кісткового обміну замість даних про зниження ризику переломів є недостатнім для реєстрації нового препарату та його широкого використання в клінічній практиці.
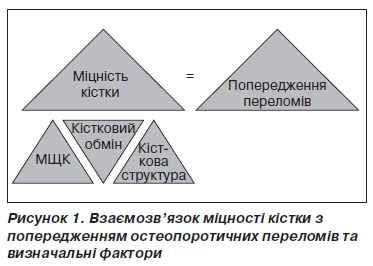
Отже, кінцевою метою фармакотерапії остеопорозу є такий вплив на кісткову тканину, який призводив би до підвищення її міцності і як наслідок — до попередження (або зниження) виникнення переломів кісток [1]. Взаємозв’язок міцності кістки і виникнення переломів кісток та факторів, що визначають міцність кістки, схематично подано на рис. 1.
Певні труднощі виникають при оцінці впливу фармакотерапії на переломи різної локалізації. Адже добре відомо, що компресійні переломи хребців виникають на 10–15–20 років раніше за переломи проксимального відділу стегнової кістки. Хребцеві переломи найчастіше є наслідком постменопаузального остеопорозу, патогенез якого пов’язаний із високим резорбційним потенціалом кістки і високим рівнем кісткового метаболізму. Переломи стегнової кістки, ребер, кісток передпліччя, плеча є патогномонічним клінічним проявом інволюційного остеопорозу, який характеризується низьким кістковим обміном і пригніченням насамперед остеосинтетичних процесів. Тому «ідеальний» протиостеопоротичний препарат повинен попереджувати розвиток як хребцевих, так і позахребцевих переломів. Водночас надзвичайно важливим є попередження виникнення першого хребцевого перелому кісток і сповільнення прогресуючої втрати кісткової маси, оскільки перший остеопоротичний перелом удвічі збільшує ризик виникнення наступного перелому, другий перелом у 5 разів збільшує ризик третього перелому — так запускається «каскад» переломів [24, 25]. Хребцеві переломи, як правило, трапляються раніше за будьякі інші остеопоротичні переломи і постають однією з найчастіших причин інвалідності пацієнток, пов’язаної з остеопорозом: кумулятивний ризик як мінімум одного клінічного (маніфестного) хребцевого перелому для жінок європеоїдної раси протягом усього життя становить 16 % [27]. Виражений біль у спині, кіфоз, зменшення зросту, зумовлені переломами хребців, призводять до інвалідності, заниженої самооцінки, дисморфофобії, депресії та зниження якості життя в цілому [14, 21]. Оскільки більш тяжкі переломи в майбутньому безпосередньо пов’язані з першим хребцевим переломом, його профілактика могла б позитивно вплинути на якість життя пацієнток і ресурси охорони здоров’я [28].
У даний час зареєстровано численні лікарські препарати для лікування остеопорозу з доведеною ефективністю. Більшість засобів відрізняються антирезорбтивним впливом на кістку. Проте вибір препарату в конкретній ситуації визначається статтю, варіантом остеопорозу (постменопаузальний, сенільний, вторинний, остеопороз у чоловіків), його тяжкістю (наявність переломів в анамнезі, супутні захворювання), преференційним шляхом уведення та іншими факторами [1].
В останні роки суттєво збільшилася зацікавленість бісфосфонатами (БФ) в лікуванні остеопорозу і попередженні переломів [5, 20]. Усі представники даної групи можуть істотно сповільнювати інтенсивність резорбтивних процесів у кістці, впливаючи на кісткове ремоделювання, збільшуючи мінеральну щільність і покращуючи прогноз щодо переломів. Лікування сприяє збереженню трабекул і зниженню механічного стресу. Вважається, що підвищення МЩК хребта на 6 % чи стегнової кістки на 3 % знижує ризик переломів кісток приблизно на 39 %, а позахребцевих переломів — на 46 % [23].
БФ належать до дифосфонових кислот і є синтетичними аналогами пірофосфатів, а їх структурна подібність до гідроксіапатиту кістки робить їх стійкими до хімічного і ферментативного гідролізу та здатними адсорбуватися на поверхні гідроксіапатитних кристалів [37].
Варіанти будови молекули БФ зумовлюють їх різну активність, тропність до кістки, а відтак — різну клінічну ефективність щодо попередження переломів кісток [10]. На показниках тропності до кристалів гідроксіапатиту та силі блокади ферментів мевалонового шляху ґрунтується і сучасна класифікація БФ, що поділяє їх на декілька поколінь [4].
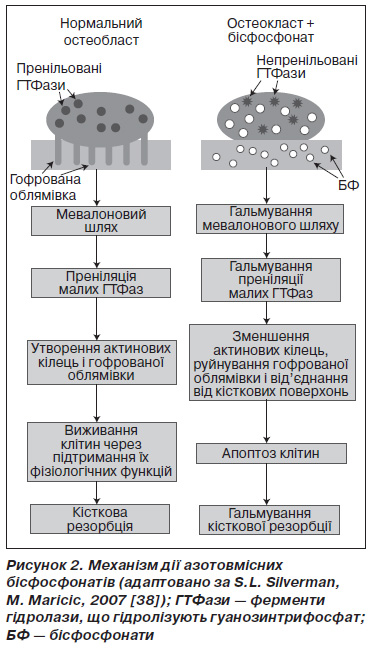
Перше покоління БФ — етидронат, клодронат і тилудронат — не містять у своїй структурі атомів азоту. Ці сполуки метаболізуються внутрішньоклітинно остеокластами до цитотоксичних аналогів аденозинтрифосфату. Азотовмісні БФ — алендронат, ризедронат, ібандронат, памідронат, золедронат — формують ІІ і ІІІ покоління БФ; вони мають більш виражену антирезорбтивну активність за рахунок індукції апоптозу шляхом гальмування біосинтезу холестерину і його попередника мевалонату остеокластами, необхідного для підтримання цитоархітектоніки і життєдіяльності остеокластів [4, 18]. Механізм дії азотовмісних БФ шляхом гальмування процесу преніляції (структурної модифікації) білкових молекул наочно наведений на рис. 2.
У численних рандомізованих клінічних дослідженнях продемонстровано, що прийом пероральних БФ супроводжується клінічно значущим зниженням ризику переломів хребців і позахребцевих локалізацій, і на даний час БФ є золотим стандартом і препаратами першої лінії в лікуванні постменопаузального остеопорозу. БФ зареєстровані для профілактики і лікування постменопаузального, глюкокортикоїдіндукованого остеопорозу, остеопорозу у чоловіків, хвороби Педжета та кісткових метастазів [2, 38].
Одним із препаратів нової генерації є ібандронова кислота (Бонвіва®). Це потужний азотовмісний БФ, що відрізняється унікальною будовою, яка дозволила поєднати високу афінність до кісткової тканини з потужним антирезорбтивним потенціалом [3, 6, 32]. Оптимальне поєднання фармакологічних особливостей забезпечує підтримання ефективності протягом одного місяця:
— спорідненість до кісткової тканини (швидкість і ступінь, із яким БФ утримується на поверхні кістки);
— зв’язування (сила зв’язку між БФ і поверхнею кістки);
— особливості вивільнення з поверхні кістки.
У лютому 2004 року ібандронат був схвалений Європейською комісією для щоденного призначення з метою профілактики і лікування постменопаузального остеопорозу. У травні 2003 року FDA затвердило одноразову щоденну форму ібандронату. Крім того, у Європі цей препарат використовується для лікування ускладнень з боку кісткової тканини, пов’язаних із раковим процесом. Дія препарату вивчалася в клінічних випробуваннях за участі близько 9 тисяч пацієнтів.
На сьогодні опубліковано низку досліджень щодо ефективності ібандронату при остеопорозі: BONE [15], MOPS [35], MOBILE [30].
У дослідження BONE було включено 2946 жінок із Ткритерієм від –2,0 SD до –5,0 SD та 1–4 переломами тіл хребців. Було сформовано дві гілки дослідження: одна група жінок отримувала 2,5 мг ібандронату щоденно, друга група — 20 мг ібандронату через день. При щоденному прийомі виявлено зниження ризику нових переломів хребців на 62 % за 3 роки, а клінічних переломів — на 46 %. У пацієнток групи плацебо впродовж дослідження вірогідно частіше виникали нові остеопоротичні переломи (рис. 3).
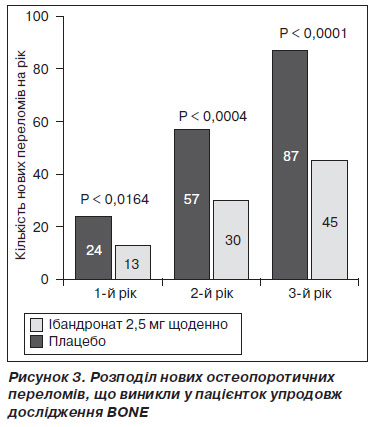
Водночас не було встановлено вірогідної різниці у частоті позахребцевих переломів у популяції пацієнток. Однак аналіз, проведений у субпопуляції жінок із показниками МЩК шийки стегна < –5,0 SD, продемонстрував зниження ризику позахребцевих переломів на 69 %. Інтермітуючий режим прийому препарату знизив ризик хребцевих переломів кісток на 50 % через 3 роки лікування, клінічних переломів — на 48 %. Відзначено також істотний приріст МЩК у всіх відділах скелета порівняно з плацебо. При аналізі динаміки МЩК через 3 роки було відзначено зростання щодо вихідних показників у поперековому відділі хребта на 6,5 % у групі щоденного прийому та на 5,7 % — у групі інтермітуючого прийому ібандронату порівняно з 1,3 % у групі плацебо (p < 0,0001). У ділянці стегна загальний показник МЩК збільшився на 3,4 і 2,9 % відповідно, при цьому у групі плацебо мало місце зниження МЩК на 0,7 % (p < 0,0001). Аналогічні результати отримані в ділянці шийки стегна: підвищення МЩК у групах лікування на 2,8 і 2,4 % відповідно і зниження на 0,6 % у групі плацебо (p < 0,0001). У групі щоденного перорального прийому ібандронату в рамках дослідження BONE спостерігалося швидке і вірогідне зниження показників біохімічних маркерів кісткового метаболізму. Зниження вихідних рівнів наприкінці дослідження становило 65,3 % (p < 0,0001 порівняно з плацебо) за рівнем СТх сечі (Стермінальний телопептид, продукт деградації колагену І типу) та 68,3 % (p < 0,0001 порівняно з плацебо) за рівнем остеокальцину в сироватці крові. Подібні результати були отримані також у групі інтермітуючого лікування ібандронатом.
У рамках дослідження BONE проводилися гістологічні й гістоморфометричні аналізи на основі даних біопсій у підгрупах пацієнток, які брали участь у програмі з оцінки впливу інтермітуючого і щоденного прийому ібандронату на мікроархітектоніку кісткової тканини. Ці дослідження асоціювалися з формуванням нової кістки без ознак порушення мінералізації кісткового матриксу, при цьому відзначалося покращення її мікроархітектоніки [32].
Дані, отримані під час дослідження BONE, демонструють, що щоденний пероральний прийом ібандронату вірогідно і стійко знижує відносний ризик хребцевих переломів уже через 1 рік від початку лікування. Цей ефект у подальшому зберігався протягом усього періоду дослідження, що підкреслювало відсутність зниження ефекту ібандронату щодо профілактики переломів упродовж тривалого лікування, що є надзвичайно важливим у реальній клінічній практиці. Щоденний пероральний прийом ібандронату стійко знижував ризик середньотяжких і тяжких переломів хребців на 59 % після 1 року (р = 0,0164), 2 років (р = 0,0004) і 3 років (р < 0,0001) безперервного лікування [11].
Для практичного лікаря важливо розрізняти первинний аналіз даних і аналіз у субпопуляції, що має значно меншу цінність і більшу вірогідність похибки. Крім того, необхідно розуміти, серед якої популяції отримані результати дослідження. Особливості вибірки і результати ключових досліджень препаратів для лікування остеопорозу у порівняльному аспекті наведені в табл. 1.
Важливо зазначити, що зниження відносного ризику переломів при інтермітуючому прийомі ібандронату було еквівалентним такому при щоденному прийомі. Отже, отримані дані доводять концепцію можливості перорального прийому БФ рідше ніж один раз на добу або навіть щотижнево.
Добре відомо, що ефективність лікування будьякого хронічного захворювання залежить від наполегливого виконання пацієнтом рекомендацій лікаря і ретельного прийому препаратів. На жаль, терапія хронічного, здебільшого безсимптомного перебігу постменопаузального остеопорозу характеризується таким самим низьким рівнем виконання призначень лікаря, як і при інших хронічних захворюваннях. За визначенням Всесвітньої організації охорони здоров’я низька прихильність до лікування є «світовою проблемою величезного значення». Реалії життя доводять, що ситуація з остеопорозом є критичною. За існуючими даними, лише 31–58 % пацієнток продовжують щоденний прийом БФ через рік після початку терапії [12]. Незручності, пов’язані з дотриманням рекомендацій (утримання від сніданку, необхідність знаходження у вертикальному положенні певний час після прийому таблетки, відсутність швидкого клінічного ефекту, загроза розвитку побічних ефектів з боку травного каналу, насамперед стравоходу), ще більшою мірою знижують прихильність хворих до терапії хронічного безсимптомного чи малосимптомного захворювання. А саме в лікуванні остеопорозу величезне значення має прихильність пацієнтів до лікування! Головні переваги найновіших БФ (ібандронат, ризедронат, памідронат, золедронат) полягають у можливості інтермітуючого перорального і парентерального введення, що є раціональним як з медичних позицій, так і за фармакоекономічними показниками.
Першим дослідженням, що вивчало можливість перорального прийому ібандронату 1 раз на місяць при постменопаузальному остеопорозі, було MOPS (Monthly Oral Pilot Study) [35] — рандомізоване подвійне сліпе плацебоконтрольоване дослідження. Досліджувалися зміни показників кісткової резорбції під впливом прийому ібандронату 150 мг 1 раз на місяць у жінок у постменопаузальний період. Первинна кінцева точка дієвості являла собою медіану відносних змін вихідних рівнів сироваткового СТх і СТх сечі на 91й день, тобто через 30 днів після останнього прийому препарату. Пероральний прийом ібандронової кислоти 1 раз на місяць ефективно пригнічував кісткову резорбцію, що було підтверджено, зокрема, вірогідним і значущим зниженням маркерів кісткової резорбції. Порівняно з вихідним рівнем досліджуваних маркерів у групах лікування, які отримували 100 мг і 150 мг ібандронату, СТх сироватки крові знизився на 40,7 і 56,7 %; СТх сечі — на 34,6 і 54,1 % відповідно (p < 0,001 порівняно з плацебо). Демонстрація позитивного і вагомого впливу місячної дози 150 мг ібандронату на показники кісткової резорбції ініціювала подальше широкомасштабне дослідження MOBILE (Monthly Oral iBandronate in Ladies) [30].
У дослідженні MOBILE первинною кінцевою точкою при оцінці ефективності були зміни показників МЩК поперекових хребців через 1 рік лікування порівняно з вихідними даними. Вторинні кінцеві точки дієвості включали динаміку МЩК поперекових хребців через 2 роки, МЩК проксимального відділу стегнової кістки через 1 і 2 роки терапії, зміни маркерів кісткового обміну (СТх сироватки крові) через 1 і 2 роки. Через 1 рік було відзначено підвищення МЩК поперекового відділу хребта щодо початкового рівня на 4,3 % при прийомі 50/50 мг ібандронату, на 4,1 % — при прийомі 100 мг, на 4,9 % — при щомісячному прийомі 150 мг ібандронату, на 3,9 % — при щоденному прийомі 2,5 мг препарату. Отже, найбільш ефективним виявився щомісячний прийом 150 мг ібандронату. Вірогідне підвищення МЩК, встановлене через 1 рік терапії, було підтверджене також при аналізі дворічних результатів. Приріст МЩК поперекових хребців становив 5,3; 5,6 та 6,6 % при прийомі 50/50, 100 та 150 мг ібандронату та 5,0 % — при щоденному прийомі 2,5 мг. Таким чином, у дослідженні були продемонстровані переваги дози 150 мг ібандронату 1 раз на місяць порівняно з дозою 2,5 мг 1 раз на день. У березні 2005 року FDA схвалило застосування 150 мг ібандронату 1 раз на місяць для профілактики і лікування постменопаузального остеопорозу.
На сьогодні існує 4 основні дослідження ібандронату щодо оцінки ефективності різних доз у профілактиці переломів і рівня річної кумулятивної дози у жінок із постменопаузальним остеопорозом — BONE, MOBILE, DIVA (Dosing IntraVenous Administration) і IV Dose Fracture Study [15, 16, 30, 31, 35, 36]. Дослідження BONE та IV Dose Fracture Study були контрольованими і тривали 3 роки. У дослідженнях MOBILE та DIVA протягом 2 років оцінювали МЩК, а частота переломів була вторинною кінцевою точкою.
Можливість використання ібандронату для лікування постменопаузального остеопорозу у вигляді внутрішньовенних ін’єкцій була досліджена в кількох програмах. Останньою з них стало дворічне дослідження DIVA [16], що продемонструвало порівнянність впливу ібандронату на МЩК і кісткові маркери при різних способах уведення: внутрішньовенно (в/в) 2 мг кожні 2 місяці, в/в 3 мг кожні 3 місяці порівняно з 2,5 мг щоденно перорально. Через 1 рік МЩК поперекового відділу хребта зросла у групі щоденного прийому 2,5 мг ібандронату на 3,8 %, при в/в уведенні 2 мг кожні 2 місяці — на 5,1 % та на 4,8 % при в/в уведенні щоквартально 3 мг ібандронату. Загалом в/в уведення ібандронату 1 раз на 2 чи 3 місяці продемонструвало принаймні не гірші показники впливу на МЩК і маркери резорбції, ніж щоденний прийом препарату.
Результати метааналізу 2 рандомізованих клінічних досліджень (MOBILE і DIVA) [16, 36], подані навесні 2007 року на конгресі EULAR, дозволили незалежним експертам сформулювати концепцію річної кумулятивної дози ібандронату: ризик як хребцевих, так і позахребцевих переломів знижується при досягненні певної кумулятивної дози, що для ібандронату (препарат Бонвіва®) становить 5,5 мг на рік з урахуванням його абсорбції. Отже, призначаючи 1 раз на місяць препарат Бонвіва® для лікування постменопаузального остеопорозу, практикуючий лікар може бути впевнений в ефективності терапії (річна кумулятивна доза — 10,8 мг), оскільки у 9 з 10 пацієнток, які отримували даний препарат, відзначено приріст МЩК поперекової ділянки хребта та стегнової кістки [19].
У 48тижневому багатоцентровому відкритому паралельногруповому клінічному рандомізованому дослідженні оцінювалася ефективність перорального прийому ібандронату (2,5 мг на добу) залежно від тривалості інтервалу між прийомом препарату і сніданком (30 та 60 хвилин). При 30хвилинному інтервалі спостерігався менший приріст МЩК у поперековому відділі хребта і проксимальному відділі стегна порівняно з вихідними даними, а також менш виражене зниження маркерів кісткового обміну, ніж при 60хвилинному інтервалі [39]. Таким чином, суворе дотримання рекомендацій щодо прийому БФ є обов’язковою умовою, а відтак — запорукою ефективного лікування.
Проведене 12місячне багатоцентрове (65 центрів) подвійне сліпе, подвійне масковане, паралельногрупове рандомізоване клінічне дослідження (MOTION) продемонструвало порівнянність результатів динаміки МЩК у поперековому відділі хребта і проксимальному відділі стегна при щотижневому прийомі 70 мг алендронату і щомісячному прийомі 150 мг ібандронату через 1 рік терапії. Так, підвищення МЩК хребта становило 5,1 та 5,78 % для ібандронату та алендронату відповідно, а у загальному показнику МЩК стегна — 2,94 та 3,03 % відповідно. Отже, більш рідкий прийом БФ (1 раз на місяць проти 1 разу на тиждень) не вплинув на ефективність антирезорбтивного лікування [31].
Оцінка переваг різних режимів лікування БФ (1 раз на місяць або 1 раз на тиждень) була проведена під час двох відкритих рандомізованих багатоцентрових досліджень — BALTO I та BALTO II (iBandronate versus ALendronate Trial in Osteoporosis) [17, 22]. Спочатку протягом 3 місяців пацієнтки отримували ібандронат у дозі 150 мг 1 раз на місяць, упродовж наступних 3 місяців — алендронат у дозі 70 мг 1 раз на тиждень та навпаки. Первинна мета дослідження BALTO I — з’ясувати переваги запропонованих режимів дозування — досягалася шляхом анкетування пацієнток наприкінці дослідження. Хворих, які віддали перевагу режиму прийому ібандронату 1 раз на місяць, було значно більше, ніж тих, хто обрав режим дозування алендронату (71 % порівняно з 29 %, p < 0,0001). Більшість пацієнток, які віддали перевагу ібандронату, зазначили, що подібний режим є більш зручним для дотримання його протягом тривалого часу (86 %) та краще підходить до їх способу життя (77 %), ніж щотижневий прийом алендронату. Інше дослідження — BALTO II — проводилося за аналогічним планом в Америці й Європі та підтвердило результати BALTO I. Свої преференції висловили 93,1 % жінок, причому більшість із них (70,6 %) надали перевагу щомісячному прийому ібандронату. Слід зазначити, що профілі безпечності двох режимів терапії виявилися порівнянними. Отже, режим щомісячного перорального прийому ібандронату може забезпечити більшу ефективність завдяки потенційно більшій прихильності до лікування. На думку фахівців, значне надання переваги щомісячному прийому БФ може трансформуватися у більш високу прихильність пацієнтів до терапії і дозволяє припустити, що режим щомісячного прийому ібандронату надає додаткові переваги у прихильності перед сучасними стратегіями лікування, зокрема щоденним і щотижневим прийомом лікарських засобів. Щомісячний прийом ібандронату з великою часткою вірогідності зможе забезпечити дієве і зручне для пацієнток лікування постменопаузального остеопорозу.
Таким чином, ібандронат (препарат Бонвіва®), що застосовується 1 раз на місяць, зумовлює прогресивне збільшення показників МЩК у поперековому відділі хребта і стегновій кістці, зниження маркерів кісткового ремоделювання, що є порівнянним та навіть перевищує результати щоденного прийому ібандронату в дозі 2,5 мг, при якому доведена ефективність щодо зниження ризику переломів хребців становить 62 %.
- Белая Ж.Е., Рожинская Л.Я. Бисфосфонаты: мифы и реальность // Эффективная фармакотерапия в эндокринологии. — 2010. — № 9 (сентябрь). — С. 5259.
- Беневоленская Л.И. Бисфосфонаты в профилактике и лечении остеопороза // Рос. ревматол. — 1998. — № 2. — С. 29.
- Головач І.Ю. Еволюція бісфосфонатів: сходження на вершину // Мистецтво лікування. — 2009. — № 9–10. — С. 6874.
- Головач І.Ю. Чи всі бісфосфонати однакові? Подібність і відмінність у механізмах дії та потенційний вплив на клінічну ефективність // Рациональная фармакотерапия. — 2010. — № 4. — С. 2225.
- Памидроновая кислота в лечении заболеваний костной ткани / Под ред. В.В. Поворознюка. — К., 2010. — 220 с.
- Поворознюк В.В. Бисфосфонаты: роль ибандроновой кислоты в лечении постменопаузального остеопороза // Здоров’я України. — 2007. — № 5. — С. 5758.
- Торопцова Н.В., Никитинская О.А., Беневоленская Л.И. Новый препарат бонвива для лечения постменопаузального остеопороза // Остеопороз и остеопатии. — 2006. — № 2. — С. 4245.
- Blake D.M., Cummings S.R., Karpf D.B. et al. Randomised trial of effect of alendronate on risk of fracture in women with existing vertebral fractures. FIT Research Group // Lancet. — 1996. — Vol. 348. — P. 15351554.
- Blake D.M., Delmas P.D., Eastell R. et al. OnceYearly Zolendronic acid for treatment od postmenopausal osteoporosis // New Engl. J. Med. — 2007. — Vol. 356. — P. 18091822.
- Bock O., Felsenberg D. Bisphosphonates in the management of postmenopausal osteoporosis — optimizing efficacy in clinical practice // Clin. Interv. Aging. — 2008. — Vol. 3(2). — P. 279297.
- Chesnut III C.H., Skag A., Christiansen C. et al. Effects of oral ibandronate administered daily or intermittently on fracture risk in postmenopausal osteoporosis // J. Bone Miner. Res. — 2004. — Vol. 19. — P. 12411249.
- Cramer J., Amonkar M.M., Hebborn A. et al. Compliance and persistence with bisphosphonate dosing regimens among women with postemenopausal osteoporosis // Curr. Med. Res. Opin. — 2005. — Vol. 21. — P. 14531460.
- Cummings S.R., Blake D.M., Thompson D.E. et al. Effect of alendronate on risk of fracture in women with low bone density but without vertebral fractures: results from Fracture International Trial // JAMA. — 1998. — Vol. 280. — P. 20772082.
- Cummings S.R., Melton III L.J. Epidemiology and outcomes of osteoporosis fractures // Lancet. — 2002. — Vol. 359. — P. 17611767.
- Delmas P.D., Recker R.R., Chesnut C.H. et al. Daily and intermittent oral ibandronate normalize bone turnover and provide significant reduction in vertebral fracture risk: results from the BONE study // Osteoporos Int. — 2004. — Vol. 15. — P. 792798.
- Delmas P.D., Adami S., Strugala C. et al. Intravenous ibandronate injections in postmenopausal women with osteoporosis: oneyear results from the dosing intravenous administration study (DIVA) // Arthritis Rheum. — 2006. — Vol. 54. — P. 18381846.
- Emkey R., Koltun W., Beusterien K. et al. Patient preference for oncemonthly ibandronate versus onceweekly alendronate in a randomized, openlabel, crossover trial: the Bonviva Alendronate Trial in Osteoporosis // Curr. Med. Res. Opin. — 2005. — Vol. 21. — P. 18951903.
- Epstein S., Zaidi M. Biological properties and mechanism of action of ibandronate: application to the treatment of osteoporosis // Bone. — 2005. — Vol. 37. — P. 433440.
- Felsenberg F., Cooper С., Delmas P.D. et al. Efficacy and tolerability of oncemonthly oral ibandronate in postmenopausal osteoporosis: 2year results from the MOBILE study // Ann. Rheum. Dis. — 2006. — Vol. 65. — P. 654661.
- Fleisch H. Bisphosphonates: mechanisms of action // Endocr. Rev. — 1998. — Vol. 19. — P. 80100.
- Gold D.T., Lyles K.W., Shipp K.M., Drezner M.K. Osteoporosis and its nonskeletal consequences: their impact on treatment decisions. In: Marcus R., Feldman D., Kelsey J., ed. Osteoporosis, 2nd ed. — San Diego: Academic Press, 2001. — P. 479484.
- Hadji P., Benhamou CL., Devas V. et al. Women with postmenopausal osteoporosis prefer oncemonthly oral ibandronate to weekly oral alendronate results of BALTO II. Abstr. Sixth European Congress on Clinical and Economic Aspects of Osteoporosis and Osteoarthritis // Osteoporos Int. — 2006. — Vol. 17, Suppl. 1. — P. 156.
- Hochberg M.C., Greenspan S., Wasnich R.D. Changes in bone density and turnover explain the reductions in incidence of nonvertebral fractures that occur during treatment with antiresorptive agents // J. Clin. Endocrinol. Metab. — 2002. — Vol. 87. — P. 15861592.
- Johnell O., Kanis J.A., Oden A. et al. Mortality after osteoporotic fractures // Osteoporos Int. — 2004. — Vol. 15. — P. 3842.
- Kanis J.A., Oden A., Johnell O. et al. Excess mortality after hospitalisation for vertebral fracture // Osteoporos Int. — 2004. — Vol. 15. — P. 108112.
- Kanis J.A., Johnell O., Oden A. et al. FRAX™ and the assessment of fracture probability in men and women from the UK // Osteoporos Int. — 2008. — Vol. 19. — P. 385397.
- Melton III L.J., Chrischilles E.A., Cooper C. et al. Perspective. How many women have osteoporosis? // J. Bone Miner. Res. — 1992. — Vol. 7. — P. 10051010.
- Melton III L.J. Excess mortality following vertebral fracture // J. Amer. Geriatr. Soc. — 2000. — Vol. 48. — P. 338339.
- Meunier P.J., Roux C., Seeman E. et al. The Effects of strontium ranelate on the risk of vertebral fracture in women with postmenopausal osteoporosis // New Engl. J. Med. — 2004. — Vol. 350. — P. 459468.
- Miller P.D., McClung M., Macovei I. et al. Monthly oral ibandronate therapy in postmenopausal osteoporosis: 1year results from the MOBILE study // J. Bone Miner. Res. — 2005. — Vol. 20. — P. 13151322.
- Miller P.D., Epstein S., Sedarati F., Reginster J.Y. Oncemonthly oral ibandronate compared with weekly oral alendronate in postmenopausal osteoporosis: results from the headtohead MOTION study // Curr. Med. Res. Opin. — 2008. — Vol. 24(1). — P. 207213.
- Papapoulos S.E. Ibandronate: a potent new bisphosphonate in the management of postmenopausl osteoporosis // IJCP. — 2003. — Vol. 57. — P. 417422.
- Recker R., Weinstein R., Chesnut III C.H. et al. Longterm treatment with oral daily and intermittent ibandronate produces newly formed bone of normal quality in patients with postmenopausal osteoporosis // Osteopor. Int. — 2003. — Vol. 14 (Suppl. 7). — S73 (Abstr. P265).
- Reginster J.Y., Seeman E., Vernejoul M.C. et al. Strontium ranelate reduces the of nonvertebral fractures in postmenopausal women with osteoporosis (TROPOS Study) // J. Clin. Endocrinol. Meta. — 2005. — Vol. 90. — P. 28162822.
- Reginster J.Y., Wilson K.M., Dumount E. Monthly oral ibandronate is well tolerated and efficacious in postmenopausal women: results from the Monthly Oral Pilot Study // J. Clin. Endocrinol. Metab. — 2005. — Vol. 90. — P. 50185024.
- Reginster JY., Adami S., Lakatos P. et al. Efficacy and tolerability of oncemonthly oral ibandronate in postmenopausal osteoporosis: 2 year results from the MOBILE study // Ann. Rheum. Dis. — 2006. — Vol. 65. — P. 654661.
- Rogers M.J. New insights into molecular mechanisms of action of bisphosphonates // Curr. Pham. Des. — 2003. — Vol. 9. — P. 26432658.
- Silverman S.L., Maricic M. Recent developments in bisphosphonates therapy // Semin. Arthritis Rheum. — 2007. — Vol. 36. — P. 341345.
- Tanko L.B., McClung M.R., Schimmer R.C. et al. The efficacy of 48week oral iban dronate treatment in postmenopausal osteoporosis when taken 30 versus 60 minutes before breakfast // Bone. — 2003. — Vol. 32(4). — P. 421426.