Журнал «Травма» Том 13, №2, 2012
Вернуться к номеру
Ультразвуковий контроль при виконанні нейроаксіальних блокад на поперековому рівні
Авторы: Коломаченко В.І. - Харківська медична академія післядипломної освіти
Рубрики: Травматология и ортопедия
Версия для печати
Резюме. Ультразвуковий контроль застосований при 24 спинномозкових і 11 епідуральних блокадах на поперековому рівні для ортопедичних оперативних втручань. Нейроаксіальна блокада вдалася з першої спроби у 25 (71 %) пацієнтів і з другої спроби — у 6 (18 %) пацієнтів. Висновок: ультразвуковий контроль є корисним у складних випадках нейроаксіальної анестезії.
Резюме. Ультразвуковой контроль был использован при 24 спинальных и 11 эпидуральных блокадах на поясничном уровне для плановых ортопедических оперативных вмешательств. Нейроаксиальная блокада удалась с первой попытки у 25 (71 %) пациентов и со второй попытки — у 6 (18 %) пациентов. Вывод: ультразвуковой контроль полезен в трудных случаях нейроаксиальной анестезии.
Summary. Ultrasound control was used in 24 spinal and 11 epidural blocks at lumbar level for elective orthopedic surgical procedures. The neuraxial blockade was successful on the first try in 25 (71 %) patients and on the second try — in 6 (18 %) patients. Conclusion — ultrasound control is useful in difficult cases of neuraxial anesthesia.
Ключові слова: ультрасонографія, ортопедична хірургія, спінальна анестезія, епідуральна анестезія.
Ключевые слова: ультрасонография, ортопедическая хирургия, спинальная анестезия, эпидуральная анестезия.
Key words: ultrasonography, orthopedic surgery, spinal anesthesia, epidural anesthesia.
Нейроаксіальна (спінальна й епідуральна) анестезія все ширше застосовується в сучасній хірургії [1], особливо ортопедичній [1, 2]. Однак до ризиків цих найбільш популярних видів регіонарної анестезії належить можливість травмування спинного мозку, що найчастіше закінчується на рівні тіла хребця L1, але за даними МР-томографії [3] можливі й варіації: від верхньої третини тіла хребця Т12 до верхньої третини тіла хребця L3.
На практиці анестезіологи застосовують як орієнтир лінію Тюф’є (linea intercristarum), що поєднує найбільш краніальні (найвищі) точки гребенів здухвинних кісток. Але, хоч найчастіше вона визначається на рівні проміжку L4-L5, з нею так само можливі варіанти: за даними МР-томографії від L3-L4 до L5-S1 [3]. Окрім того, позиція цієї лінії, визначеної за пальпацією, залежить від статури пацієнта та кількості жирової та м’язової тканини [4], тому реально ця лінія (рис. 1, а) є значно вищою за рентгенологічно підтверджену (рис. 1, b) і нерідко відповідає рівню L3 чи L3–4, а не очікуваному L4 чи L4–5, особливо в жінок і пацієнтів із високим індексом маси тіла [4].
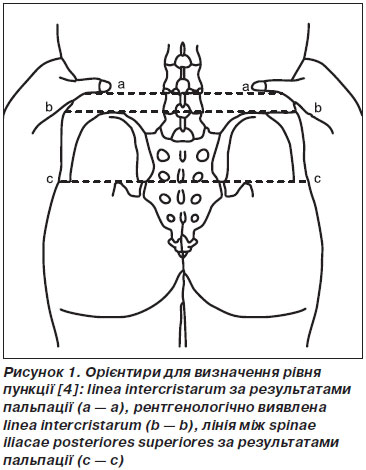
Іншим орієнтиром може слугувати лінія, що поєднує spinae iliacae posteriores superiores (рис. 1, с), яка, за результатами англійських ортопедів [4], відповідала остистому відросткові S2 у 51 % та S1 у 44 % із 60 пацієнтів, з яких 45 були жінками. Але за даними корейських дослідників [5], ця лінія опинялася на рівнях від проміжку L5-S1 до остистого відростка S2, хоч і була надійнішою за пальпаторно визначену лінію Тюф’є, яка була на рівнях від проміжку L2–3 до остистого відростка L5.
У 2004 році як орієнтир була запропонована лінія між найбільш каудальними точками десятих ребер, яка при нейтральному положенні тіла була на рівні тіла L2 у 75 %, проміжку L1–2 — у 20 %, тіла L1 — у 5 %; а при зігнутому положенні: на рівні проміжку L1–2 — у 58 %, тіла L2 — у 23 %, тіла L1 — у 19 % випадків [6], тобто вона також не є абсолютно надійною.
Останнім часом набуває поширення виконання провідникової анестезії під контролем ультрасонографії з високочастотними датчиками [7], що дозволяють візуалізувати нерви, але цей метод ще не став доступним для більшості лікувальних закладів. Більш старі ультразвукові сканери з низькочастотними датчиками мають гіршу роздільну здатність, але дозволяють побачити глибші структури, у тому числі хребці.
Метою дослідження була клінічна оцінка можливостей ультразвукової підтримки при проведенні нейроаксіальних блокад у пацієнтів ортопедо-травматологічного профілю.
Матеріал і методи
Робота виконувалась на базі Харківської обласної клінічної травматологічної лікарні за допомогою ультразвукового сканера ALOKA ECHO CAMERA Model SSD-650. Упродовж січня та лютого 2012 року під ультрасонографічним контролем були виконані 24 спінальні та 11 епідуральних блокад для знеболювання ортопедо-травматологічних операцій.
Сканування проводилось у положенні пацієнта на здоровому боці або сидячи. Використовувався низькочастотний конвексний датчик (3,5 МГц), що завдяки глибокій проникній здатності та великій ділянці огляду забезпечував добре розпізнавання анатомічних орієнтирів при достатній якості зображення. Вже при проведенні дослідження для покращення якості зображення оптимізували глибину проникнення, фокус і ступінь акустичного підсилювання. Застосовувалась методика зі статичним передпроцедурним скануванням хребта, оскільки ультразвуковий контроль у режимі реального часу технічно більш складний і супроводжується ризиком потрапляння гелю до епідурального або підпавутинного простору, що може становити небезпеку.
При парамедіанному сагітальному косому положенні датчика визначався проміжок L3–4, що виводився до центру екрана. Навпроти середини довгої сторони ультразвукового датчика робилася мітка на шкірі. Потім датчик розвертався на 90° і отримувалося стандартне аксіальне зображення, на якому визначалися міжостистий проміжок і серединна лінія пацієнта, яка виводилася на центр екрана, а навпроти середини довгої сторони датчика наносилася ще одна мітка на шкірі. Точка перетину ліній із цих двох точок була оптимальною для введення спінальної або епідуральної голки на цьому рівні серединним доступом. Про величину нахилу голки судили за ступенем нахилу датчика, необхідного для отримання оптимального огляду в аксіальному положенні. Технічну складність оцінювали за кількістю введень голки для досягнення епідурального або субарахноїдального простору, при цьому пальпацію поверхневих кісткових орієнтирів не проводили, а місце для точки уколу обиралось лише за даними ультразвукового зображення.
Результати та їх обговорення
Частота успішної блокади з першого уколу становила 71 % (25 із 35 пацієнтів), з однією зміною спрямування голки — 18 % (6 із 35 пацієнтів). Як правило, доводилося коригувати краніокаудальний нахил голки, оскільки оцінити цей кут можна лише опосередковано, за кутом нахилу датчика для досягнення оптимальної візуалізації міжхребцевого проміжку. З набуттям досвіду кількість невдалих спроб зменшувалась.
Кісткова тканина виглядала як гіперехогенне (біле) лінійне утворення з темною акустичною тінню, що повністю закривала структури, розташовані глибше. Зв’язки та фасції також були гіперехогенними, хоч глибші структури були доступними для візуалізації, оскільки мали менший акустичний імпеданс. Жирова тканина і рідина виглядали темними — гіпоехогенними.
Виникали певні технічні проблеми у пацієнтів із високим індексом маси тіла, оскільки важливі анатомічні структури виглядали менш чітко через ослаблення і розсіювання ультразвукових хвиль, хоч остисті відростки та міжостисті проміжки завжди можна було визначити. Нижча якість зображення компенсувалася зменшенням частоти випромінювання, компресією датчиком жирових шарів, налаштуванням фокуса на оптимальну глибину.
Перше згадування ультразвукової візуалізації при проведенні люмбальної пункції з’явилося в 1971 році, але при нейроаксіальних блокадах її почали застосовувати лише останніми роками [8–12]. Оскільки для цього придатні низькочастотні (2–5 МГц) датчики [8, 9, 11], достатніми є навіть старі ультразвукові сканери, наявні у майже кожній вітчизняній лікарні.
Як епідуральні, так і спінальні блокади у наш час займають провідне місце в багатьох сферах хірургії, зокрема в травматології. Ультразвуковий контроль надає багато переваг при цих блокадах: він значно полегшує ідентифікацію міжхребцевих проміжків, визначення глибини епідурального та підпавутинного просторів, а також локалізацію інших важливих анатомічних маркерів, спрощуючи виконання блокади, особливо в пацієнтів із нечіткими анатомічними орієнтирами [8, 9]. Яскравим прикладом слугує клінічний випадок у Торонто (Канада) з жінкою, яка потребувала ендопротезування кульшового суглоба, але мала ще й тяжкий анкілозуючий спондиліт, що заважало як інтубації трахеї для загальної анестезії, так і спінальній пункції; застосування портативного ультразвукового сканера уможливило спінальну анестезію з першої спроби [10]. За результатами акушерських анестезіологів з Канади [11], застосування ультразвукового контролю при епідуральному знеболюванні пологів частота успіху становила 91,8 %, причому з першої спроби (без зміни спрямування голки) — 73,7 %. За опублікованими в 2011 році даними інших зарубіжних дослідників [12], при торакальній епідуральній анестезії для операцій на верхньому поверсі черевної порожнини у 88 % випадків досягнення епідурального простору з ультрасонографічною підтримкою потребувало не більше двох змін спрямування голки. Вочевидь, на поперековому рівні спінальна й епідуральна анестезія має бути ще успішнішою.
Висновки
Ультразвукова візуалізація може з успіхом застосовуватись при нейроаксіальних блокадах для визначення ідеальної точки введення голки, особливо в пацієнтів, у яких передбачаються технічні складності.
Незважаючи на безпечність та ефективність, для реалізації всіх можливостей ультразвуку необхідний особистий досвід у проведенні цієї методики.
У перспективі становить інтерес застосування ультразвукового контролю в режимі реального часу при виконанні блокад навколо хребта.
- Рафмелл Д.П., Нил Д.М., Вискоуми К.М. Регионарная анестезия: Самое необходимое в анестезиологии: Пер. с англ. / Под общ. ред. А.П. Зильбера, В.В. Мальцева. — М.: МЕДпресс-информ, 2007. — 272 с.
- Хвисюк А.Н., Фесенко В.С., Завеля М.И., Кривобок В.И., Хвисюк А.Н. Эпидуральное обезболивание в ортопедии. — Х., 2011. — 169 с.
- Kim J.T., Bahk J.H., Sun J. Influence of age and sex on the position of the conus medullaris and Tuffier’s line in adults // Anesthesiology. — 2003. — Vol. 99, № 6. — P. 1359-1363.
- Chakraverty R., Pynsent P., Isaacs K. Which spinal levels are identified by palpation of the iliac crests and the posterior superior iliac spines? // J. Anat. — 2007. — Vol. 210, № 2. — P. 232-236.
- Kim H.W., Ko Y.J., Rhee W.I., Lee J.S., Lim J.E., Lee S.J., Im S., Lee J.I. Interexaminer reliability and accuracy of posterior superior iliac spine and iliac crest palpation for spinal level estimations // J. Manipulative Physiol. Ther. — 2007. — Vol. 30, № 5. — P. 386-389.
- Jung C.W., Bahk J.H., Lee J.H., Lim Y.J. The tenth rib line as a new landmark of the lumbar vertebral level during spinal block // Anaesthesia. — 2004. — Vol. 59, № 4. — P. 359-363.
- СтроканьА.М. Пролонгованареґіонарнаблокадаякефективнийзасібранньоїреабілітаціїпацієнтівпісляендопротезуванняколінногосуглоба// Біль, знеболювання, інтенсивнатерапія. — 2011. — № 4. — С. 57-65.
- Borges B.C., Wieczorek P., Balki M., Carvalho J.C. Sonoanatomy of the lumbar spine of pregnant women at term // Reg. Anesth. Pain Med. — 2009. — Vol. 34, № 6. — P. 581-585.
- Pysyk C.L., Persaud D., Bryson G.L., Lui A. Ultrasound assessment of the vertebral level of the palpated intercristal (Tuffier’s) line // Can. J. Anaesth. — 2010. — Vol. 57, № 1. — P. 46-49.
- Chin K.J., Chan V. Ultrasonography as a preoperative assessment tool: Predicting the feasibility of central neuraxial blockade // Anesth. Analg. — 2010. — Vol. 110, № 1. — P. 252-253.
- Arzola C., Davies S., Rofaeel A., Carvalho J.C. Ultrasound using the transverse approach to the lumbar spine provides reliable landmarks for labor epidurals // Anesth. Analg. — 2007. — Vol. 104, № 5. — P. 1188-1192.
- Salman A., Arzola C., Tharmaratnam U., Balki M. Ultrasound imaging of the thoracic spine in paramedian sagittal oblique plane: the correlation between estimated and actual depth to the epidural space // Reg. Anesth. Pain Med. — 2011. — Vol. 36, № 6. — P. 542-547.
