Журнал «Травма» Том 9, №1, 2008
Вернуться к номеру
Стабилизирующие операции на проксимальном отделе бедра в комплексе реабилитации больных старшей возрастной группы
Авторы: А.И. Швец, И.И. Гаврилов, А.А. Самойленко, Г.П. Брысюк, М.В. Гайдук , И.И. Гаврилов - Луганский государственный медицинский университет, Луганская городская многопрофильная больница № 9, Луганск, Украина
Рубрики: Травматология и ортопедия, Хирургия
Разделы: Справочник специалиста
Версия для печати
Проведен анализ ближайших результатов лечения 253 больных за период с 2004 по 2006 год в возрасте 51 – 88 лет. Вертельные переломы были у 118 больных, медиальные переломы шейки бедра – у 135 больных. 127 пациентам были выполнены стабилизирующие операции на 2 – 14 сутки после повреждения (однополюсное эндопротезирование - 12 случаев, репозиционный остеосинтез спонгиозными компремирующими винтами – 68 случаев, остеосинтез Г- образной клинковой пластиной – 11 случаев, остеосинтез системой DHS – 36 случаев). При противопоказаниях или по социальному статусу в 84 случаях использовался метод постоянного скелетного вытяжения и 42 пациентам проводилась симптоматическая терапия. Пациенты после эндопротезирования и фиксации перелома системой DHS мобилизовались и ходили с помощью костылей или ходунков на 5 - 21 день после операции (в среднем на 9 день). Больные с фиксацией компремирующими спонгиозными винтами мобилизовывались в постели со 2-го дня после операции, ходьба с помощью костылей или ходунков разрешалась через 6 – 8 недель без нагрузки на оперированную конечность. Переломы проксимального отдела бедра у пожилых больных в абсолютном большинстве случаев подлежат оперативному лечению в ранние сроки после травмы, что дает пациентам возможность самостоятельно передвигаться в ближайшие сроки после операции.
Виконаний аналіз найближчих результатів лікування 253 хворих за період з 2004 по 2006 рік, віком 51–88 років. Вертлюгові переломи були в 118 хворих, медіальні переломи шийки стегна в 135 хворих. 127 пацієнтам були вико-нані стабілізуючі операції на 2–14 добу після пошкодження (однополюсне ендопротезування - 12 випадків, репо-зиційний остеосинтез спонгіозними компремуючими гвинтами – 68 випадків, остеосинтез Г- подібною клинковою пластиною – 11 випадків, остеосинтез системою DHS – 36 випадків). При протипоказаннях або за соціальним стату-сом у 84 випадках використовувався метод постійного скелетного витягання і 42 пацієнтам виконувалась симптома-тична терапія. Пацієнти після ендопротезування і фіксації перелому системою DHS мобілізувались і починали ходити за допомогою милиць або ходунків на 5-21 день після операції (в средньому на 9 день). Пацієнти з фіксацією компре-суючими спонгіозними гвинтами мобілізувалися в ліжку з 2-го дня після операції, ходити за допомогою милиць або ходунків їм дозволяли через 6–8 тижнів без навантаження на оперовану кінцівку. Переломи проксимального відділу стегна в літніх хворих в абсолютній большості випадків повинні оперуватись в ранні терміни після травми, що дає пацієнтам можливість самостійно рухатись в найближчий час після операції.
To evaluate early posttraumatic outcome with conservative treatment and postoperative outcome following stable osteosyn-thesis for proximal femur fracture clinical and radiological investigation had been performed for 253 patients treated between 2004–2006 with age of 51–89 years. Cases with trochanteric fractures had been seen 118, with femoral neck fractures – 135. Osteosynthesis had been done for 127 patients between 2–14 days after injury. Prosthetic replacement (hemiarthroplasty) had been performed for 12 patients, internal fixation with screws – for 68 patients, osteosynthesis by blade plate – for 11 patients, osteosynthesis with DHS – for 36 cases. Skeletal traction (84 patients) and symptomatic treatment (42 patients) had been per-formed in cases with medical contraindications and poor social status. Patients after prosthetic replacement and DHS stabilization have been ambulated in 5–21 days after operation (mean 9 days). Patients after internal fixation with screws have been mobilized in the bed after 2 days and ambulated with crotches in 6 - 8 weeks after operation without wait bearing. Operative treatment is recommended for absolute majority elderly patients with proximal femur fractures in early posttraumatic period.
перелом бедра, остеосинтез, реабилитация
перелом стегна, остеосинтез, реабілітація
femur fracture, osteosynthesis, rehabilitation
Переломы проксимального отдела бедренной кости являются типичными повреждениями, которые возникают при остеопорозе у пожилых людей, чаще у женщин. В Украине 11-12 % населения страдают остеопорозом, а у 40% женщин 70-летнего возраста и 50 % в 75 лет встречаются переломы костей. При этом смертность после переломов шейки бедра (ШБ) у пожилых людей достигает 25-30% [6]. Особенно страдают неимущие слои населения и сельские жители, лишенные возможности в ближайшее время после травмы получить специализированную помощь. Даже в странах с высоко развитым уровнем здравоохранения смертность среди таких пациентов достигает 12 – 22 % [6]. Такая высокая летальность объясняется не столько наличием самого перелома, сколько стрессом от обездвиживания, что нарушает сформировавшиеся жизненные стереотипы. Особенно негативно реагируют на переход к малоподвижному образу жизни пациенты с сосудистыми расстройствами головного мозга. Кроме того, у пожилых пациентов весьма часто развиваются внутрибольничные инфекции [1]. Такие больные умирают в первые месяцы после травмы вследствие пневмонии, тромбоэмболии или сердечно-сосудистой недостаточности, инфекции при глубоких пролежнях, а если остаются живы, то обречены на обездвиженное состояние и не могут обходиться без посторонней помощи. Обездвиживание усугубляется развитием контрактур в коленных суставах после иммобилизации или скелетного вытяжения. Вопросы оказания помощи больным с переломами проксимального отдела бедра на сегодняшнее время окончательно не решены [3, 5].
Тенденция развития демографического процесса в Украине свидетельствует об увеличении удельного веса пожилых людей среди населения страны. Из 2611 тыс. населения Луганской области 733,11 тыс. составляют люди пенсионного возраста, из них 460 тыс. женщины (162,4 тыс. старше 70 лет) [4]. В Луганске 135 тыс. населения пенсионного возраста. В областном центре на станциях скорой медицинской помощи регистрируется в среднем 200 – 250 случаев переломов проксимального отдела бедра в год.
Целью настоящей работы явилось изучение влияния хирургического лечения переломов проксимального отдела бедра на восстановление функций конечностей при лечении пациентов старшей возрастной группы.
Материал и методы
Проведен анализ ближайших результатов лечения 253 больных, которые находились на лечении в Луганской городской многопрофильной больнице № 9 и в государственном госпитале г. Табук в Саудовской Аравии за период с 2004 по 2006 год, из них 154 женщины (61 %) и 99 мужчин (39 %). При выполнении работы использовались клинический, рентгенологический методы обследования.
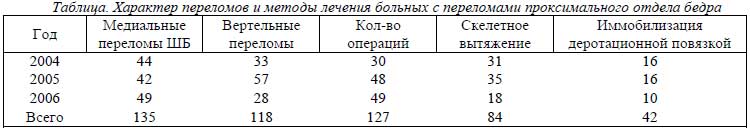
127 пациентам (50 %) после предварительной комплексной медикаментозной подготовки были выполнены стабилизирующие операции на 2 – 14 сутки после повреждения. Всем пациентам назначался короткий курс профилактической антибактериальной терапии и 7–10-дневный курс антикоагулянтной терапии фраксипарином с продолжением терапии непрямыми антикоагулянтами до 3 месяцев. В клинике при хирургическом лечении переломов проксимального отдела бедренной кости в зависимости от вида перелома и возраста выполнялись операции: однополюсное эндопротезирование - 12 случаев (пациенты старше 70 лет), репозиционный остеосинтез спонгиозными компремирующими винтами – 68 случаев, остеосинтез Г- образной клинковой пластиной – 11 случаев, остеосинтез системой DHS – 36 случаев. Сроки наблюдения от 2 до 12 мес. В задачу исследования не входило изучение отдаленных результатов. Распределение переломов указано в таблице.
При противопоказаниях из-за соматической патологии или по социальным показаниям в 84 случаях использовался метод постоянного скелетного вытяжения за бугристость большеберцовой кости и у 42 пациентов использовалась иммобилизация деротационным сапожком и симптоматическая терапия.
Все пациенты занимались лечебной физкультурой с 2-го дня после операции.
Изучалось влияние болевого синдрома на восстановление функции поврежденной конечности. Интенсивность болевого синдрома устанавливалась субъективно пациентом по визуальной аналоговой шкале [2]. Интенсивность болевого синдрома отмечалась на момент поступления, до операции, в послеоперационном периоде. Отмечали влияние болевого синдрома и стабилизации поврежденного сегмента на восстановление активного сгибания бедра, возможность пациента самостоятельно сидеть в постели, свешивать ноги с кровати, ходить с помощью костылей или ходунков.
Результаты и обсуждение
При анализе проведенного лечения мы не ставили целью оценить отдаленные результаты лечения. Основное внимание уделялось оценке сроков, к которому пациенты смогли восстановить способность к самообслуживанию и необходимости медикаментозной терапии для профилактики осложнений. Возраст больных был от 51 до 88 лет. Вертельные переломы чаще встречаются в старческом возрасте (118 больных), медиальные переломы шейки бедра – в пожилом (135 больных).
При постоянном скелетном вытяжении из 84 больных у 26 больных на 2-14 сутки наступили общесоматические осложнения, проявления энцефалопатии, несмотря на профилактику развились пролежни. Этим пациентам лечение продолжено иммобилизацией деротационным сапожком и выполнялась симптоматическая терапия. Время пребывания в стационаре при постоянном скелетном вытяжении от 21 до 60 дней (в среднем 42 койко-дня). Дальше реабилитация продолжалась 4 – 5 мес. в домашних условиях. Пациенты, у которых преждевременно прекращено скелетное вытяжение, находились в стационаре от 1 до 14 дней (в среднем 5 койко-дней).
У оперированных больных дооперационный койко-день составил от 1 до 18 дней (в среднем 5 дней). Время пребывания в стационаре от 16 до 37 койко-дней (в среднем 22 койко-дня). Пациенты после эндопротезирования и фиксации перелома системой DHS мобилизовались и ходили с помощью костылей или ходунков на 5 - 21 день после операции, в зависимости от характера перелома и мышечного тонуса (в среднем на 9 день).
Больные с фиксацией компремирующими спонгиозными винтами мобилизовались в постели со 2-го дня после операции, ходьба с помощью костылей или ходунков разрешалась через 6-8 недель без нагрузки на оперированную конечность до костного сращения перелома по клинико-рентгенологическим признакам, но не ранее, чем через 4 месяца.
Динамика активности пациентов с переломами проксимального отдела бедра отображена на рис.
Наличие у пожилых пациентов сопутствующей соматической патологии значительно усугубляет протекание травматической болезни. При этом обостряются хронические заболевания, появляется и прогрессирует анемия, что приводит к увеличению противопоказаний к выполнению операций пациентам с переломами проксимального отдела бедра в срок после 8 - 10 дней с момента повреждения, усложняет и удлиняет предоперационную подготовку, в ряде случаев пациент оказывается недоступным к оперативному лечению.
Применение низкомолекулярных гепаринов (фраксипарин) позволяет оперировать пациентов с меньшим риском для тромбообразования и начинать раннюю мобилизацию пациентов.
Остеосинтез переломов проксимального отдела бедра у пожилых пациентов (даже нестабильный репозиционными спонгиозными винтами) значительно уменьшает болевой синдром, улучшает уход за пациентом, позволяет активизировать больного в постели.
Стабильный остеосинтез вертельных переломов бедра системой DHS и эндопротезирование значительно снижает интенсивность болевого синдрома в поврежденном сегменте, позволяет мобилизовать больного в постели со 2-х суток после операции, обучать стоять и ходить с помощью костылей, также позволяет снизить медикаментозную нагрузку у геронтологических больных. Главная задача ЛФК таким пациентам заключается в восстановлении мышечного тонуса поврежденной конечности, увеличении силы мышц туловища и нижних конечностей, в восстановлении стереотипа ходьбы. Все это значительно повышает возможности пациента в перемещении в пределах больничной койки, палаты, в домашних условиях и повышает качество жизни.
Выводы
Переломы проксимального отдела бедра у пожилых больных в абсолютном большинстве случаев подлежат оперативному лечению в ранние сроки после травмы, операции должны быть малотравматичными, давать больному возможность передвигаться самостоятельно в ближайшие сроки после операции. Социально незащищенные больные составляет почти четверть всех больных в группе с переломами проксимального отдела бедра. В обеспечении адекватного лечения таких пациентов должны принимать активное участие службы социальной защиты населения.
1. Аврутин А.С., Корнилов И.В., Войтович А.В., Аболин А.Б. Экстренное эндопротезирование тазобедренного сустава, риск госпитальной инфекции // Вестник хирургии.- 2002.- Т. 161, № 2.- С. 78-80.
2. Бутров А.В., Борисов А.Ю. Современные подходы к фармакотерапии послеоперационной боли с применением синтетических опиоидов и ненаркотических аналгетиков // Русский медицинский журнал,- 2004.- Т. 12, № 24.- С. 1434 - 1437.
3. Вакуленко В.М., Вакуленко А.В., Неделько А.А., Юдин В.А. Результаты остеосинтеза шейки бедренной кости спонгиозными винтами // Вісник морської медицини.- 2006.- № 3.- С. 37 – 39.
4. Ковешніков В.Г., Хунов Ю.А., Бесполудіна Г.В., Жила А.В. Демографічна ситуація та стан здоров'я населення Луганської області на початку 3-го тисячоліття // Український медичний альманах.- 2001.- Т. 4, № 2.- С. 152 – 154.
5. Крижановський Я.Й., Дроботун О.В., Крижановський Р.Р. Погляди на лікування переломів проксимального кінця стегнової кістки в аспекті засад доказової медицини // Вісник морської медицини.- 2006.- № 3.- С. 138 – 141.
6. Поворознюк В.В., Подрушняк Е.П., Орлова Е.В. и др. Остеопороз в Украине. Киев: Ин-т геронтологии АМН Украины, 1995.- 48 с.